Гиперандрогения у женщин
Содержание:
- Типы андрогенов
- Откуда в женском организме появляются мужские гормоны
- МАТЕРИАЛЫ И МЕТОДЫ
- Что делать при подозрении на повышение или понижение концентрации андрогенов в организме
- Андрогены в разные периоды жизни
- Диагностика гормонального дисбаланса
- Метаболические комплексы
- Клинические проявления недостаточности альдостерона?
- Как проявляется гиперандрогения?
- ОБОСНОВАНИЕ
- ЭФФЕКТИВНОЕ СРЕДСТВО КОРРЕКЦИИ АЛОПЕЦИЙ
- Направления будущих исследований
- Лечение гормонального сбоя у женщин в Expert Clinics
- Лечение синдрома гиперандрогении
- О чем могут сказать
- Лечение
- Почему возрастает количество мужских гормонов у женщины?
- МЕТОДЫ ЛЕЧЕНИЯ
- Какие гормоны относятся к андрогеновым
- ЗАКЛЮЧЕНИЕ
Типы андрогенов
Группа андрогенов, «андроген надпочечников» включает все стероиды до 19 атомов в углероде , синтезированных с помощью коры надпочечников , то есть сказать , внешняя часть надпочечников , которые функционируют как низко как стероиды или предшественников стероиды, в том числе дегидроэпиандростерона (DHEA ), дегидроэпиандростерона сульфат (DHEA-S) и андростендион .
Помимо тестостерона , к андрогенам относятся:
- DHEA: стероидный гормон, вырабатываемый холестерином в коре надпочечников, который является основным предшественником природного эстрогена. DHEA также называют дегидроэпиандростероном или дегидроандростероном.
- Андростендион (андро): андрогенный стероид, который вырабатывается яичками , корой надпочечников и яичниками . Хотя андростендионы метаболически превращаются в тестостерон и другие андрогены, они также являются исходной структурой эстрона . Использование андростендиона в качестве добавки для занятий спортом или бодибилдингом запрещено Международным олимпийским комитетом, а также другими спортивными организациями.
- Андростендиол : метаболит стероид , который должен действовать в качестве основного регулятора секреции гонадотропина .
- Андростерон : химический побочный продуктом , созданный во время распада андрогенов, или полученного из прогестерона , который также оказывает незначительную вирилизирующую эффекты, но с одной седьмой интенсивностью тестостерона. Он присутствует в приблизительно равных количествах в плазме крови и моче из мужчин и женщин .
- Androstanolone или дигидротестостерон (ДГТ): а метаболит тестостерона, который на самом деле является более мощным андрогенов в том , что он связывается сильнее с андрогенными рецепторами.
Откуда в женском организме появляются мужские гормоны
Первоисточником и прародителем всех половых гормонов является холестерин. Тот, которого все боятся, выбирая в магазине бесхолестериновую пищу. Но на самом деле не весь холестерин поступает в наш организм с едой, а достаточно большое его количество синтезируется в печени. Без этого вещества наступает сильнейший дефицит гормонов.
Андрогены в организме женщины образуются в яичниках и надпочечниках. Вначале синтезируется их предшественник – дегидроэпиандростерон, из которого затем организм образует андрогены – андростендион и тестостерон. В тканях организма эти вещества преобразуются в 17-кетостероиды – андростерон, эпиандростерон и этиохоланолон. Эти продукты гормонального обмена выводятся с мочой.
МАТЕРИАЛЫ И МЕТОДЫ
Место и время проведения исследования
ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения РФ, Москва. Исследование выполнено в период с сентября 2020 г. по январь 2021 г.
Изучаемые популяции
Формирование групп проводилось из пациентов, обратившихся за медицинской помощью в ФГБУ «НМИЦ эндокринологии» Министерства здравоохранения РФ.
Критериями включения являлись мужской пол; возраст старше 18 лет; повышенные уровни общего тестостерона и/или ДГТ; нормальный уровень ЛГ.
Критериями невключения являлись новообразования гипоталамо-гипофизарной области, яичек, надпочечников; врожденная дисфункция коры надпочечников; использование любых препаратов из групп антиэстрогенов, эстрогенов, гестагенов, ингибиторов ароматазы, антиандрогенов, гонадотропинов, анаболических стероидов, ингибиторов стероидогенеза; алкоголизм/наркомания; сахарный диабет 1 и 2 типов; синдром гиперкортицизма.
Критерии исключения — не предусматривались.
Всего в исследование были включены 100 пациентов, возраст 26 (минимум 18; максимум 58) лет.
Способ формирования выборки из изучаемой популяции
Выборка формировалась сплошным способом.
Дизайн исследования
Сплошное одномоментное исследование мужчин с повышенным уровнем общего тестостерона и/или ДГТ.
Методы
При проведении исследования оценивались объем и структура простаты, объем яичек с помощью УЗИ на аппарате Aplio 500 № 416508; определялись уровни ЛГ (норма 2,5–11,0 ЕД/л), общего тестостерона (норма 12,0–30,0 нмоль/л), глобулина, связывающего половые гормоны (ГСПГ) (норма 12–65 нмоль/л), ДГТ (норма 250–990 пг/мл) на автоматическом анализаторе Vitros ECi (Johnson and Johnson (Великобритания)) методом усиленной хемилюминесценции. Уровень свободного тестостерона определялся расчетным методом по Vermeullen (норма 243–900 пмоль/л) . Анализ гормонального статуса пациентов с гиперандрогенией позволил сформировать 4 группы пациентов по лабораторным признакам.
1. Пациенты с повышенным уровнем общего тестостерона и ГСПГ (n=12).
2. Пациенты с повышенным уровнем общего тестостерона и нормальным уровнем ГСПГ (n=15).
3. Пациенты с повышенным уровнем общего тестостерона, ДГТ при нормальном уровне ГСПГ (n=11).
4. Пациенты с повышенным уровнем ДГТ при нормальных уровнях общего тестостерона и ГСПГ (n=62).
Статистический анализ
Принципы расчета размера выборки
Исследование пилотное. Размер выборки предварительно не рассчитывался.
Методы статистического анализа данных
Полученные данные обработаны с использованием пакета статистических программ STATISTICA 13.0 (StatSoft Inc., США) . Различия между группами определялись с использованием U-критерия Манна–Уитни для количественных признаков и точного критерия Фишера — для качественных. Различия между группами считались статистически значимыми при р<0,05.
Этическая экспертиза
Исследование одобрено Локальным этическим комитетом ФГБУ «НМИЦ эндокринологии» Минздрава России (протокол № 17 от 28.10.2020).
Что делать при подозрении на повышение или понижение концентрации андрогенов в организме
В этом случае нужно записаться на прием к гинекологу-эндокринологу и пройти обследования:
- Анализ суточной мочи на уровень андрогенов, их предшественников и продуктов обмена.
- Анализ крови на андрогены.
- Анализ крови на ГСПГ – глобулин, связывающий половые гормоны.
- Анализы на гормоны щитовидной железы, надпочечников, гипофиза, яичников.
- Анализ крови на диабет – определение уровня глюкозы, С-пептида, гликированного гемоглобина, инсулина. Это обследование позволит выявить нарушения углеводного обмена, часто сопровождающие избыток андрогенов.
- Биохимию крови с определением уровня билирубина, печеночных ферментов, холестерина, холестерола, трансфераз, общего белка, альбумина, триглицеридов, железа, липазы, амилазы, выявляющую нарушения работы почек и поджелудочной железы.
- УЗИ почек с надпочечниками, щитовидной железы, органов малого таза и брюшной полости.
Андрогены в разные периоды жизни
Формирование вторичных мужских половых признаков происходит у плода на 8 неделе беременности. В это время формируется половой член, мошонка и предстательная железа. К концу беременности секреция тестостерона увеличивается, вызывая усиленный рост полового члена.
К 12 годам у мальчиков увеличиваются яички, что является основным признаком достижения половой зрелости. Тестостерон совместно с фоликуллостимулирующим гормоном в этом период стимулируют развитие семенных канальцев и образование сперматозоидов.
Несмотря на то, что выработка тестостерона продолжает активно увеличиваться, дальнейшие изменения менее заметны, так как происходят они постепенно. В течение нескольких лет происходит увеличение полового члена и появление складок на мошонке. Простата начинает выделять секрет, разжижающий сперму. Усиливается работа сальных желез, кожа грубеет, а на теле и лице появляются волосы.
В этот же период у мальчиков усиливается линейный рост костей и их укрепление, а также увеличивается мышечная масса, что сказывается на их весе. За счет утолщения хрящей гортани их голос понижается.
В зрелом возрасте тестостерон практически не оказывает влияния на внешний вид мужчин. В некоторых случаях колебания его выработки приводят к образованию залысин на теменной части головы.
В пожилом возрасте уровень свободного тестостерона снижается и начинается рост гормона, связанного глобулином. В результате у пожилых мужчин снижается работоспособность, либидо и объем мышечной массы, а также увеличивается хрупкость костной ткани.
Диагностика гормонального дисбаланса
Чтобы выяснить причину гормональных изменений, не обойтись без лабораторной диагностики. Анализы необходимо сдавать натощак, а за 2 дня до этого желательно отказаться от курения, алкоголя и чрезмерных физических нагрузок.
Минимальная лабораторная диагностика включает:
· Общий и биохимический анализ крови.
· Анализ крови на гормоны. Здесь есть некоторые нюансы: прогестерон лучше сдавать на 22-23 день цикла, пролактин – на 21-25 день, тестостерон – на 6-7 день, эстроген , ФСГ, ЛГ – на 3-8 день, Также сюда входит сдача анализов на гормональную панель щитовидной железы.
· Анализ мочи.
· Ультразвуковая диагностика щитовидной железы, органов малого таза и молочных желёз.
· Кольпоскопия (осмотр шейки матки с помощью микроскопа).
Метаболические комплексы
Неоспоримым является тот факт, что ВФ является одной из самых метаболически активных структур организма человека и, соответственно, нуждается в определенных компонентах и источниках энергии для адекватной продукции здорового волоса: аминокислотах, витаминах, микроэлементах и полиненасыщенных жирных кислотах. Доказательную базу для лечения выпадения волос имеют препараты на основе L-цистина в сочетании с витаминами группы В (CYP-комплекс), она основана на биохимических особенностях обмена цистина, клинических наблюдениях нарушений метаболизма и дефицита цистина, а также на результатах исследований этих препаратов .
Клинические проявления недостаточности альдостерона?
При снижении уровня альдостерона надпочечниками у пациента появляется слабость, снижение массы тела, головокружение, обмороки, нарушение работы сердца вплоть до появления фибрилляций сердца.
Глюкокортикоиды. Кортизол.
Кортизол вырабатывается в пучковой зоне коры надпочечников. Роль кортизола в организме человека очень важная. Функция кортизола направлена на поддержание метаболизма жирового обмена, углеводов, белков, функцию сердечно-сосудистой системы, почек, рост, деятельность ЦНС и поведение, функцию иммунной системы.
Выработка кортизола регулируется гормоном АКТГ (адренокортикотропный гормон), который вырабатывается в передней доле гипофиза.
Клинические проявления избытка кортизола?
Характерным являются туловищное ожирение, увеличение подкожно жировой клетчатки на лице и животе. Лицо круглое, «лунообразное». На конечностях и ягодицах жировой клетчатки мало. Появляются сине-багровые стрии м местах растяжения кожи, легко образующиеся язвы на коже. Кожа истончается. Развивается остеопороз.
Избыток выработки кортизола надпочечниками приводит к возникновению синдрома Кушинга. Более подробную информацию о повышении уровня кортизола можно прочитать в специальном разделе «Синдром Кушинга».
Клинические проявления недостаточности кортизола?
Недостаточность коры надпочечников это опасное, жизни угрожающее состояние. Которое требует своевременного лечения. Пациенты испытывают резкую слабость, апатию, тошноту, тахикардию, понижение артериального давления, иногда у пациентов отмечается повышение температуры до 38 градусов без наличия инфекционного очага.
Половые гормоны. Надпочечниковые андрогены.
Основные надпочечниковые андрогены – дегидроэпиандростерон (ДГЭАС), дегидроэпиандростерон-сульфат (ДГЭАС-сульфат) и андростендион. Андрогены надпочечников стимулируют синтез белка, увеличивают мышечную массу и сократительную способность мышц. Андростендион в периферических тканях может переходит в тестостерон и в условиях его избытка у женщин может развиваться гирсутизм и вирилизм.
Удаление надпочечника
При выявлении опухоли надпочечника необходимо обратиться к специалисту хирургу-эндокринологу. Операции на надпочечниках следует планировать в специализированных эндокринологических центрах, где имеется большой опыт проведения подобных операций. Более подробно об удалении надпочечников в разделе «Удаление надпочечника».
Бесплатное обследование опухолей надпочечников
В настоящее время в Северо-Западном региональном эндокринологическом центре проводят обследование новообразований надпочечников по полису ОМС (бесплатно). Обследование пациентов проводят в стационаре по адресу набережная реки Фонтанки 154. Сроки госпитализации 3-4 дня, при этом пациенту проводят исследование гормонального статуса, выполняют мультиспиральную томографию с болюсным контрастным усилением на аппарате «Toshiba Aquilion 64». В ходе обследования специалисты центра, хирурги совместно с эндокринологами, выставляют показания к оперативному или консервативному лечению опухолей надпочечников. По всем вопросам бесплатного обследования пациентов с опухолями надпочечников можно обратиться к сотруднику центра Макарьину Виктору Алексеевичу.
Запись на консультацию
Записаться на консультацию для решения вопроса о надпочечниках можно обратившись к сотруднику Северо-Западного регионального эндокринологического центра:
Макарьин Виктор Алексеевич, хирург-эндокринолог, кандидат медицинских наук, член европейской ассоциации эндокринных хирургов.
Телефон для связи +7 (812) 408 32 34
Консультации по решению вопросов по обследованию и удалению надпочечников проходят:
— Санкт-Петербург, набережная реки Фонтанки 154, телефон для записи (812) 676-25-25
— Санкт-Петербург, пр. Просвещения д. 14, телефон для записи (812) 600-42-00
— г. Гатчина, ул. Горького д. 3, телефон для записи 8-81371-3-95-75
— г. Светогорск, ул. Спортивная 31, телефон для записи 8-81378-4-44-18
— г. Луга, ул. Урицкого д. 77-3 телефон для записи 8-81372-4-30-92
— Скайп консультация по интернету, заявки направлять по адресу info@vmakarin.ru
Как проявляется гиперандрогения?
Чаще всего в рутинной практике встречается умеренной выраженности гиперандрогения, при которых пациентки предъявляют следующие жалобы:
- нарушение менструального цикла в виде редких, коротких или скудных менструаций или полное отсутствие менструаций,
- невозможность забеременеть,
- избыточный рост длинных пигментированных волос над верхней губой, на подбородке, вокруг сосков, на животе по средней линии, на внутренней поверхности бедер, в нижней части спины,
- жирная пористая кожа, прыщи,
- повышенная жирность волос, перхоть,
- повышенное выпадение волос, равномерное или в виде залысин.
При тяжелых формах, встречающихся редко, развиваются все те же изменения, а также изменения наружных половых органов, уменьшение молочных желез, тембр голоса меняется на более низкий, фигура становится похожей на мужскую. Это состояние называется вирилизацией.
ОБОСНОВАНИЕ
Термин «гиперандрогения» подразумевает избыточный синтез андрогенных гормонов . Несмотря на то что подобное состояние может развиваться у лиц обоего пола, в настоящее время это понятие используется преимущественно по отношению к женщинам. Сегодня проблема гиперандрогении у женщин — широко изучаемый и обсуждаемый вопрос, затрагивающийся на каждой конференции репродуктивного здоровья, в то время как по отношению к мужчинам этот вопрос практически не затрагивается.
Если рассматривать гиперандрогению как самостоятельную нозологическую единицу, то можно условно выделить физиологическую гиперандрогению — обусловленную гиперпродукцией тестостерона и/или дигидротестостерона (ДГТ) при нормальном уровне лютеинизирующего гормона (ЛГ) и патологическую — сопровождающуюся подавлением ЛГ, обусловленным серьезной сопутствующей соматической патологией надпочечников, яичек или приемом лекарственных средств с андрогенным эффектом, анаболических стероидов . Отдельным видом гиперандрогении является повышение андрогенов у мужчин с андрогенпродуцирующими опухолями яичек или надпочечников . В нашем исследовании охарактеризованы варианты физиологической гиперандрогении у мужчин.
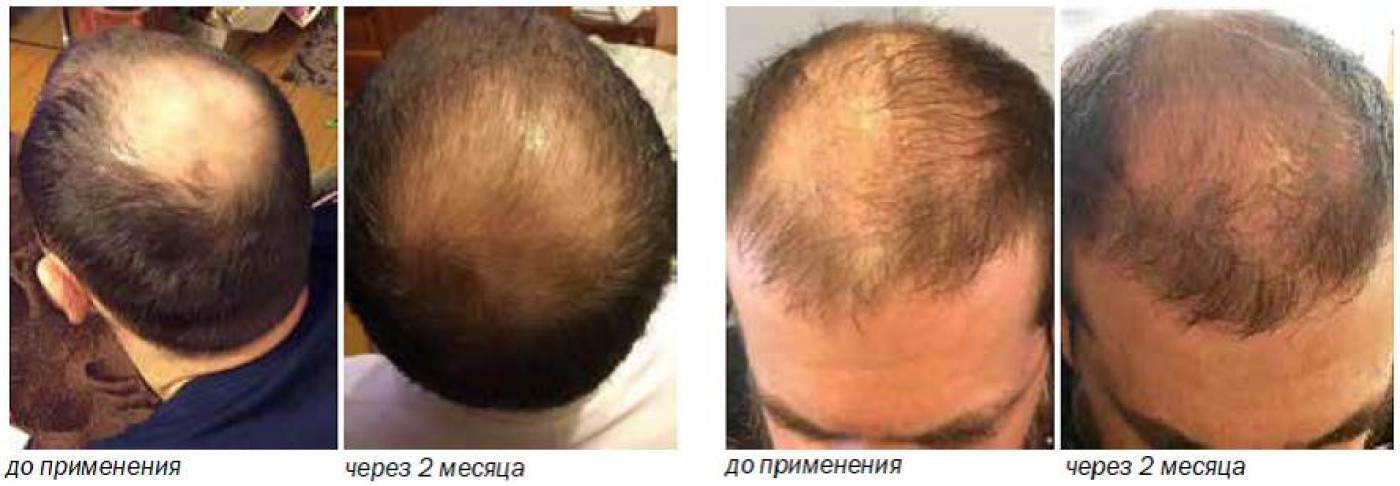
ЭФФЕКТИВНОЕ СРЕДСТВО КОРРЕКЦИИ АЛОПЕЦИЙ
ДЕКОПИЛЛ – это новейший запатентованный натуральный биоактивный пептидный комплекс с витаминами, аминокислотами и озонидами, предназначенный для замедления процесса патологического выпадения волос, прошедший испытания и показавший клинически значимые результаты защиты и восстановления фолликулов, а также улучшения структуры и здоровья волоса.
ДЕКОПИЛЛ предназначен для устранения основных симптомов патологической утраты волос большинства известных алопеций. Основной результат его действия заключается в продлении фазы роста волоса и улучшении устойчивости к вредному воздействию ДГТ, а также в увеличении кровообращения, усилении витаминизированного питания корней волос и поверхности кожи головы, вследствие чего замедляется процесс старения фолликулов.
Создатели препарата потратили 10 лет на разработку и клинические испытания, которые показали, что эффекты коррекции алопеций достоверно регистрируются через 30–90 дней от момента начала комплексного лечения.
Быстрое уменьшение количества выпадающих волос (после 30-дневного курса).
Активизация латентно существующих волос (от 0 до 3 мм после 90-дневного курса).
Направления будущих исследований
Современными сферами исследований и будущими методами терапевтического воздействия является:
- стволовые клетки фолликулярного происхождения,
- а также технологии культивирования тканей волосяного фолликула.
Точная идентификация и эффективная доставка соответствующих защитных и пусковых механизмов, которые будут стимулировать активацию покоящихся стволовых клеток смогут сделать реальными профилактику и обратный ход процесса потери волос.
Записано по материалам доклада Овчаренко Ю.С., доцента кафедры дерматовенерологии ХМАПО, члена правления Европейского общества исследования волос (EHRS), руководителя клиники «Институт трихологии» (Харьков) наVI научно-практической конференции некоммерческого партнёрства «Профессиональное общество трихологов».
Лечение гормонального сбоя у женщин в Expert Clinics
Диагностикой и профилактикой гормонального сбоя у женщин занимается врач гинеколог-эндокринолог. Индивидуальное лечение назначается после тщательного обследования организма.
Каждый возрастной период требует определенной коррекции:
· При менопаузе используется заместительная гормональная терапия;
· Гормональное бесплодие лечится стимуляцией овуляции;
· В период полового созревания при нерегулярных менструациях назначаются оральные контрацептивы. Однако они имеют свои особенности и негативные последствия.
Также комплексное лечение может включать различные витамины, минералы, нейролептики, кортикостероиды, различные БАДы, физиотерапию и лечебную физкультуру. При необходимости эндокринолог выпишет направление к более узким специалистам.
Но главное преимущество клиники Expert Clinics в Москве в том, что здесь применяются принципы антивозрастной (anti-age) медицины. Многолетние научные исследования помогли нам создать уникальную информационную базу о факторах раннего старения и ухудшения жизнедеятельности организма даже в очень молодом возрасте.
Благодаря этому с каждым пациентом мы проводим тщательную и подробную консультацию, находя и устраняя «поломки» организма на самых глубоких уровнях. С нами вы сможете наладить не только свой гормональный фон, но предупредить раннее старение, значительно повысив качество жизни и ресурсы вашего организма.
Лечение синдрома гиперандрогении
Так как гиперандрогения не является самостоятельным заболеванием, а возникает на фоне другой патологии, то лечение имеет комплексный подход.
Медикаментозное лечение
Используются препараты, которые призваны уменьшить выработку мужских половых гормонов андрогенов:
- гормональные препараты содержащие прогестерон;
- препараты, угнетающие выработку андрогенов в надпочечниках и яичниках;
- препараты стимулирующие большее образование женских гормонов эстрогенов.
Лечение сопутствующих заболеваний
Для того, чтобы терапия дала реальный результат, который не исчезнет в скором времени, обязательно необходимо устранить первопричину. Это могут быть как заболевания щитовидной железы и печени, наличие гормонообразующих новообразований и т.д.
Для лечения сопутствующих заболеваний может быть достаточно определенной терапии медикаментами или хирургического вмешательства (удаление опухолей, кист и т.п.).
Образ жизни при гиперандрогении
Любое лечение должно сопровождаться осмыслением своего образа жизни и повседневных привычек.
Для того, чтобы лечение было эффективно необходимо:
- привести тело к нормальной массе;
- физические нагрузки;
- сбалансированный рацион питание.
Прогноз
Если внимательно относится к своему организму и его здоровью, то при своевременном лечении, отсутствии врожденных патологий, можно говорить об успешном излечении.
О чем могут сказать
Андрогены работают практически во всех органах и тканях, поэтому оказывают ощутимое воздействие на весь организм. Отклонение уровня андрогенов от нормы может говорить о проблемы со здоровьем. Чтобы определить причину этих проблем и уточнить диагноз, врачи могут назначить соответствующие анализы.
Самостоятельно разобраться с их результатами сложно. И увеличение, и снижение уровня мужских половых гормонов может говорить о разных состояниях и заболеваниях. Чтобы правильно интерпретировать анализ, нужно учесть жалобы человека, особенности физического строения, а иногда могут потребоваться дополнительные анализы и обследования. Поэтому делать выводы нужно вместе с врачом.
Лечение
Образ жизни и вспомогательные средства
Решающую роль играет нормализация массы тела за счет диеты и регулярных физических упражнений. Потери 5-10 % массы при синдроме поликистозных яичников течение 6 месяцев достаточно для значительного улучшения гирсутизма у большинства женщин.
Многие симптомы гиперандрогении негативно влияют на психологическое состояние женщин, усугубляя тем самым течение заболевания, поэтому рекомендуется психотерапия.
Лекарства
- Оральные контрацептивы;
- антиандрогены и блокаторы рецепторов андрогенов;
- антагонисты альдостерона;
- ингибиторы 5-альфа-редуктазы;
- антагонисты гонадотропин-рилизинг-гормона;
- препараты, повышающие чувствительность периферических тканей к инсулину;
- агонисты рецепторов допамина для пациенток с пролактиномой;
- глюкокортикоиды в небольших дозах при надпочечниковой гиперандрогении.
Процедуры
Косметические процедуры — использование различных методов эпиляции, часто являются главной составной частью лечения гирсутизма.
Хирургические операции
Хирургическое лечение применяют, если причиной гиперальдостеронизма стало доброкачественное или злокачественное новообразование гипофиза, надпочечников или яичников.
В ряде случаев оперативное лечение требуется при синдроме поликистозных яичников. При неэффективности медикаментозной терапии проводят эндоскопическую клиновидную резекцию яичников, во время которой удаляют небольшой патологически измененный участок ткани яичников.
Восстановление и улучшение качества жизни
Успех лечения во многом зависит от пациенток, поскольку нормализация массы тела играет существенную роль в лечении гиперандрогении. При соблюдении врачебных рекомендаций и изменении образа жизни возможно полноценное восстановление гормонального фона.
Почему возрастает количество мужских гормонов у женщины?
В организме женщины андрогены вырабатываются в яичниках и надпочечниках. Нарушение гормонального баланса может возникнуть как из-за неправильной работы этих органов, так и по другим причинам:
- Адреногенитальный синдром (АГС). Это наследственное заболевание, вызванное мутацией в определенном гене. При АГС надпочечники вырабатывают значительно больше андрогенов.
- Наследственные заболевания надпочечников. В организме увеличивается выработка гормонов глюкокортикоидов, которые при дефиците кортизола преобразуются в андрогены.
- Опухоли яичников, надпочечников. При новообразованиях андрогены синтезируются непосредственно опухолевыми клетками.
- Синдром поликистозных яичников (СПКЯ). В этом случае из-за кист яичники продуцируют много тестостерона и не могут вырабатывать достаточно эстрогенов.
- Метаболический синдром. Из-за повышенного уровня инсулина ткань яичников не может вырабатывать достаточно эстрогенов, в результате чего повышается уровень андрогенов. Упомянутый выше синдром поликистозных яичников часто развивается из-за метаболического синдрома.
- Прием некоторых препаратов (к примеру, анаболические стероиды в организме действуют аналогично тестостерону).
МЕТОДЫ ЛЕЧЕНИЯ
Лечение АГА прежде всего нацелено на увеличение волосяного покрова кожи головы и предотвращение истончения и поредения волос в будущем. На ранних стадиях оно эффективнее, поскольку изменения волосяных фолликулов не носят необратимого характера.
Существуют как терапевтические, так и хирургические методы восстановления роста волос при АГА: прием модификаторов биологических реакций, гормональных и негормональных антиандрогенов, блокаторов 5α-редуктазы и трансплантация волос.
Так, примером патогенетических средств лечения АГА являются препараты растительного происхождения, получаемые из листьев оливкового дерева, вытяжки из корня лопуха, крапивы двудомной, у женщин – некоторые оральные контрацептивы и спиронолактон.
Радикальным методом восстановления волос при АГА является трансплантация собственных волосяных фолликулов. Принцип хирургического лечения заключается в перемещении андрогеннезависимых терминальных волосяных фолликулов из не подверженной облысению затылочной зоны в участки андрогензависимого поредения. Пересадка волос – это успешный метод лечения АГА с долговременным эффектом. Тем не менее естественное прогрессирование облысения будет продолжаться, и могут потребоваться последующие пересадки, чтобы трансплантированный участок не оказался окруженным кожей, лишенной волос.
Среди наружных методов коррекции АГА упомянем классический миноксидил и ставшие популярными в последнее десятилетие трехфазные комплексы, содержащие «золотую троицу»: вазодилататор эпигенин, трипептидный фактор роста волос и олеаноловую кислоту. Последняя особенно важна при АГА, так как ингибирует 5α-редуктазу. Применяются эти средства по разным схемам в зависимости от стадии процесса. Одним из наиболее терапевтически успешных представителей этого класса препаратов является ДЕКОПИЛЛ/DEKOPILL от медицинской компании Charismo (Даллас, США).
Какие гормоны относятся к андрогеновым
Эта стероидная группа гормонов производится в семенниках у мужчин и яичниках у женщин. У последних также андрогены синтезируются надпочечниками, а у мужчин такой путь образования является второстепенным. Андрогены называют мужскими половыми гормонами, так как они отвечают за вторичные половые признаки, характерные для мужчины у обоих полов. У женщин избыток андрогенов подавляет функции эстрогенов, относящимися к типично женским.
К андрогенной группе относятся:
- тестостерон,
- андростерон,
- андростендиол.
Из них первый имеет самое большое биологическое значение, его и определяют при исследовании крови на профиль мужских половых гормонов. В диагностический комплекс включают и глобулин, связывающий половые гормоны, а также дигидроэпиандростерон. Последний образуется в надпочечных железах и служит своеобразным резервом для последующего образования андрогенов.
А здесь подробнее о гормонах долей гипофиза.
https://youtube.com/watch?v=Xl56b_hZVFU
ЗАКЛЮЧЕНИЕ
Повышение уровня андрогенов может выявляться в любом возрасте. При этом у мужчин старшей возрастной группы повышение уровня общего тестостерона может не свидетельствовать о гиперандрогении, а обусловливаться увеличением секреции ГСПГ и не сопровождаться повышением уровня свободного тестостерона. У молодых пациентов клинические проявления гиперандрогении зависят от ее варианта. Так, для пациентов с повышенным уровнем ДГТ была характерна андрогенная алопеция. Акне было характерно для мужчин с повышенным уровнем общего и свободного тестостерона, хотя повышение ДГТ также усугубляло эту проблему.