Как раз и навсегда убрать жир с грудных мышц мужчине?
Содержание:
- Лечение
- Занятие спортом и диета
- Почему вообще возникает сутулость и что с этим делать?
- Дефекты грудины
- Что такое мастопатия
- Профилактика рецидива диастемы
- Упражнения для лица от межбровных складок
- Симптомы гинекомастии
- Домашние методы
- “Кольца Венеры” на шее – что это?
- Как убрать гинекомастию народными методами
- Можно ли устранить дырку между зубами дома
- Что это такое
- Симптомы питириаза
- Криолиполиз, радиоволновой метод и ультразвуковая липосакция – в чем разница?
- Другие причины появления отека ног (нижних конечностей)
- Симптомы грибка на ногах
Лечение
Межреберная невралгия требует комплексного и нередко длительного лечения, включающего в себя медикаментозное воздействие, физиотерапию, массаж и т.п.
Медикаментозная терапия
В острой фазе заболевания терапия направлена на купирование болевого синдрома и улучшение состояния пациента. В зависимости от конкретной клинической ситуации назначаются:
- нестероидные противовоспалительные препараты (НПВС): средства на основе диклофенака, нимесулида, ибупрофена мелоксикама и их производных; используются в таблетированной, инъекционной и местной (кремы, мази, пластыри) форме;
- анальгетики: анальгин и средства на его основе; как и НПВС, снимают болевой синдром;
- миорелаксанты для устранения мышечного спазма: мидокалм и т.п.;
- витамины группы: мильгамма, нейромультивит и т.п.; необходимы для восстановления нормальной работы нервных волокон;
- седативные средства для уменьшения психоэмоциональной составляющей боли и улучшения сна.
При необходимости дополнительно могут быть назначены:
- противосудорожные средства: тормозят прохождение болевых импульсов;
- антидепрессанты для снятия напряжения;
- антигистаминные и диуретики: снимают отечность тканей, особенно актуальны при защемлении нервных корешков;
- противовирусные препараты при опоясывающем лишае;
- глюкокортикостероиды при стойком болевом синдроме и тяжелом воспалении, не снимающимся более мягкими средствами.
Физиотерапия и лечебная физкультура
Физиотерапевтические процедуры назначаются после стихания острого болевого синдрома. Ускорить выздоровление помогают:
- УВЧ;
- рефлексотерапия;
- магнитотерапия;
- электрофорез;
- лазерное лечение;
- парафиновые аппликации;
- грязелечение.
Эти процедуры способствуют улучшению кровообращения и обмена веществ в пораженной области и ускоряют регенерацию нервной ткани.
Упражнения лечебной физкультуры назначаются после полного выздоровления. Основная цель гимнастики – разгрузка мышц спины. Комплекс разрабатывается индивидуально. Первые занятия должны проходить под наблюдением специалиста, в дальнейшем допускаются домашние упражнения.
Другие методы лечения
Поскольку очень часто причиной межреберной невралгии является патология позвоночника и спинного мозга, в качестве дополнительных методов воздействия очень часто используются:
- иглоукалывание;
- мануальная терапия;
- лечебный массаж, в том числе с использованием согревающих средств;
- массаж Шиацу (точечный);
- остеопатия;
- подводное вытяжение и другие методики.
Как и все лечебные процедуры, эти методики используются только в условиях клиники и проводятся специалистами с медицинским образованием и соответствующим сертификатом.
Занятие спортом и диета
Чтобы поддерживать мышцы и кожу в тонусе, не обойтись без спорта. Но перед выполнением даже нетрудных упражнений убедитесь у врача, что вам не противопоказана физическая активность.
В период лактации лучшими направлениями фитнеса для молодых мама станут:
— йога;
— плавание;
— аква-аэробика;
— быстрая пешая ходьба.
Независимо от наличия растяжек, важно, чтобы в приоритете было здоровье. Поэтому входите в спорт-режим постепенно и желательно под наблюдением опытного тренера. . Поддержка стабильного веса тоже играет большую роль в борьбе против растяжек
Составьте свой рацион таким образом, чтобы в нем содержалось минимальное количество продуктов с высоким гликемическим индексом, исключите жирную и жареную пищу. Вместо этого употребляйте больше белка, фруктов, овощей, кушайте небольшими, но частыми порциями.
Поддержка стабильного веса тоже играет большую роль в борьбе против растяжек. Составьте свой рацион таким образом, чтобы в нем содержалось минимальное количество продуктов с высоким гликемическим индексом, исключите жирную и жареную пищу. Вместо этого употребляйте больше белка, фруктов, овощей, кушайте небольшими, но частыми порциями.
Организм уже скажет вам «спасибо», если вы будете:
— ужинать не позднее 4 часов до сна;
— сокращать количество простых углеводов;
— добавлять в рацион пищу, богатую Омега-3 жирными кислотами (красную рыбу, авокадо);
— употреблять фрукты не позднее 4 часов дня.
Помните, что растяжки – это прекрасное напоминание о подаренной вами жизни. Наслаждайтесь периодом материнства и не зацикливайтесь не небольших недочетах фигуры.
Почему вообще возникает сутулость и что с этим делать?
В этом абзаце мы не будем касаться врожденных причин: если у человека разная длина ног, нарушено строение межпозвонковых дисков, аномальное развитие мышц – упражнениями этого не исправить, или же они слишком специфичны. Поговорим о приобретенной болезни.
В детстве
У детей сутулость проявляется обычно после 6-7 лет, когда окончательно формируется грудной отдел позвоночника. Причина – долгие часы, проведенные с планшетом или телефоном в руках, когда ребенок наклоняется к экрану, или ношение тяжелого рюкзака на одном плече.
Если ничего не замечать, у ребенка может развиться кифоз или сколиоз, но в этом возрасте все легко исправляется: суставы и позвонки гибкие, а для укрепления мышц достаточно ежедневной 20-минутной зарядки.
Впрочем, иногда причины бывают психологические. Бесполезно кричать «Не сутулься!», если причина в страхе, неуверенности, эмоциональной зажатости. В таком случае чтобы убрать сутулость, лучше вместе заниматься гимнастикой, или разобраться в причинах внутренней зажатости.
В подростковом возрасте
Юный организм начинает быстро расти, и иногда кости развиваются быстрее, чем мышцы. Именно поэтому подростка стоит отдать на плавание или приобщить к какому-то спорту, это поможет сделать фигуру гармоничной.
Иногда дети стесняются своего высокого роста, и не могут перестать горбиться, как бы стараясь быть поменьше. Это решается психологически. Тело все еще растет, и, если вовремя взяться, все поправимо.
У взрослых
Здесь проблема, чаще всего, в сидячем образе жизни или работе, где нужно наклоняться над столом, станком, приборами и т.д. Как исправить сутулую спину? Зарядка, специальные упражнения от сутулости, и постоянный контроль.
- Мужчине часто бывает комфортнее заниматься в тренажерном зале, где он накачивает мышцы так, чтобы они держали позвоночник ровно.
- Девушке, скорее всего, подойдет домашняя гимнастика. Женщины по своей природе более гибкие, с удовольствием ходят на йогу, стараются держать осанку, чтобы животик не выпирал, а грудь казалась привлекательнее.
- У пожилых людей проблемы с осанкой часто возникают на фоне других заболеваний позвоночника или внутренних органов, и чаще всего, требуется общее лечение. Но щадящая разминка, потягивания и простые упражнения без надрыва могут снять боли и позволить выпрямиться.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Что такое мастопатия
Мастопатия есть у многих женщин среднего возраста и связана с гормональными колебаниями в организме, а также постоянным психоэмоциональным напряжением
Считается болезнью тогда, когда женщина начинает испытывать от нее неприятные ощущения — увеличивающаяся во второй половине цикла железа сдавливает нервные окончания, отчего появляются боли, отдающие в плечо или руку.Важно! Учеными доказано, что само по себе наличие мастопатии не увеличивает риск заболеть раком груди.. Врачи начинают лечить мастопатию тогда, когда она причиняет пациентке дискомфорт или образования достигают определенных размеров
Лечением мастопатии обычно занимается гинеколог-эндокринолог. Он назначит необходимое обследование и лечение.
Врачи начинают лечить мастопатию тогда, когда она причиняет пациентке дискомфорт или образования достигают определенных размеров. Лечением мастопатии обычно занимается гинеколог-эндокринолог. Он назначит необходимое обследование и лечение.
Виды мастопатии
1. Кистозная. Наличие кист — растянутых, с собравшейся жидкостью, протоков молочной железы. Имеет тенденцию сама, без постороннего вмешательства рассасываться вместе с медикаментозной коррекцией гормонального фона. Большую кисту можно лечить пункцией —откачиванием из нее жидкости уколом. Специалисты рекомендуют делать иссечение кисты вместе с капсулой для профилактики рецидива. Процедура проводится под местным обезболиванием.
2. Узловая. Узел — разрастание в стенках протоков соединительной ткани. Иногда узел трудно отличить от опухоли, и тогда доктор начинает ножевую биопсию —под местным обезболиванием и контролем УЗИ врачвозьмет кусочек ткани из узелка и исследует для уточнения диагноза. Часто узлы удаляются сразу. Маленькие — хорошо поддаются медикаментозному лечению.
Профилактика рецидива диастемы
Рецидивы в ортодонтическом лечении, к сожалению, случаются часто. Это особенно неприятно, учитывая сколько времени и средств затрагивается на устранение проблемы. В случае с диастемой, ее появление могут спровоцировать разные причины. Наиболее распространенные — неправильно подобранное лечение и пренебрежение рекомендациями ортодонта во время ретенционного периода.
Иногда пациенты отказываются от необходимого хирургического лечения или ношения брекетов, и настаивают на «простых» способах коррекции, к примеру на установке коронок или маскировки зазора композитными материалами. Но поскольку проблема остается нерешенной, диастема будет возвращаться.
Точно также она не заставит себя ждать, если после лечения пациент решит проигнорировать рекомендации ортодонта, и не станет носить ретенционные аппараты.
Упражнения для лица от межбровных складок
В комплексе с правильно подобранным уходом и косметическими процедурами регулярные занятия фейсбилдингом помогут разгладить даже глубокие морщины на переносице.
Упражнение 1. Начиная от переносицы, указательными и большими пальцами совершайте пощипывающие движения к центру лба.
Упражнение 2. Положите обе ладони на лоб, крепко зафиксируйте их и тяните по направлению к макушке. В это же время постарайтесь поднять брови, преодолевая сопротивление.
Упражнение 3. Твердо зафиксируйте подушечки указательных пальцев у начала каждой брови. Нахмурьтесь, а пальцами рук не давайте морщине образоваться. Это упражнение делает мышцу сильнее.
Каждое упражнение повторить по 5-6 раз. Количество кругов не ограничено.
Симптомы гинекомастии
Основной симптом заболевания – разрастание молочных желез, которые могут достигать 10-15 см в диаметре. Увеличиваются соски, расширяются околососковые области (альвеолы), которые становятся более темными, похожими на женские.
Существует несколько клинических форм болезни:
- Паренхиматозная, при которой структура органа напоминает женскую. Наблюдается увеличение структурных единиц органа – долек, в которых проходят млечные протоки.
- Дендрическая – в груди формируется мягкое образование, уходящее лучами в толщу жировой ткани.
- Узловая – проявляется плотными узлами, прощупываемыми, как правило, за соском.
При этой патологии больные жалуются на боль, нагрубание грудных тканей и дискомфорт при ношении одежды. Часто возникают психологические комплексы, мешающие посещать бассейн, загорать на пляже, заниматься спортом. Заболевание отрицательно влияет на личную жизнь.
Домашние методы
Не в наших силах остановить процесс старения, однако мы можем отдалить этот процесс, постоянно ухаживая за кожей шеи в домашних условиях.
В этом могут помочь:
a)Ровная осанка и постоянный контроль за положением спины во время ходьбы и работы за компьютером. Для людей, которые постоянно смотрят в экран монитора, телефона, планшета существует выражение tech neck – «техническая шея». Чтобы это высказывание было не про вас, держите телефон не сгибая шею, на уровне лица.
b)Правильная поза сна, исключающая соприкосновение подбородка и грудной клетки.
c)Уходовые процедуры. Область шеи также нуждается в креме, как и лицо. Он наносится легкими массажными движениями, продвигая мышцы снизу вверх. Утром и вечером проводите очищение молочком, затем наносите тоник. Косметика должна содержать витамины А,Е, коллаген и аминокислоты.
d)Использование защиты от УФ-лучей. Каждый раз выходя на улицу, следует пользоваться солнцезащитными средствами. Это обусловлено тем, что ультрафиолет ускоряет процессы старения кожи.
e)Зарядка и самомассаж. Такая простая, но ежедневная рутина направлена на разглаживание кожных складок. Феноменального результата не будет, но в борьбе за красивую кожу все средства хороши. К тому же, массаж подарит вам приятные ощущения, а упражнения станут профилактикой застойных процессов.
Самомассаж
Остеохондрозы, протрузии и грыжи встречаются у каждого второго человека. А заболевания шейного отдела позвоночника являются причиной появления поперечных морщин.
Поэтому в утреннюю зарядку следует обязательно включить массаж для шеи.
Делать его нужно аккуратно, используя специальное массажное масло, не надавливая:
— Быстро и легко похлопайте по области шеи, начиная с внутренней части подбородка и заканчивая ключицами;
— В течение 2-3 минут выполняйте вертикальные поглаживания по направлению снизу вверх;
— Затем совершите пощипывающие движения пальцами по всей шее;
— Подушечками пальцев сделайте круговое растирание данной области.
Это простые техники для домашнего массажа. Чтобы он был полезным, все движения должны быть легкими и осторожными.
Маски и пилинги
Шея – более деликатная зона, чем лицо, поэтому пилинги с использованием различных кислот рекомендуется делать исключительно в салоне, чтобы избежать ожога. Однако в стенах дома можно сделать эту процедуру более мягкой и щадящей, приготовив смесь из подручных продуктов.
Рецепты мягкого пилинга:
1) 1 столовую ложку мелких отрубей смешайте с 2 столовыми ложками жидкого мёда, нанесите на кожу, помассируйте и смойте.
2) В пропорции 1:1 смешайте оливковое масло, лимонный сок и добавьте 2 чайных ложки измельченного кофе. Нанесите на шею массирующими движениями, смойте большим количество теплой воды.
Рецепты масок:
1) На очищенную кожу массирующими движениями нанесите натуральное косметическое масло (миндальное, персиковое, жожоба, аргановое), накройте махровым полотенцем, оставьте на 15-20 минут, смойте.
2) Смешайте с 1 яичных желтком половину банана и 30 мл молока. Нанесите на кожу на 20 минут, затем смойте.
Упражнения
Чтобы поддерживать тонус кожи, подойдут даже самые простые и несложные упражнения. Важнее здесь – регулярность.
Сначала проведем небольшую разминку:
1) Вращаем плечами 4 раза назад и 4 раза вперед.
2) Совершаем наклоны головой вправо, влево, вниз, наверх. Повторяем 4 раза.
Теперь переходим к самим упражнениям:
1) Кладем указательный и средний палец на подбородок. Из этого положения выдвигаем нижнюю челюсть, сопротивляясь пальцам.
2) Тянем подбородок вперед и вверх, удерживая шею руками.
3) Поворачиваем голову вправо, натягиваем верхний угол нижней челюсти, кладем руки на шею, создавая сопротивление, и тянем подбородок вперед и вверх.
Регулярное выполнение упражнений поможет предупредить застойные явления в области шейно-плечевого пояса.
“Кольца Венеры” на шее – что это?
“Кольца Венеры” – это поперечные складки, которые с возрастом из небольших превращаются в заметные и трудно скрываемые. Причем они могут появиться уже после 25 лет.
Такое раннее возникновение этих линий обусловлено особенностями дермы шеи. Во-первых, мышечная ткань в этой области не прикрепляется к костной ткани, а значит, имеет слабый мышечный каркас.
Во-вторых, кожа на шее тонкая и содержит гораздо меньше сальных желез, чем на лице. В-третьих, подкожно-жировая клетчатка имеет очень тонкий слой. Это приводит к тому, что мышечный каркас быстро ослабевает, прекращая поддерживать кожу шеи в подтянутом состоянии. Поэтому уже в молодом возрасте появляются дряблость и морщины.
Как убрать гинекомастию народными методами
Как вылечить гинекомастию задумывались еще наши предки и некоторых успехов они в этом добились. Сегодня известны несколько трав, которые благоприятно влияют на устранение гинекомастии. Однако стоит помнить, что народные методы не являются панацеей, а больше зависят от удачи, ведь без комплексного обследования у врача и выяснения причины заболевания нельзя точно сказать, что поможет, а что нет.
Главными элементами лечения в народной медицине являются:
- корень женьшеня;
- любисток;
- при тревожных состояниях рекомендовано пить валериану, пион, пустырник;
- сборы женьшеня, корня солодки и листьев малины – все заваривается и выпивается в течение дня.
Можно ли устранить дырку между зубами дома
Убрать диастему в домашних условиях невозможно. Чтобы осуществить эффективную коррекцию, специалисты используют целый комплекс диагностических мер, а также аппараты, которые изготавливаются специально для пациента. Наивно полагать, что устранить проблему можно просто связав два передних зуба нитью. Более того, подобные манипуляции опасны, так как можно повредить десны или сами зубы.
Иногда можно услышать истории о том, как ребенку перевязывали зубы, и расщелина исчезла. Но, в данном случае, речь идет о ложной диастеме, которая проходит сама по себе без всякого вмешательства.
Что это такое
Паническая атака – это беспричинный, изматывающий приступ паники или тревоги, сопровождаемый чувством страха и различными физиологическими симптомами.
Чтобы понять, что человек ощущает в такие минуты, представьте ситуацию. Вы идете по улице и внезапно замечаете, что на вас в бешеном ритме несется здоровенный пес. На его морде – зловещий оскал, десна оголились и видны его острые огромные клыки. Слюни брызжут во все стороны, а в его глазах читается ярость и злоба. Каковы ваши ощущения?
Конечно, вы испытаете просто невероятный страх, почувствуете, что ваше сердце остановилось, ноги стали ватными, на лбу появилась испарина. Примерно то же самое ощущают люди, переживающие панический приступ. Но между вами и ними колоссальная разница: в вашем случае существует реальная угроза жизни, тогда как для них нет никакой объективной опасности. То есть их страхи ничем не подкреплены.
Однако это только на первый взгляд, такие индивиды могут сказать, что приступ начался внезапно. В дальнейшей беседе с ними выясняется, что панике предшествовал проезд в лифте или в общественном транспорте, нахождение в месте с большим скоплением людей или в самолете, или другие подобные причины.
Понятие «паника» берет свое начало от имени бога Пана – повелителя полей, лесов и стада. По легендам, он внезапно появлялся перед человеком весь в шерсти и с козлиными ногами, ввергая последнего в неудержимый страх. Человек пускался бежать, не зная куда, по краю обрыва, не осознавая, что бегство также может грозить смертью.
В литературе можно встретить понятия вегетативного или симпатоадреналового криза, кардионевроза. Они тождественны термину «паническая атака».
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр — 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Криолиполиз, радиоволновой метод и ультразвуковая липосакция – в чем разница?
Все три методики работают, убивая жировые клетки, которые затем выводятся из организма. Основное различие – метод воздействия:
- радиочастота устраняет жировые клетки при помощи нагрева;
- криолиполиз – замораживания;
- ультразвук – за счет разрушения ультразвуковыми волнами.
Жировые клетки — адипоциты, гораздо сильнее других клеточных структур реагируют на холод, жару и ультразвук. Под воздействием аппаратных методов они разрушаются, превращаясь в жидкое содержимое, которое можно удалить двумя способами.
Строение адипоцита
Способ 1: через устройство, введённое в ткани. Эта методика лежит в основе Body Tite и ультразвуковой липосакции. При их проведении на жировую ткань взаимодействуют с двух сторон — снаружи и со стороны подкожного жира. Для этого применяются два устройства, один из которых находится на коже, а второй вводится внутрь тканей через проколы.
Разница между процедурами только в методе воздействия. В первом случае применяется ультразвук, а во втором — высокочастотные радиоволны. Образовавшуюся жидкую массу откачивают из организма.
Способ 2: снаружи. В этом случае на жир воздействуют только наружно. Никаких проколов не делается. Полностью безопасные вещества триглицериды, выделяющиеся из лопнувших клеток, попадают в кровь, а затем выводятся из организма. Так работает криолиполиз.
Другие причины появления отека ног (нижних конечностей)
- Локализованный отек ног (нижних конечностей) может быть также следствием травмы, гематомы (скопление крови в мягких тканях), инфекций, перелома, поверхностного тромбофлебита (сгустки в венах жировой ткани), разрыва сухожилия или мышцы, кисты в суставе (например, синовиальная киста в колене), а иногда и спонтанное кровотечение в ткань из-за разрыва кровеносного сосуда.
- Хронический отек ног (нижних конечностей) также может быть вызван состояниями, которые приводят к общему увеличению жидкости тела, что может быть более выражено в ногах из-за действия силы тяжести, например:
- Застойная или ишемическая сердечная недостаточность,
- Легочная гипертензия,
- Перикардит, ограничивающий насосную функцию сердца,
- Беременность,
- Идиопатический отек, часто поражающий как верхние, так и нижние конечности у женщин в пременопаузе,
- Заболевания печени,
- Заболевания почек,
- Гипотиреоз,
- Состояния с низким содержанием белка, такие как недоедание, потеря белка из-за болезни, болезней почек или кишечника,
- Медикаментозный отёк.
- Некоторые из наиболее распространенных лекарств, вызывающих отек ног, — это нестероидные противовоспалительные препараты, принимаемые для снятия боли или дискомфорта при артрите, и блокаторы кальциевых каналов, принимаемые при сердечных заболеваниях или гипертонии. Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
- Антигипертензивные препараты, блокаторы кальциевых каналов, бета-блокаторы (клонидин, гидралазин, метилдопа, миноксидил)
- Нестероидные противовоспалительные препараты (ибупрофен, напроксен и многие другие в этом классе)
- Гормоны (эстроген, прогестерон, тестостерон)
- Целлюлит, инфекция кожи и жировых тканей ноги могут вызвать отек ног с болью и болезненностью. Боль от целлюлита может быть очень сильной или проявляться пастозностью и легкой болью с кожей от розового до ярко-красного цвета.
- Отек стопы, особенно если кожа не образует ямок при кратковременном надавливании, может быть вызван лимфедемой, нарушения работы микроскопической сети каналов, которые перемещают тканевую жидкость от конечности обратно в кровоток на уровне верхней части стопы и груди.
Отечность при липедеме
В зависимости от причин лимфедему разделяют на:
- Врожденную — присутствует при рождении,
- Приобретенную — из-за рецидивирующей инфекции или непроходимости лимфатичеких сосудов,
- Послеоперационное — иссечение вены для венозных трансплантатов, лимфодиссекция при опухоли,
- Злокачественные новообразования — лимфома или другие заболевания, поражающие лимфатические узлы,
- Ожирение — из-за сдавления лимфатических каналов в брюшной полости или тазу.
После венозной недостаточности ожирение является следующей по частоте причиной отека ног (нижних конечностей) в США, европейских странах и России. Абдоминальное ожирение частично препятствует венозному и лимфатическому оттоку от ног. Ожирение также ускоряет растяжение вен ног под действием силы тяжести, тем самым способствуя прогрессированию венозной недостаточности.
Симптомы грибка на ногах
Хорошо изученная клиническая картина грибковых инфекций помогает выявить их на ранней стадии. На месте поражения невооруженным глазом видны повреждения ногтевых и мягко-тканных структур. Общие симптомы грибка отражены в следующем списке:
- изменение цвета ногтевой пластины на светло-желтый на ранней стадии, а затем – на желтый, коричневый, светло-зеленый и даже черный;
- ощущение зуда околоногтевой зоны;
- неприятный запах;
- гиперкератоз, т.е. утолщение ногтевой пластины, или ее утончение;
- деформация свободного края ногтя;
- шелушение кожи около ногтевой пластины и в межпальцевых промежутках;
- мозоли и натоптыши на ступне;
- ломкость ногтя, его крошение;
- покраснение кожи вокруг ногтевой пластинки.
Эпидермофития и трихофития
Эти формы грибковых инфекций протекают практически одинаково, из-за чего их объединили в одну группу заболеваний. Они носят название «микозы стоп». В зависимости от формы инфекция проявляется разными симптомами. Часто у пациента сочетаются сразу несколько видов грибка. По этой причине деление грибка на формы носит условный характер:
- сквамозная, или чешуйчатая;
- дисгидротическая, которая сопровождается нарушением работы потовых желез;
- интертригиозная, при которой на коже отмечаются опрелости;
- гипертрофический, атрофический или нормотрофический онихомикоз.
Сквамозная форма грибка стоп
Начальная стадия грибка на ногах этой формы отличается поражением только одной стопы. На другую инфекция переходит только в дальнейшем. Распознать заболевание можно по следующим признакам:
- появление участка покраснения на коже стопы;
- в дальнейшем эта область начинает шелушиться (области поражения могут иметь разную площадь);
- у некоторые пациентов отмечается зуд.
Трудность диагностики и лечения сквамозной формы в том, что многих заболевших не беспокоят никакие симптомы. Из-за этого ко врачу они обращаются уже на запущенной стадии. Если сквамозная форма грибковой инфекции продолжается на протяжении долгого времени, то она может принимать дисгидротический вид. Эти две формы взаимосвязаны, поэтому часто провоцируют появление друг друга.
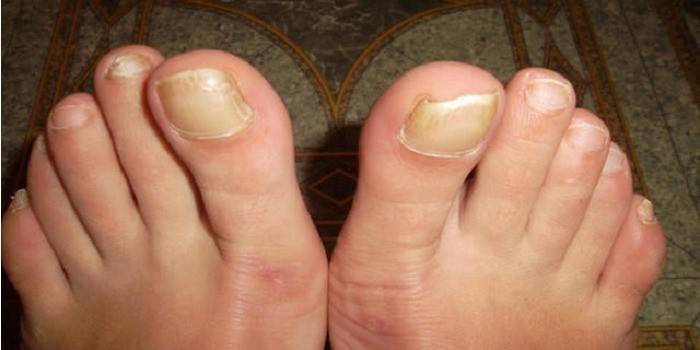
Дисгидротическая форма
Для этой формы характерно течение со сменой периодов ремиссии и рецидивов. Самым первым ее симптомом выступает появление пузырьков на своде стопы (чаще одной) – там, где она не соприкасается с полом при ходьбе. Размер их варьируется от 2 до 8 мм. Постепенно они начинают соединяться, сливаясь в один большой. Далее каждый пузырек вскрывается, а на его месте остается поверхностное поражение кожи – эрозия.
Кроме свода стопы, может инфицироваться ее внутренняя и наружная боковая поверхности. На месте изъязвления пузырьков остается большая эрозия, сочетающаяся с опрелостью. Пациент жалуется и на следующие симптомы:
- болезненность и зуд в месте поражения;
- после подсыхания эрозии она начинает шелушиться, следствием чего становится развитие сквамозной формы;
- постепенно присоединяется бактериальная инфекция, из-за чего содержимое пузырьков мутнеет, становится гнойным (в таком случае необходимо прием антибиотиков);
- на следующей стадии кожа стопы краснеет, отекает, у больного наблюдаются сильные боли и даже повышенная температура.
Интертригиозная форма
Среди всех форм трихофитии и эпидермофитии является самой распространенной. Она развивается самостоятельно или на фоне сквамозной разновидности грибка. Чаще отмечается в летнее время года. Зимой же наблюдается период ремиссии. Заболевание длительное, имеет хронический характер. Начало процесса можно заметить между 4 и 5 пальцами на ноге, реже – между 3 и 4. Первые признаки интертригиозной формы:
- трещины и мацерации на коже с белесоватым ободком вокруг, который образован отслаивающимся эпидермисом (поверхностным слоем кожи);
- ощущение зуда и жжения в месте поражения;
- мокнутие в межпальцевом промежутке;
- появление на месте трещин эрозий, сопровождающихся выраженным болевым синдромом.
По мере прогрессирования заболевания кожа разрыхляется, из-за чего ее защитная функция снижается. Это повышает риск развития стрептококковой инфекции. Она проявляется гнойничковым воспалением, которое сопровождается отеком, покраснением и болью на коже. На фоне этого наблюдается повышение температуры тела. Пациент жалуется на общее ухудшение самочувствия.