Остеохондроз позвоночника (черемухин а.ф.) видео
Содержание:
- Что такое коксартроз
- Диагностика
- Симптомы коксартроза
- Диагностика
- Операции на позвоночнике у собак
- Лечение и Прогноз
- Маркировка ортопедических стелек.
- Диагноз
- Причины и механизм развития артроза
- Проверь себя: «мокрый тест» или рентген?
- Причины возникновения остеохондроза грудного отдела
- По размеру
- Частые вопросы по заболеванию
- Лечение остеохондроза грудного отдела позвоночника по современным стандартам
- Что значит отек костного мозга?
Что такое коксартроз
Артроз тазобедренного сустава или коксартроз – это хроническое медленно прогрессирующее дегенеративно-дистрофическое заболевание, сопровождающееся деструкцией хрящевой и костной ткани сустава, разрастанием деформирующих сустав костных остеофитов, а также вовлечением в патологический процесс околосуставных тканей. Все это постепенно приводит к полной утрате функции ноги и инвалидности. Болеют артрозом такого типа чаще женщины.
Долгое время заболевание считалось возрастным, но сейчас уже доказано, что у многих людей такая патология ног начинает развиваться уже после 20 лет, а иногда и в детском возрасте, длительное время протекая бессимптомно, проявляясь после 40 – 50 лет. По частоте заболеваемости коксартроз уступает только артрозу коленного сустава. А вот по продолжительности периодов нетрудоспособности намного опережает его, так как протекает тяжелее. Одинаково часто развиваются, как коксартроз обоих суставов, так и одного.
В некоторых случаях заболевание выявляют на поздних стадиях, но это не является приговором: для любой стадии разработаны методы консервативного и хирургического лечения. Код коксартроза по 10 МКБ (Международной классификации болезней 10-го пересмотра) – М16.
Диагностика
Правильный диагноз заболевания можно поставить только в условиях клиники. В московском медицинском центре «Парамита» для этого есть все условия.
Не пытайтесь лечиться самостоятельно: без предварительного обследования, это приведет к прогрессированию болезни и усилению болей!
Назначаются следующие диагностические исследования:
- Клинические – врач опрашивает и осматривает больного.
- Лабораторные:
- общий и биохимический анализ крови – выявляются воспалительные процессы и нарушение обмена веществ;
- при необходимости для уточнения диагноза – дополнительные лабораторные анализы.
- Инструментальные:
- рентгенография ТБС – выявляет нарушения костных структур;
- МРТ (магнитно-резонансная томография) – выявляет изменения во всех суставных тканях.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Симптомы коксартроза
Заболевание начинается постепенно, часто незаметно для больного
Очень важно уловить первые признаки болезни и не игнорировать их, а сразу же обращаться к врачу.. Но если этого сделать не удалось и в ноге уже произошли серьезные изменения, врач сумеет помочь
Он устранит боль и приостановит прогрессирование болезни
Но если этого сделать не удалось и в ноге уже произошли серьезные изменения, врач сумеет помочь. Он устранит боль и приостановит прогрессирование болезни.
Первые признаки артроза тазобедренного сустава
Начальные симптомы артроза тазобедренного сустава — это легкая утренняя скованность движений и появление болей после длительной прогулки или нахождения в положении стоя. Боли обычно локализуются в области тазобедренного сустава и отдают в пах или ягодицу. Но иногда первыми признаками коксартроза являются болезненные ощущения в ноге от колена и ниже. Они быстро проходят в состоянии покоя.
К сожалению, больные редко обращаются к врачу при появлении таких признаков, чаще они их просто игнорируют и пропускают возможность подавить развитие патологического процесса в самом начале, когда это сделать легче всего.
Явные симптомы артроза тазобедренного сустава
Болевой синдром усиливается, распространяются на паховую область, ягодицу, по наружной и внутренней поверхности бедра спускаются к колену, а затем по голени к стопе. Появляется ограничение движений ноги, особенно, при внутренних поворотах (ротации внутрь) и отведении кнаружи. Боли появляются и независимо от двигательной активности, в том числе ночью. Часто они связаны с переменой погодных условий. Появляется хромота, это заставляет больного ходить, опираясь на трость.
Походка постепенно становится переваливающейся, «утиной». Нога принимает вынужденное положение: слегка подгибается в ТБС, при этом поясница немного выступает вперед, а таз наклоняется вбок, в сторону коксартроза.
Больной начинает замечать, что больная нога становится короче и меньше в объеме, чем здоровая. Явные симптомы болезни не вызывают сомнения, что причиной является поражение ТБС. Именно в таком состоянии больные чаще всего обращаются к врачу.
 Для коксартроза характерны боли в паху и по наружной стороне бедра
Для коксартроза характерны боли в паху и по наружной стороне бедра
Опасные симптомы артроза тазобедренного сустава
При появлении следующих симптомов нужно немедленно обращаться к врачу:
- сильные суставные боли, невозможность наступить на ногу, ощущение неустойчивости – признак подвывиха ТБС;
- повышение температуры тела в сочетании с усилением болей в ноге – признак суставного воспалительного процесса; если температура высокая, то возможно, присоединилась инфекция;
- больная нога стала значительно короче здоровой, невозможны отведения в сторону и поворот внутрь – признак утраты значительной части функции сустава.
Диагностика
Правильный диагноз заболевания можно поставить только в условиях клиники. В московском медицинском центре «Парамита» для этого есть все условия.
Не пытайтесь лечиться самостоятельно: без предварительного обследования, это приведет к прогрессированию болезни и усилению болей!
Назначаются следующие диагностические исследования:
- Клинические – врач опрашивает и осматривает больного.
- Лабораторные:
- общий и биохимический анализ крови – выявляются воспалительные процессы и нарушение обмена веществ;
- при необходимости для уточнения диагноза – дополнительные лабораторные анализы.
- Инструментальные:
- рентгенография ТБС – выявляет нарушения костных структур;
- МРТ (магнитно-резонансная томография) – выявляет изменения во всех суставных тканях.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Операции на позвоночнике у собак
Дорсальная декомпрессия
Дорсальная декомпрессия – одна из самых первых методик. Суть метода заключается в создании костного окна в верхней части позвоночного канала для уменьшения давления на нервы. Суставные отростки сохраняются. Дополнительно проводят удаление межпозвоночного диска L7–S1. Эта методика сегодня применяется только в составе других техник, так как используется в основном в виде доступа к конскому хвосту (рис. 6).

Рис. 6. Этапы операции при DLSS – дорсальная декомпрессия. А – дорсальный доступ к уровню L7–S1. В – проведено удаление верхней части дужки позвоночного канала. Визуализируются спинномозговые нервы.
Дорсальная декомпрессия + дистракция + стабилизация с использованием костного цемента и имплантов (ортопедические винты и спицы)
Суть операции заключается в проведении декомпрессии, как описано выше, далее выполняют дистракцию L7–S1, затем устанавливают винты и/или спицы в межпозвоночные суставы, после чего проводят транспедикулярное введение винтов и/или спиц в L7 и S1 (допускается проведение имплантов из крестца в подвздошную кость). В заключение вся конструкция покрывается костным цементом. Данная техника операции используется в основном у пациентов с небольшой массой тела – до 20–25 кг. Основные проблемы, возникающие у собак весом более 25 кг, которым была выполнена операция по методике «костный цемент + дистракция + винты и/или спицы», это перелом конструкции (цемент/винты/спицы), расшатывание и миграция имплантов. Как следствие – реоперация (рис. 7 ,7а).

Рис. 7. Этапы операции DLSS – введение имплантов и нанесение костного цемента. А – введение винтов в L7–S1, В – укладка жирового трансплантанта на место ламинэктомии,С – нанесение костного цемента для фиксации имплантов.

Рис. 7а. Послеоперационный рентген.
Дорсальная декомпрессия + дистракция + стабилизация с использованием транспедикулярного фиксатора
Лечение и Прогноз
Лечение асептического некроза эпифизов костей у детей в связи с высокими репаративными возможностями в период роста должно быть консервативным, с разгрузкой пораженной конечности и использованием физиотерапевтических процедур. Если О. у детей и взрослых закончилась деформацией суставного конца, в ряде случаев показано оперативное вмешательство: корригирующие остеотомии (см.), артропластика (см.) и др.
Прогноз для жизни благоприятный. Прогноз Остеохондропатии в отношении восстановления функции конечности определяется своевременностью начатого лечения. Самоизлечение наблюдается редко. Из-за поздно начатого или нерационального лечения полного восстановления формы кости и функции конечности обычно не происходит — остаются последствия в виде артроза.
Библиография: Волков М. В. Болезни костей у детей, М., 1974; Косинская Н. С. Дегенеративно-дистрофические поражения костносуставного аппарата, Л., 1961; Многотомное руководство по ортопедии и травматологии, под ред. Н. П. Новаченко и Д. А. Новожилова, т. 1, с. 516, М., 1967; Многотомное руководство по патологической анатомии, под ред. А. И. Струкова, т. 6, с. 60, М., 1962; Ревенко Т. А., Астахова Е. И. и Новичкова В. Г. Об этиологии асептического некроза головки бедренной кости у взрослых, Ортоп, и травмат. № 10, с. 38, 1978; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964; Рубашева А. Е. Частная рентгенодиагностика заболеваний костей и суставов, с. 57 и др., Киев, 1967; Старцева И. А. и Ленский В. М. Морфологические изменения при асептических некрозах головок бедренных костей у взрослых, Ортоп. и травмат., № 12, с. 56* 1977; Шумада И. В. и др. Об асептическом некрозе и кистевидной перестройке эпифизов костей у взрослых, там же, № 7, с. 33, 1980; Вely М. Histological differential diagnosis of aseptic bone-necrosis, Acta morph. Acad. Sci. hung., v. 27, old 95, 1979; Campbell’s operative orthopaedics, ed. by J. Speed, v. 11, p. 1171, L., 1956; Colas М., Сarret J. P. et Fisсhe r L. Contribution a Petude de la vascularisation intraosseuse de l’astragale, Bull. Ass. Anat. (Nancy), t. 59, p. 819, 1975; Edeiken I. a. Hodes P. Roentgen diagnosis of diseases of bone, Baltimore, 1973; Lichtenstein L. Diseases of bone and joints, St Louis, 1975; Melsen F. a. Nielsen H. E. Osteonecrosis following renal allotransplantation, Acta path, microbiol. scand., v. 85A, p. 99, 1977; Orthopaedic surgery and traumatology, ed. by J. Delchef a. o., p. 438, Amsterdam, 1972; Puls P. Die Primarlasion und Pathogenese der idiopathischen Hiiftkopfnekrose, Z. Rheumatol., Bd 35, S. 269, 1976; Wade С. E. a. o. Incidence of dysbaric osteonecrosis in Hawaii’s diving fishermen, Undersea Biomed. Res., v. 5, p. 137, 1978.
Е.П. Меженина; H. К. Пермяков (пат. ан.), В. В. Китаев (рент.).
Маркировка ортопедических стелек.
Чтобы разобраться в вопросе о том, как выбрать стельки, соответствующие индивидуальным показателям, необходимо обращать внимание на специальную маркировку. Именно она указывает на основное назначение вкладышей:
- ВП-1. Стельки с углублениями для продольного свода стопы и пятки. Рекомендованы беременным женщинам, людям с начальной стадией плоскостопия. В профилактических целях изделия показаны лицам, чья профессиональная деятельность предусматривает длительное нахождение на ногах, поднятие тяжестей и высокие физические нагрузки.
- ВП-2. Модели с супинаторным вкладышем для пятки и продольных сводов. Используются для коррекции вальгусной деформации ступней и пяточной шпоры.
- ВП-3. Изделия оснащены вкладкой под пятку, пронатором для продольного вода. Подойдет для лечения вальгуса, предупреждения раскрученной стопы.
- ВП-4. Обладает такими же свойствами, что и предыдущий тип, но снабжается специальной наклейкой для жесткой фиксации большого пальца.
- ВП-5. Назначение этого вида ортопедических стелек – коррекция вальгуса. Вкладки располагаются в передней части стоп и на пятке.
- ВП-6. Применяются для предотвращения уплощения продольного свода. Супинаторы поддерживают стопу в правильном положении, для пятки предусмотрен амортизатор.
- ВП-7. Вдоль наружного края размещается пронатор, подпяточник характеризуется фиксирующими свойствами. Подойдут девушкам, которые часто ходят на каблуках, а также лицам с укороченной стопой и косолапостью.
- ВП-8. Модель имеет вкладыши, поддерживающие наружную часть стопы, крыло для правильного расположения большого пальца.
- ВП-9. Такие стельки для взрослых с ортопедическими свойствами рекомендованы для исправления незначительных деформаций. Благодаря подушечке под пяткой подойдет людям с укороченной конечностью.
- ВП-10. Изделия с углублением под пятку и продольный свод защищают от формирования мозолей, натоптышей в сочетании с вальгусом.
Нельзя забывать, что стельки, помогающие исправлять различные недостатки стоп, должны регулярно использоваться вместе с повседневной обувью. При необходимости изделия немного подрезают, но только по верхнему внутреннему краю. Делать наружные срезы запрещено, поскольку это может усилить деформацию.
ВП-1:
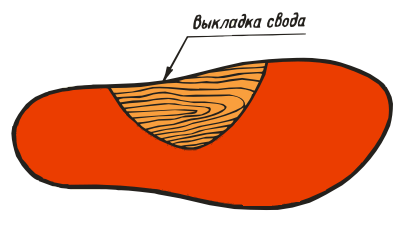
ВП-2:
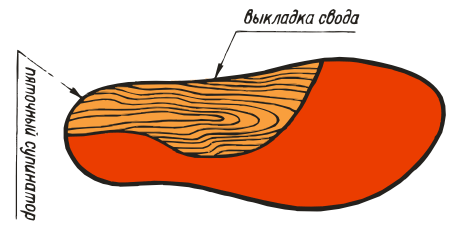
ВП-3:
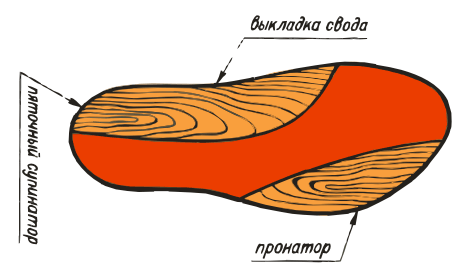
ВП-4:
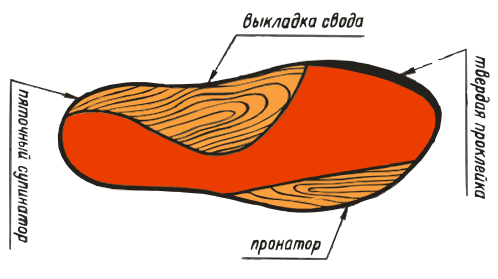
ВП-5:
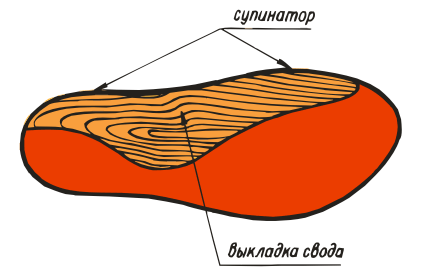
ВП-6:
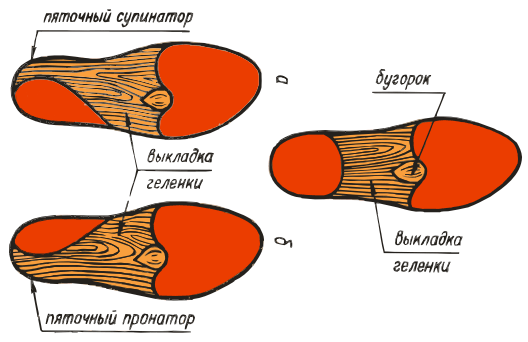
ВП-7:
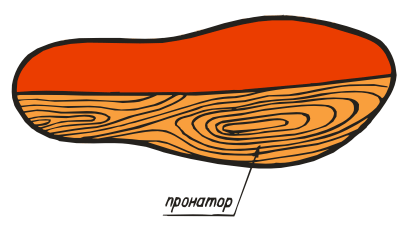
ВП-8:
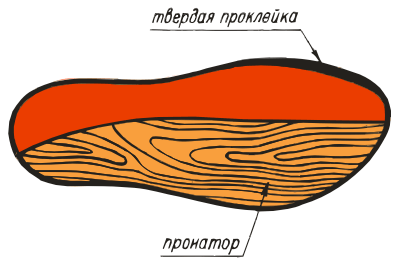
ВП-9:
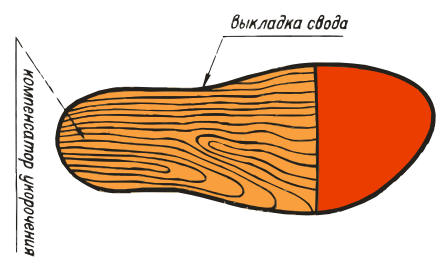
ВП-10:
Диагноз
Решающую роль в диагностике играет рентгенологическое исследование. Как правило, производят рентгенографию пораженного сегмента в стандартных проекциях, а при необходимости и томографию (см.). Рентгенологически в развитии О. условно можно выделить 5 фаз, или стадий. В I стадии — подхрящевого некроза — рентгенол, картина кости может быть не изменена, несмотря на наличие симптомов болезни; в конце стадии появляется слабое ограниченное уплотнение костного вещества в зоне некроза. Во II стадии — стадии компрессионного перелома — в зоне некроза на рентгенограмме виден участок уплотнения кости гомогенного или неравномерного характера. Суставная щель расширена. I и II стадии соответствуют фазе некроза. В III стадии — стадии рассасывания — пораженный участок представляет собой несколько плотных бесструктурных фрагментов неправильной формы (фаза фрагментации). IV стадия — стадия регенерации — характеризуется постепенной нормализацией рентгенол. структуры кости, иногда с развитием кистовидных полостей. В конечной, V стадии О. происходит либо полное восстановление структуры и формы кости, либо развиваются признаки деформирующего артроза (см.), IV и V стадии соответствуют фазе исхода. Интервалы между очередными рентгенол. исследованиями зависят от стадий болезни и составляют в среднем от одного до нескольких месяцев во II стадии, от 0,5 до 1 года, а иногда и более, в III и IV стадиях.
Причины и механизм развития артроза
Причины развития суставного дегенеративно-дистрофического процесса многообразны. Артроз – это заболевание, начинающееся постепенно на фоне врожденных особенностей строения соединительной ткани, а также длительного микротравмирования, перенесенных острых суставных повреждений и заболеваний. Почти все хронические воспалительные процессы (артриты) со временем переходят в дегенеративно-дистрофические с периодическими рецидивами воспаления. Наконец, самая большая группа артрозов – возрастные.
Факторами, предрасполагающими к развитию и прогрессированию данного патологического процесса являются:
- малоподвижный образ жизни;
- тяжелые профессиональные или спортивные физические нагрузки;
- профессии, связанные с длительным нахождением в положении стоя, без движения;
- лишний вес;
- эндокринные заболевания и гормональные расстройства, приводящие к нарушению кровообращения и обмена веществ: сахарный диабет, атеросклероз, заболевания щитовидной железы, ожирение;
- венозная недостаточность;
- неправильное нерегулярное питание, вредные привычки (курение, злоупотребление алкоголем) – усиливают обменные нарушения;
- наследственная предрасположенность к заболеваниям опорно-двигательного аппарата.
Под действием всех перечисленных причин начинают постепенно разрушаться клетки хряща, покрывающего суставные поверхности костей. Хрящ сначала истончается, теряет свою эластичность, а затем растрескивается. Подхрящевая костная ткань начинает тереться о такую же полуразрушенную костную поверхность на другой стороне сочленения и разрушаться. Реакцией костной ткани на такой процесс является ее разрастание, особенно по краям сустава, что приводит к ограничению подвижности и суставной деформации.
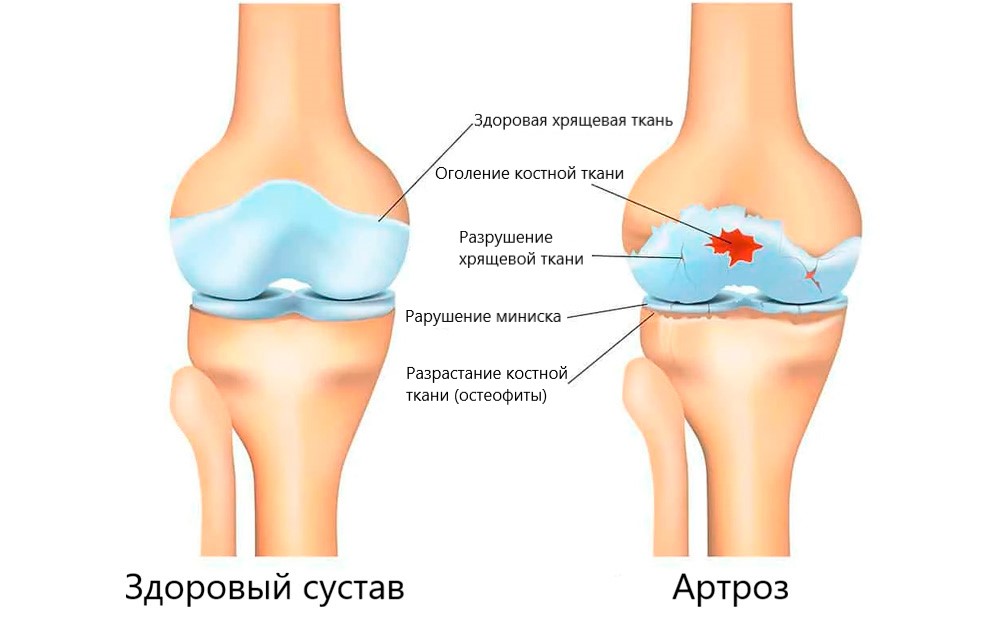 Суставная деформация при артрозе
Суставная деформация при артрозе
Особенностью клеток суставных тканей является способность реагировать на любые, даже незначительные травмы. Разрушенные клетки продуцируют провоспалительные (вызывающие и поддерживающие воспалительный процесс) цитокины. Поэтому разрушение хрящей и костей сопровождается асептическим воспалительным процессом в синовиальной оболочке (синовитом) и выпотом воспалительной жидкости в суставную полость. Периодически развивающееся воспаление способствует еще более активному отмиранию клеток твердых тканей и прогрессированию заболевания.
Процесс длительный, поначалу он никак себя не проявляет, так как хрящевая ткань не содержит нервных окончаний, поэтому болевых ощущений на ранних стадиях у больных нет. Они появляются при травмировании расположенной под хрящом надкостницы и при обострении воспалительных процессов (надкостница и синовиальная оболочка очень хорошо иннервированы).
Тяжелее протекает артроз, развивающийся на фоне хронических воспалительных процессов. Происходит полное разрушение суставных тканей с формированием анкилоза (неподвижности) и инвалидизацией. Возрастные нарушения протекают не так агрессивно и редко приводят к тяжелым нарушениям.
В группе риска женщины после 50 лет, мужчины после 40 лет, лица, страдающие эндокринной патологией и хроническими артритами, а также лица, занимающиеся тяжелым физическим трудом, профессиями, связанными с длительным пребыванием в положении стоя, спортсмены (тяжелоатлеты и занимающиеся травмоопасными видами спорта). Для данных лиц особое значение имеет профилактика артроза.
Проверь себя: «мокрый тест» или рентген?
Проверить, все ли у вас в норме с пронацией можно по так называемому «Мокрому тесту» и фотографии ваши ног сзади в положении «ровно». Тест по отпечатку стопы позволит определить есть ли у вас плоскостопие. А фотография даст возможность самостоятельно определить степень отклонения пяточной кости от вертикальной оси тела.
«Мокрый тест»
Для того, чтобы получить отпечаток стопы, нужно намочить ноги и встать на лист картона. Отпечаток практически всей поверхности стопы говорит о гиперпронации. Если между оттиском пятки и пальцев практически пусто, можно предположить гипопронацию. В норме свод стопы почти не отпечатывается.
Фототест
Фотографию ног нужно делать стоя босиком на ровном полу.
При гиперпронации или чрезмерной пронации стопы человека развернуты вовнутрь. На ее фоне очень часто развивается плоскостопие, потому что связки находятся в растянутом состоянии и плохо справляются со своей амортизационной функцией.
Также гиперпронация опасна тем, что приводит к смещению коленной чашечки и развитию синдрома «колена бегуна».
При гипопронации или недостаточной пронация стопы вывернуты наружу. Мышцы и связки свода стопы находятся в напряженном состоянии и не справляются в полной мере с функцией распределения веса тела при нагрузках. У таких людей часто бывают травмы голеностопа.
Косвенно о нарушении в прогибе стопы свидетельствуют боли в пятках, коленях, сводах голеностопа и даже подошвенные мозоли. Может развиться косолапость, искривление пальцев ног, заболевания суставов. Таким образом организм пытается компенсировать неправильное распределение центра тяжести и ударной нагрузки.
Выявить особенности строения стоп и голеностопа можно у специалистов и при помощи рентгена, подометрии и плантографии. И затем на основании медицинских исследований врач-ортопед сможет правильно подобрать коррелирующие ортопедические стельки и порекомендовать обувь. В том числе, и беговые кроссовки.
Отклонения от физиологической нормы могут быть врожденными и приобретенными. Способствуют развитию аномалий травмы, неправильно или не по размеру подобранная в детстве обувь, вальгусная деформация стопы (выпирающая косточка сбоку от большого пальца), вальгусная деформация голеностопа и т.д.
Бегунов с гиперпронацией опытные врачи и тренеры определяют визуально. Их стопы «прилипают» к поверхности. А когда человек устает, у него начинают подгибаться колени, корпус раскачивается, помогая сохранить скорость движения, и забирает последние силы.
Дэвид Лиф, спортивный врач из США, известный на весь мир специалист, отмечал, что по тому, как спортсмен опирается на стопу за 5-6 километров до финиша, можно определить тех, кто сможет побороться за призовые места, а кто нет. Если свод стопы у атлета начинает «заваливаться» в гиперпронацию, то он через 600-800 метров отстает от лидеров забега. Именно поэтому выиграть марафон с такой аномалией практически невозможно.
Поэтому так важно правильно подобрать беговую обувь. Тогда можно не только бегать без вреда для опорно-двигательного аппарата, но и победить в забеге
Причины возникновения остеохондроза грудного отдела
Причин появления заболевания довольно много. Точнее, существует целый ряд факторов, негативно влияющих на здоровье и способных спровоцировать остеохондроз. Для каждого пациента набор таких факторов может быть своим, потому для их установления и исключения мы рекомендуем обратиться за консультацией к неврологу.
Список наиболее распространенных ситуаций, оказывающих негативное влияние на позвоночник:
- излишние физические нагрузки;
- сидячий образ жизни;
- неправильная осанка и неправильное положение тела во время сна, при сидении за столом и т.д.;
- наследственные заболевания;
- нарушение обменных процессов;
- травмы;
- и ряд других факторов.
По размеру
Полноразмерные модели заменяют стандартные стельки, подходят для любой обуви. Плюсы: применяются для повышения комфорта, лечения и предотвращения различных заболеваний стоп. Минусы: не подходят для открытых туфель и босоножек.
Полустельки представляют собой небольшие изделия, действие которых направлено на определенную зону стопы. Плюсы: подойдут для обуви на каблуках, куда стандартные ортезы не помещаются. Применяются для коррекции стоп, снижения нагрузки на позвоночник, лечения плоскостопия. Минусы: воздействуют не на всю поверхность ступней.
Вкладыши – небольшие изделия, которые подкладываются под проблемные зоны. Плюсы: обеспечивают комфорт при ходьбе. Минусы: действуют только на определенные участки.
Подпяточники. Универсальные модели стелек в обувь, помещаются под пятку. Плюсы: повышают амортизацию, оказывают профилактическое действие. Облегчают симптомы пяточной шпоры, способствуют заживлению натоптышей, трещин. Применяются для реабилитации после операций и травм. Минусы: не фиксируются в обуви.
Полноразмерные:

Полустельки:

Вкладыши:

Подпяточники:

Частые вопросы по заболеванию
Как болит артроз тазобедренного сустава?
Характерны боли в паху и по наружной стороне бедра, отдающие в колено. Реже болит область ягодицы.
Можно ли вылечить тазобедренный сустав без операции?
Полностью вылечить не получится, но устранить боль, остановить разрушение сустава и частично восстановить хрящ вполне возможно. Операция проводится, когда не помогает консервативное лечение.
Кто проводит лечение артроза тазоберденного сустава?
Травматолог-ортопед.
Как определить есть ли у меня коксартроз?
Заподозрить коксартроз можно при болях в паху, отдающих в ногу, а также при появлении болей во время ходьбы. После этого лучше сразу же обратиться к врачу.
Дегенеративно-дистрофические заболевания суставов ног и в первую очередь тазобедренного сустава опасны тем, что из-за постоянной высокой нагрузки очень быстро приводят к инвалидизации
Поэтому очень важно при малейшем подозрении на такую патологию сразу же обращаться к врачу. И ничего не бойтесь: специалисты клиники «Парамита» в Москве помогут вам в любом случае, даже если вы запустили заболевание и уже еле ходите
Литература:
- Волокитина, Е. А. Коксартроз и его оперативное лечение: автореф. дис. д. м. н. / Е. А. Волокитина. — Курган, 2003. — 46 с.
- Комплексная характеристика дегенеративных изменений при коксартрозе /Е. А. Волокитина и др. // Новые технологии в медицине: тез. науч.-практ. конф. в 2-х ч. – Курган, 2000. – Ч. 1. — С. 48-49.
- Ganz R., Leunig M., Leunig-Ganz K. et al. The etiology of osteoarthritis of the hip. An Integrated Mechanical Concept. Clin Orthop Relat Res 2008;466(2):264—72.
- Mastbergen S.C., Bijlsma J.W., Lafeber F.P. Synthesis and release of human cartilage matrix proteoglycans are differently regulated by nitric oxide and prostaglandin-E2. Ann Rheum Dis 2008;67(1):52—8.
Лечение остеохондроза грудного отдела позвоночника по современным стандартам
Заболевание протекает в виде чередующихся обострений, когда ярко проявляются все симптомы, и ремиссий – периодов улучшения состояния.
Во время обострения остеохондроза применяют вытяжение позвоночника. Пациента укладывают на кровать с приподнятым изголовьем и фиксируют специальными кольцами за подмышки, таким образом, вытяжение происходит за счет веса собственного тела. Также может применяться подводное вытяжение. Пациент находится в вертикальном положении в бассейне, на его шее закреплен специальный поплавок, а к ногам подвешен груз определенного веса.
С болевым синдромом при грудном остеохондрозе борются при помощи обезболивающих и противовоспалительных препаратов. Врач может применить паравертебральную блокаду, когда в область пораженных нервных корешков вводят раствор анестетика. По показаниям назначают седативные средства, которые помогают снять стресс и нервное напряжение, вызванные заболеванием.
Из физиотерапевтических процедур назначают лечение ультразвуком, электрофорез с новокаином, диадинамические токи, УВЧ-терапию. Для разгрузки позвоночника невролог может назначить ношение корсета.
Во время ремиссии лечение грудного остеохондроза предусматривает массаж, лечебную физкультуру, физиотерапию, санаторно-курортное лечение.
Необходимость в хирургическом лечении при остеохондрозе грудного отдела возникает очень редко.
Не занимайтесь самолечением – оно может не только оказаться бесполезным, но и нанести вред. Для того чтобы получить эффективную терапию при грудном остеохондрозе, нужно пройти обследование, разобраться в причинах проблемы, патологических процессах, которые происходят в организме. Запишитесь на прием к специалисту в медицинском центре Международная клиника Медика24 — это можно сделать в любое время суток, позвонив по телефону +7 (495) 230-00-01.
Основной симптом остеохондроза грудного отдела позвоночника – боль. Она характеризуется некоторыми особенностями:
- По характеру она чаще всего тупая. Реже беспокоят жгучие, ноющие болевые ощущения.
- Боль усиливается во время резких движений, поворотов туловища, во время глубокого вдоха, после длительных нагрузок на спину, сна (особенно на неудобном матрасе, подушке).
- Чаще всего болевые ощущения локализуются между лопатками, но могут носить опоясывающий характер.
- По ночам могут возникать ощущения, которые многие больные описывают так: «как будто спину сдавило железными клещами».
Помимо болей, при грудном остеохондрозе могут возникать и другие симптомы, обусловленные сдавлением нервных корешков.
Что значит отек костного мозга?
Губчатое вещество (трабекулярная ткань) состоит из рыхлых пластинок и перегородок. Промежутки заполнены костным мозгом, который отвечает за кроветворение и формирование иммунных цепочек в организме человека. Отек губчатой ткани сопровождается скоплением экссудата в трабекулярных пластинах. Уровень жидкости может возрасти до 20% (в нормальном состоянии – 10%).
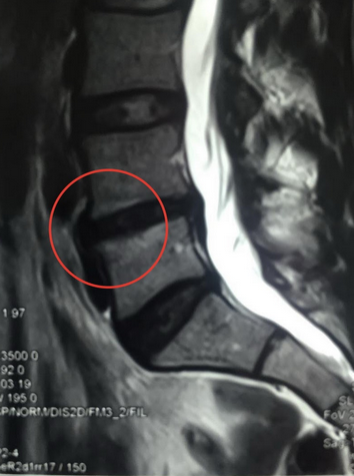
Трабекулярный отек на снимке МРТ позвоночника (пораженный участок выделен красным)
По характеру течения различают три типа гипергидратации костного мозга:
-
вазогенный – вследствие повышения проницаемости или повреждения стенок капилляров происходит скопление жидкости в межклеточном пространстве;
-
интерстициальный – под действием экссудата коллагеновые волокна увеличиваются в объеме;
-
цитотоксический – наблюдается набухание клеток костного мозга (остеоцитов, остеобластов, остеокластов).
На ранних стадиях процесс протекает бессимптомно. При отсутствии лечения патология негативно влияет на состояние и функциональность костного мозга. На фоне развития отека наблюдают прогрессирование аутоиммунных заболеваний (ревматоидный артрит). Нарушение функции кроветворения заключается в уменьшении продуцирования форменных элементов:
-
эритроцитов;
-
моноцитов;
-
лимфоцитов.
При длительном течении процесса у пациента наблюдаются:
-
носовые кровотечения;
-
появление синяков и гематом без явной причины;
-
анемия.
Развитие отека костного мозга приводит к увеличению объема губчатого вещества, тело позвонка набухает. Изменения передаются на соседние ткани, захватывают нервные волокна и субарахноидальное пространство.
Деформация позвонка приводит к стенозу канала и сдавлению спинного мозга. Компрессия провоцирует патологические изменения в области нервных тканей. Отек спинного мозга сопровождается клиническими проявлениями, характер которых зависит от локализации пораженного участка. Чем выше расположен очаг, тем серьезнее последствия патологии. Наиболее выражена симптоматика при поражении шейного отдела позвоночника. В случае неблагоприятного течения процесса возможен летальный исход.
Подозрения на развитие трабекулярного отека позвонков и спинномозгового канала возникают при наличии:
-
постоянной ноющей боли в спине, усиливающейся при физических нагрузках;
-
парестезий, паралича верхних и нижних конечностей;
-
беспричинных нарушений в работе дыхательной, сердечно-сосудистой систем;
-
болей при мочеиспускании, опорожнении кишечника (при локализации процесса в области копчика);
-
жалоб на часто возникающие судороги;
-
нарушений функциональности мочеполовой системы.
Особенностью клинической картины при отеке губчатого вещества позвонка является локализация болевого импульса выше точки поражения. Причина заключается в сдавлении расположенных рядом спинальных корешков измененными тканями.
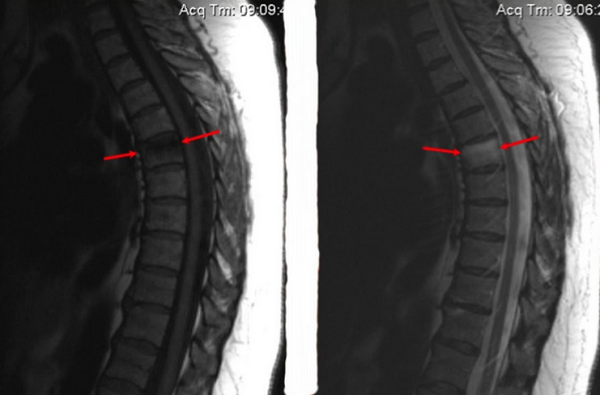
Перелом тела позвонка и признаки отека костного мозга (указаны стрелками)
Наряду с болевым синдромом компрессия нервных стволов приводит к нарушению работы внутренних органов грудной клетки, брюшной полости и малого таза.