Торакоцентез
Содержание:
- Плевроцентез или торакоцентез
- Газообмен в тканях и легких
- Как достичь хороших показателей во время занятий ЛФК
- Дыхательные движения
- Онкологические причины
- Из чего состоит ЖЕЛ
- 2 Выявление отклонений от нормы
- Степени вовлечения паренхимы легкого
- Общая информация
- Как поднять сатурацию после вирусной пневмонии?
- Показания к проведению спирографии
- Что такое ЖЕЛ
- Поражение легких 25-50%
- Противопоказания
- Не онкологические причины
- Как проводится спирометрия
- 4 Пикфлуометрия
Плевроцентез или торакоцентез
В ходе этих процедур происходит механическое удаление жидкости. Обезболивание производится местной анестезией.
Обычно врач старается перед центезом стабилизировать состояние сердечно-сосудистой и дыхательной систем с помощью симптоматической терапии.
Пациент находится в положении сидя, слегка наклонившись вперед, руки кладет на специальный стол или заводит за голову.
Жидкость откачивается (аспирация жидкости из плевры), вставляются катетеры, через которые еще некоторое время выделяется экссудат. Откачивание жидкости из легких не занимает много времени – около 15 минут.
После этого катетеры изымаются и место прокола опять обрабатывают спиртом. Накладывается стерильная повязка.
Иногда, при необходимости, катетеры оставляют на некоторое время. Проводят контрольную рентгенографию.
Процедура откачивания жидкости должна выполняться исключительно в стерильных условиях. Поэтому откачивание жидкости из легких на дому не проводят.
В зависимости от цели аспирация может быть терапевтической или диагностической.
Процедуру выполняют опытные высококвалифицированные врачи, которые специализируются на лечении различных заболеваний, в том числе и у онкологических больных. После торакоцентеза легкие могут снова расправиться, состояние больного улучшается, возвращается возможность проведения активной терапии по назначению врача.
Наши врачи имеют большой опыт проведения торакоцентеза.
После проведения процедуры у больных восстанавливается дыхательная функция, повышается качество и продолжительность жизни.
Требуется предварительная запись!
Наши врачи высшей квалификационной категории со стажем работы более 20 лет!
и.о. главного врача
Дипломированный врач, и.о. главного врача, председатель лечебной комиссии, реабилитолог
Мокринский Юрий Александрович
Врач специалист
Дипломированный врач, специалист по лечению заболеваний органов дыхания и сердечно-сосудистой системы.
Валл Татьяна Евгеньевна
Врач специалист
Врач-специалист, реабилитолог, функциональный диагност, терапевт, кардиолог, пульмонолог, член научного совета.
Телефон: 8 (495) 648-62-44
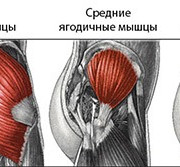
Газообмен в тканях и легких
При вдохе происходит смешение поступающего в легкие воздуха с воздухом, который находился в дыхательных путях после выдоха. Это говорит о том, что даже альвеолы при выдохе полностью не спадаются.
При дыхании замена воздуха в легких на новый происходит только на 15%. Происходит смешение свежего воздуха с тем, который уже был внутри.
Газы движутся в легких согласно законам парциального давления.
Определение 5
Парциальное давление — давление, которое газ оказывает в общей смеси газов.
Парциальное давление кислорода в альвеолах составляет 100 мм ртутного столба, в венозной крови — 40 мм ртутного столба. По этой причине кислород из альвеол переходит в кровяное русло. Парциальное давление углекислого газа в крове выше, чем в альвеолах — это объясняет тот факт, что углекислый газ покидает кровь и стремится к альвеолам.
В 99% весь кислород в крови находится в соединении с гемоглобином. 1% — доля растворенного в крови кислорода.
Замечание 2
Транспортировка углекислого газа в большинстве случаев осуществляется не в чистом виде, а в различных соединениях — так образуются гидрокарбонаты и карбгемоглобин.
Как достичь хороших показателей во время занятий ЛФК
Кроме двигательной активности и специального питания, полезными признаны упражнения дыхательной гимнастики, относящиеся к курсу оздоровительного ЛФК. Выполнять их можно только при отсутствии противопоказаний, после консультации с опытным специалистом.
Одним из наиболее эффективных методов, улучшающих состояние бронхолёгочной системы у человека, является диафрагмальное дыхание. Чтобы сделать гимнастику данным способом, необходимо выполнять описанные далее движения:
- Лёжа на спине, максимально расслабить шейные и плечевые мышцы.
- Одну руку поместить на грудную клетку, вторую – на живот.
- Выполнять носовые вдохи, следя при этом, чтобы приподнимался брюшной пресс.
- После каждого вдоха дыхание следует задерживать до 5-7 секунд.
- Выдох нужно делать через рот, напрягая мускулы живота.
В течение одной тренировки потребуется выполнить около 5 подходов. Особенно полезным станет диафрагмальное дыхание для людей с хронической формой обструктивной болезни лёгких (ХОБЛ), приводящей к сильному ослаблению диафрагмы.
Дыхательные движения
В обычной жизни, понаблюдав за собой и своими знакомыми, можно увидеть как дыхание, обеспечиваемое в основном диафрагмой, так и дыхание, обеспечиваемое в основном работой межреберных мышц. И это в пределах нормы. Мышцы плечевого пояса чаще подключаются при серьезных заболеваниях или интенсивной работе, но почти никогда — у относительно здоровых людей в нормальном состоянии.
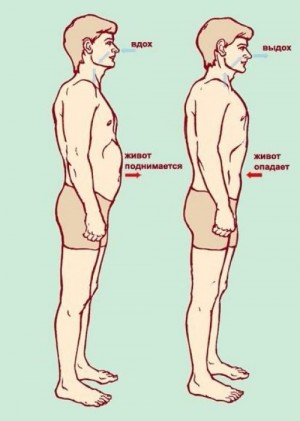 Считается, что дыхание, обеспечиваемое в основном движениями диафрагмы, характерно больше для мужчин. В норме вдох сопровождается незначительным выпячиванием брюшной стенки, выдох — незначительным ее втяжением. Это брюшной тип дыхания.
Считается, что дыхание, обеспечиваемое в основном движениями диафрагмы, характерно больше для мужчин. В норме вдох сопровождается незначительным выпячиванием брюшной стенки, выдох — незначительным ее втяжением. Это брюшной тип дыхания.
У женщин чаще всего встречается грудной тип дыхания, обеспечиваемый в основном работой межреберных мышц. Это может быть связано с биологической готовностью женщины к материнству и, как следствие, с затрудненностью брюшного дыхания при беременности. При этом типе дыхания наиболее заметные движения совершает грудина и ребра.
Дыхание, при котором активно движутся плечи и ключицы, обеспечивается работой мышц плечевого пояса. Вентиляция легких при этом малоэффективна и касается только верхушек легких. Поэтому такой тип дыхания называется верхушечным. В обычных условиях такой тип дыхания практически не встречается и используется либо в ходе тех или иных гимнастик или развивается при серьезных заболеваниях.
Во фридайвинге мы считаем, что брюшной тип дыхания или дыхание животом является наиболее естественным и продуктивным. Об этом же говорится при занятиях йогой и пранаямой.
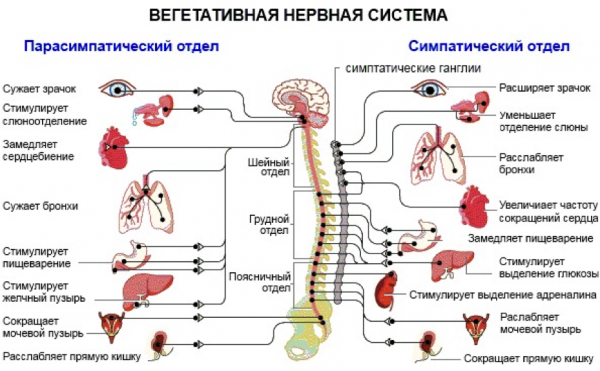
Во-первых, потому, что в нижних долях легких находится больше альвеол. Во-вторых, дыхательные движения связаны с нашей вегетативной нервной системой. Дыхание животом активирует парасимпатическую нервную систему — педаль тормоза для организма. Грудное дыхание активирует симпатическую нервную систему — педаль газа. При активном и долгом верхушечном дыхании происходит перестимуляция симпатической нервной системы. Это работает в обе стороны. Так паникующие люди всегда дышат верхушечным дыханием. И наоборот, если какое-то время спокойно дышать животом, происходит успокоение неврной системы и замедление всех процессов.
Онкологические причины
Причиной отека легких или гидроторакса у онкологических больных бывает как само раковое заболевание, так и его лечение.
Например, скопление жидкости и отек легких может произойти вследствие химиотерапии токсичными препаратами, угнетающими работу сердца, или как осложнение лучевой терапии. С другой стороны, работа сердца может быть нарушена опухолевым процессом.
Еще одна возможная причина – нарушение работы лимфатической системы из-за поражения лимфоузлов метастазами или прорастания раковой опухоли.
Чаще всего скопление жидкости происходит при раке легкого, молочной железы, яичника, желудка, тела и шейки матки, при меланомах, лимфомах, саркомах, лейкемии.
При злокачественной опухоли плевры (мезотелиоме) повышается проницаемость сосудистой стенки капилляров. Жидкость из крови активно поступает в легкие, а ее откачка лимфатической системой, напротив, ухудшается. В результате возникает застой и скопление жидкости.
Возможны и другие причины, например, сдавление сердца опухолью, прорастание опухоли в верхнюю полую вену, образование метастаза в перикарде, прорастание опухоли в просвет бронха и его перекрытие.
Для онкологических заболеваний характерно постепенное, небыстрое развитие гидроторакса и отека легких.
Из чего состоит ЖЕЛ
ЖЕЛ представляет собой сумму 3 основных показателей:
- дыхательного объёма;
- объёма резервного воздуха;
- остаточного функционального объёма.
Дыхательный объём представляет собой количество воздуха, которое удаётся вдохнуть и выдохнуть здоровому взрослому человеку в спокойном состоянии. Чаще всего его количество составляет 400-500 см³.
Под объёмом резервного воздуха следует понимать глубину глотка, который можно сделать после глубоко вдоха (около 1500 см³). Остаточный функциональный объём складывается из количества воздушной массы, которую не получится выдохнуть, и показателей резервного выдоха. Даже после самого глубокого выдоха в лёгких остаётся еще около 800-1700 кубических сантиметров воздуха.
2 Выявление отклонений от нормы
Для обнаружения патологических изменений в организме пациента важно определить отклонения в ЖЕЛ от показателей, нормальных для каждого конкретного человека. А так как этот показатель может значительно отличаться, были созданы специальные формулы, при помощи которых, на основании эмпирических данных, можно вычислить так называемую должную жизненную емкость легких (ДЖЕЛ), свойственную человеку с определенными возрастными и физическими показателями
Для расчета ДЖЕЛ за основу брали данные заведомо здоровых людей, определенного возраста, телосложения, пола и физического развития. На основании этих факторов строились зависимости для расчета коэффициентов, которые используются в формулах вычисления должной жизненной емкости легких людей со сходными характеристиками.
Наиболее распространенные методики расчета ДЖЕЛ:
- 1. Метод Anthoni. Этот способ подразумевает использование величины должного общего обмена (имеется в виду обмен веществ) перемноженной на соответствующие коэффициенты, которые берутся из таблиц.
- 2. Метод разработанный Н. Н. Канаевым. Не использует общий обмен в качестве корреляционного фактора, по причине отсутствия прямой зависимости межу ЖЕЛ и массой тела. Метод основан на использовании возраста, роста и пола обследуемого, а также коэффициентов, полученных на основании соответствующих данных здоровых людей.
Согласно этому способу ДЖЕЛ для мужчин будет рассчитываться следующим образом: 0,052 х (Р) – 0,029 х (В) – 3,20.
Для женщин: 0,049 х (Р) – 0,019 х (В) – 3,76.
- 3. Расчет ДЖЕЛ детей (авторы – И.С. Ширяев, Б.А. Марков).
Для мальчиков, рост которых составляет от 1м до 1,64 м: 4,53 х (Р) – 3,9. Рост от 1,65 м; 10,00 х (Р) – 12,85.
Для девочек, ростом от 1,00 до 1,75 м: 3,75 х (Р) – 3,15.
(Р) – рост в метрах, (В) – возраст в годах.
Степени вовлечения паренхимы легкого
По количеству участков уплотнения легочной ткани (например, по «матовым стеклам», но не только) определяют процент вовлечения паренхимы. На КТ-изображениях инфильтраты и признаки пневмофиброза визуализируются сравнительно более светлым цветом, поскольку более плотная по текстуре ткань с избытками жидкости и клеточными компонентами хуже пропускает рентгеновские лучи.
- Вовлечение паренхимы легких от 0 до
- Вовлечение паренхимы легких > 5% –
- Вовлечение паренхимы легких > 25% –
- Вовлечение паренхимы легких > 50% –
- Вовлечение паренхимы легких > 75% – тяжелая степень пневмонии (КТ-4).

Прецизионная оценка дыхательного органа при коронавирусе на КТ позволяет увидеть все возможные осложнения даже при небольшом проценте поражения, а при значительном — позволяет своевременно понять, когда пациенту необходима госпитализация в медицинское учреждение.
Общая информация
При онкологическом процессе иногда наблюдается скопление жидкости в легких. Сам факт этот может сигнализировать об:
- Отеке легких;
- Экссудативном плеврите;
- Последствиях проведенной химиотерапии.
Поясним: самого по себе термина «жидкость в легких» в медицине не существует. Когда его произносят, имеют в виду первые два из указанных выше состояниях.
Если говорить об отеке, то жидкая масса скапливается в альвеолах, участвующих в газообмене. Наличие жидкой массы делает дыхание затруднительным.
Скопление жидкой массы в альвеолах происходит с различным темпом – у кого-то это происходит быстрее, у кого-то медленнее
Это становится важным аспектом, беря во внимание который, классифицируют отеки острый и хронический.. При плеврите происходит образование избыточной жидкой массы в полости плевры
Эти листки – соединительнотканные пластинки, которые выстилают поверхность легких и внутренней стороны клетки грудины. Плевру, как правило, поражают метастазы от опухоли, расположенной в других органах.
При плеврите происходит образование избыточной жидкой массы в полости плевры. Эти листки – соединительнотканные пластинки, которые выстилают поверхность легких и внутренней стороны клетки грудины. Плевру, как правило, поражают метастазы от опухоли, расположенной в других органах.
Плеврит, как правило, сигнализирует о поздней стадии онкологии. Скопление жидкости исходит в целом ряде случаев:
- Наличием очагов метастазирования в лимфатических узлах, которые соседствуют с бронхами;
- Перекрытием опухолью бронхиального просвета;
- Развитием пневмонии, спровоцированной раковым заболеванием.
Скопление жидкой массы может стать и последствием облучения либо химиотерапевтического лечения.
Иногда врачи сталкиваются со случаями, когда онкология не является причиной скопления жидкой массы. Болезнь сердца, например, может стать причиной сердечной недостаточности и привести к накоплению в легких жидкой массы.
Как поднять сатурацию после вирусной пневмонии?
Если и после перенесенного коронавируса сатурация немного снижена, то это нормально — легочной ткани требуется время на восстановление прежней жизненной емкости дыхательного органа. Крайне полезны дыхательная гимнастика (см. комплекс дыхательных упражнений Стрельниковой) и прогулки на свежем воздухе с умеренными физическими нагрузками.
Для предотвращения агрессивного спаечного процесса в легких пациентам с выраженными на КТ фиброзными изменениями; обычно при КТ-4, КТ-3, реже при КТ-2 и очень редко при КТ-1 назначается антиоксидантная терапия пневмофиброза, которая включает диету, обогащенную антиоксидантами, ацетилцистеин, витамины группы Е (если нет аллергии).
Для уточнения диагноза и причин сниженной сатурации, после коронавируса важен КТ-контроль.
Показания к проведению спирографии
Поскольку спирография является безопасным и достаточно простым в проведении диагностическим методом, ее широко используют в пульмонологии, а также в терапии при подозрении на наличие заболеваний пульмонологического профиля. А именно ее назначают при:
- длительном кашле, сохраняющемся более 3—4 недель,
без видимых на то причин, в том числе после перенесения бронхита или ОРВИ; - диагностировании заболеваний дыхательной системы
другими методами; - наличии ощущения давления и тяжести в грудной
клетке, одышки; - трудностях при вдохе/выдохе;
- нарушении газообменных процессов;
- слышимых свистах или хрипах во время вдоха;
- частых бронхитах, приступах одышки, затруднений
дыхания; - подозрении на наличие синдрома Гудпасчера,
склеродермии.

Выполнение спирографии показано и в профилактических целях. Поэтому
ее вносят в перечень обязательных исследований, подлежащих выполнению при
ежегодном профилактическом медицинском обследовании. Кроме того, ее назначают людям,
работающим на вредных производствах, и детям при наличии у близких
родственников хронических заболеваний органов дыхания, аллергических реакций,
проявляющихся бронхоспазмом. Она же используется для внесения корректив в
терапию бронхиальной астмы и ХОБЛ.
Что такое ЖЕЛ
Жизненная ёмкость лёгких — это наибольшее количество воздуха, которое человек может вдохнуть после максимально глубокого выдоха. ЖЕЛ представляет собой важнейший показатель для каждого человека, однако наибольшее значение она имеет для лиц, занимающихся анаэробными и аэробными видами спорта. В этой среде данная характеристика является немаловажным фактором, от которой во многом зависят шансы на достижение высоких результатов.
ЖЕЛ неодинакова у разных категорий людей, и во многом определяется:
- Половой принадлежностью.
- Возрастным диапазоном.
- Образом жизни.
Жизненную ёмкость лёгких принято измерять в сантиметрах кубических (см³). У взрослых мужчин ЖЕЛ колеблется между цифрами 3 500-4 000 см³. Для женщин жизненная ёмкость лёгких составляет в среднем 2 500-3 000 см³.
У мальчиков 4-17 лет данный показатель пребывает в пределах 1200-3500 см³. Для девочек того же возраста норма ЖЕЛ – 900-2760 см³.
Иногда показатели существенно отличаются от нормы. Так у спортсменов или лиц, имеющих от природы крепкое здоровье, они могут достигать уровня 6 000-8000 см³. Большей ЖЕЛ обладают высокорослые, некурящие люди, представители некоторых профессий, связанных с повышенной активностью и существенными физическими нагрузками (моряки, грузчики, кочегары, кузнецы, военнослужащие).
ЖЕЛ склонна к постепенному понижению. Наблюдаются возрастные изменения динамики этого показателя – по мере старения человека они уменьшаются на 25-35%.
Поражение легких 25-50%
Соответствует КТ-2. Внебольничная пневмония с благоприятным или условно благоприятным прогнозом. Уровень сатурации крови кислородом снижается. Если организм не может самостоятельно справиться с вирусной инфекцией, пневмония может довольно быстро прогрессировать до следующей стадии. Прогноз зависит от возраста пациента, его иммунной системы и некоторых индивидуальных особенностей организма.

При поражении легких 25, 30, 40 процентов необходима интенсивная терапия — важно предотвратить дальнейшее распространение вирусной инфекции по паренхиме легких. Как правило, при КТ-2 пациенты после консультации врача лечатся дома
Если симптомы респираторного заболевания усиливаются и терапия не приносит положительных результатов, пациента по решению лечащего врача или врача скорой помощи могут госпитализировать.
Противопоказания
Несмотря на простоту и безопасность процедуры, существуют
ситуации, когда проведение спирографии может нанести пациенту вред. Выполнение спирографии
противопоказано при:
- перенесении в течение последнего полугодия инсульта или инфаркта;
- наличии аневризмы аорты, тяжелой артериальной гипертензии;
- пневмотораксе, дыхательной недостаточности III степени;
- проведении в недалеком прошлом операции с вмешательством в брюшную полость или загрудинное пространство;
- выполнении хирургических вмешательств на глазах в течение недавнего времени;
- острой сердечной недостаточности;
- эпилепсии;
- тяжелых психических заболеваниях;
- патологиях беременности.
Одними из факторов, оказывающих влияние на функцию легких, могут быть:
сутулость, сколиоз, сидячий образ жизни изменяют положение внутренних органов и не позволяют легким в полной мере раскрываться;
наличие отечности внутренних органов из-за нарушения оттока венозной крови, в результате нарушения оттока нарушается и приток артериальной крови;
из-за нарушения кровоснабжения нарушаются метаболические процессы в органах дыхания, тело получает недостаточно кислорода, что еще больше усугубляет общее состояние организма, происходит снижение защитных сил организма;
после воспалительных процессов, особенно после перенесенной коронавирусной инфекции, в органах дыхания могут формироваться фиброзные спайки, которые также не позволяют выполнять функцию легких в полном объеме;
помимо легких, в грудной полости находится и сердце, деятельность которого также может нарушаться (блокады, аритмии и т.д.), поэтому также необходима консультация кардиолога;
заболевания позвоночника также влияют на состояние легких, потому что ребра, образующие грудную полость, крепятся к позвоночнику, и нарушение подвижности в позвоночнике нарушает движение грудной клетки, что не позволяет полностью раскрыться легким;
нарушение подвижности в позвоночнике также вызывает нарушение питания нервных корешков, они могут сдавливаться, что может проявляться болями и дискомфортом, вызывать нарушение функции легких;
возле позвоночника находится ряд образований автономной нервной системы, которые регулируют работу всех внутренних органов в теле человека, поэтому необходимо уделять большое внимание диагностике позвоночника;
системные проблемы крови, такие, как анемия, также вызывают недостаточное питание всех тканей организма, в том числе нервных корешков, отчего необходимо проводить комплекс лабораторных исследований крови.

Всех пациентов обследуют, учитывая множество факторов, оказывающих влияние на функцию легких, а терапия подбирается индивидуально в зависимости от состояния организма и его резервных возможностей. Комплексный подход в сочетании с другими методами лечения дает возможность сократить период реабилитации и усилить эффективность проводимых мероприятий, минимизировать медикаментозное лечение, уменьшить риск возникновения осложнений в будущем.
Таким образом, спирография является весьма информативным
диагностическим методом, позволяющим получить много информации о работе органов
дыхания, проследить эффективность назначенной терапии и дифференцировать ряд
патологий бронхов и легких от заболеваний сердечно-сосудистой и других систем. При
этом он отличается простотой выполнения, безопасностью и доступностью, что
позволяет использовать спирографию практически без ограничений, в том числе в
рамках профилактических осмотров.
Не онкологические причины
Из бронхов через их разветвления, бронхиолы, в альвеолы легких поступает воздух. С другой стороны их оплетают капиллярные сосуды, имеющие тонкую стенку. Через нее из крови в альвеолу выделяется углекислый газ, а в кровь поступает кислород.
Частой причиной скопления жидкости в легких служит сердечная недостаточность и повышенное давление (гипертензия), которое «выдавливает» жидкость через сосудистую стенку в полость альвеолы. В свою очередь сердечная недостаточность может быть следствием инфаркта.
Другие возможные причины – заболевания печени (цирроз), почек (почечная недостаточность), бронхиальная астма, сахарный диабет, пневмония, туберкулез, плеврит, травма, ушиб легкого, тромбоэмболия, интоксикация.
Почки отвечают за выведение жидкости из организма. При нарушении их работы возникают отеки, жидкость скапливается в разных частях тела, в том числе в легких.
Как проводится спирометрия
По сути, спирография и спирометрия – одно и то же. Единственная
разница между этими понятиями заключается в том, что спирометрией можно назвать
сам процесс выполнения исследования, а при спирографии его результат выдается в
виде графика, точно описывающего функцию легких. Сегодня эти понятия идентичны
и взаимозаменяемы.
Сейчас практически везде для оценки дыхательной функции используется компьютерная спирометрия, хотя ранее для этих целей применялись механические приборы, как правило, водного типа. Современные цифровые устройства, называемые спирографами, позволяют снять нужные показания в разных режимах и автоматически рассчитать необходимые соотношения, что существенно ускоряет и упрощает проведение диагностики. Система дополнительно учитывает вес, рост, пол, возраст пациента.
Спирография может выполняться при спокойном дыхании с целью
определения жизненной емкости легких, при форсированном (резком, сильном) выдохе
и с проведением функциональных проб:
- проба с бронхолитиком позволяет обнаружить скрытый бронхоспазм, что делает диагностику более точной и позволяет лучше оценить эффективность проводимой терапии;
- экспертно-провокационный тест с метахолином – используется для окончательного подтверждения или снятия диагноза бронхиальной астмы, так как позволяет точно обнаружить склонность бронхов к спазмированию и развитию синдрома гиперреактивности.

Аппарат для выполнения спирографии может быть закрытым и открытым. В первом случае он имеет вид герметично закрывающейся прозрачной камеры, соединенной с регистрирующей частью. Открытые аппараты обеспечивают вдыхание атмосферного воздуха и представляют собой компьютер того или иного размера и присоединенный к нему мундштук с датчиками.
Непосредственно проведение спирографии заключается в
следующем:
- пациент занимает удобное положение сидя;
- ему надевают на нос особую мягкую прищепку и дают
в руки специальный мундштук, подключенный к аппарату, который необходимо плотно
прижать к губам; - изначально следует спокойно дышать на протяжении
10 секунд ртом, вдыхая и выдыхая через мундштук, но так чтобы не приходилось
наклонять голову или вытягивать шею; - по команде врача, проводящего процедуру, следует
сделать максимально глубокий вдох, а затем резкий, сильный выдох; - по команде врача выполняют частые и глубокие
вдохи на протяжении 12 секунд.
Исследование длится 15—45 минут. После окончания процедуры
компьютер составляет график по результатам исследования, который называют
спирограммой. При обнаружении отклонений в ней процедуру обычно повторяют,
порой неоднократно. Если же изменения стойкие и сохраняются от исследования к
исследованию, больному рекомендуется пройти дополнительные диагностические
процедуры или выполнить спирометрию с бронхолитиком.

Например, в спорных случаях может выполняться исследование особенностей
диффузии легких, т. е. качество поступления кислорода из легких в кровь и
выведения углекислого газа. Изменение этого параметра указывает о тяжелых
нарушениях дыхательной функции. Также пациентам может рекомендоваться
проведение бронхоспирометрии, т. е. введение бронхоскопа под анестезией с
оценкой функциональности каждого легкого в отдельности с вычислением его
минутного, жизненного объема и ряда других показателей.
4 Пикфлуометрия
Это измерение пиковой скорости выдоха (ПСВ, PEF) с помощью использования портативных приборов в домашних условиях с целью контроля состояния пациента при бронхиальной астме.
Для проведения исследования больному необходимо вдохнуть максимально возможный объем воздуха. Далее производится максимально возможный выдох в мундштук прибора. Обычно проводят три измерения подряд. Для регистрации выбирают измерение с лучшим результатом из трех.
Границы нормы показателей пикфлоуметрии зависят от пола, роста и возраста исследуемого. Запись показателей проводится в виде дневника (графика или таблицы) пикфлуометрии. Два раза в день (утро/вечер) показатели заносятся в дневник в виде точки, соответствующей лучшей из трех попыток. Затем эти точки соединяют прямыми линиями. Под графиком необходимо отвести специальное поле (колонку) для примечаний. В них указываются лекарственные препараты, принятые за истекший день, и факторы, которые могли повлиять на состояние человека: изменение погоды, стресс, присоединение вирусной инфекции, контакт с большим количеством причиннозначимого аллергена. Регулярное заполнение дневника поможет своевременно выявить, что явилось причиной ухудшения самочувствия и дать оценку действию лекарственных препаратов.
Система зон на пикфлуометре создана по принципу светофора: зеленая, желтая, красная:
- Зеленая зона – если показатели ПСВ находятся в пределах данной зоны, говорят о клинической или фармакологической (если пациент пользуется препаратами) ремиссии. В этом случае пациент продолжает назначенную врачом схему медикаментозной терапии и ведет обычный для него образ жизни.
- Желтая зона – предупреждение о начинающемся возможном ухудшении состояния. При опускании показателей ПСВ в границы желтой зоны необходимо проанализировать данные дневника и обратиться к врачу. Основная задача при данной ситуации – возвращение показателей к величинам, находящимся в зеленой зоне.
- Красная зона является сигналом об опасности. Необходимо срочно обратиться к лечащему врачу. Может возникнуть необходимость в проведении неотложных мероприятий.
Адекватный контроль за состоянием позволяет постепенно сократить размер применяемой медикаментозной терапии, оставить лишь самые необходимые препараты в минимальных дозировках. Применение системы светофора своевременно позволит выявить опасные для здоровья нарушения и поможет предотвратить незапланированную госпитализацию.