Физические нагрузки при гипертонии, или как понизить давление без лекарств
Содержание:
- Как контролировать
- 7 особенностей
- Норма давления
- Профилактика
- «Правильное» сердца спортсмена
- Как определить свой пульс
- Норма пульса у взрослого человека: таблица по возрастам
- Верхние границы АД при КНТ
- Показания к началу Заместительной почечной терапии – гемодиализу:
- Норма давления
- Суточное мониторирование ЭКГ по Холтеру
- Чем отличается давление у спортсменов?
- Контроль во время и после физических нагрузок
- Как определить свой МПК
- Такие разные гипертрофии
- Факторы риска развития гипертонической болезни
Как контролировать
Чтобы не происходило увеличение или падение давления, требуется контроль за физическими нагрузками. Не стоит выполнять выше возможной нормы, во избежание осложнений и неприятных проявлений. Рекомендуется заниматься спортом стабильно, поскольку волнообразные тренировки негативно сказываются на состоянии здоровья. Контролировать давление удается, соблюдая некоторые рекомендации:
Потерю жидкости при физических нагрузках необходимо восполнять, выпивая большое количество воды.
- Перед началом занятий обращаются к доктору и согласовывают допустимые физические нагрузки.
- До занятия и после него рекомендуется измерить давление, чтобы определить граничные показатели при хорошем самочувствии.
- При возможности физические нагрузки выполняют на свежем воздухе или в специально оборудованном помещении, где обеспечивается хорошая вентиляция воздуха.
- Занимаются в спортивной одежде, выполненной из натуральных материалов.
- При занятиях спортом организм выделяет много жидкости, что является нормой. Но ее требуется постоянно восполнять, принимая в большом количестве воду.
7 особенностей
1. При больших дозировках, которые превышают рекомендуемые 1500 мг в день в разы, наблюдается увеличение газообразования и «размягчение стула». У некоторых людей этот эффект бывает и при обычном приеме.
2. В составе биодобавок есть балластные загрязняющие вещества, от которых невозможно полностью избавиться с помощью современных технологий. Считается, что они могут вызывать аллергическую реакцию.
3. В составе сульфата глюкозамина, стабилизированного солью (хлоридом натрия), достаточно много пищевой соли. Поэтому при его приеме ее количество в пище необходимо намеренно сократить, например, перестать подсаливать еду во время приготовления. Иначе есть риск развития почечных патологий и проблем с артериальным давлением.
При патологиях почек сульфат глюкозамина с хлоридом натрия может быть опасен
4. Хондропротекторы нельзя принимать во время беременности и лактации, а также детям до 15 лет. Среди этих категорий пациентов исследования относительно воздействия глюкозамина и хондроитина на организм не проводились.
5. Хондроитин способен разжижать кровь. Поэтому люди, принимающие разжижающие препараты, должны быть особенно осторожны, чтобы избежать кровотечений.
Источник хондроитина – хрящи и трахеи рыб и крупного рогатого скота
6. Есть мнение, что доза глюкозамина, превышающая допустимую в 6-7 раз, может спровоцировать сахарный диабет, поскольку вещество является моносахаридом. Это мнение подкреплено исследованиями, которые проводились пока только на животных
Тем не менее, людям с сахарным диабетом или склонностью к нему, стоит проявлять предельную осторожность
7. Хондроитин и глюкозамин – вовсе не панацея: для них характерна индивидуальная усваиваемость. Организм одного пациента усваивает моносахариды отлично, а у другого терапевтический эффект от лечения хондропротекторами напрочь отсутствует.
Эффективность хондроитина и глюкозамина не так однозначна, как утверждают многие ортопеды. Вот один из альтернативных взглядов на хондропротекторы с указанием их побочных эффектов:
Несмотря на определенные побочные эффекты, хондропротекторы все равно во много сотен раз безопаснее, чем длительный прием нестероидных противовоспалительных средств, которые часто назначают при лечении артроза.
Современной медицине известны еще более безопасные терапевтические методы, например внутрисуставные инъекции синтетического заменителя синовиальной жидкости «Нолтрекс»
Препарат не содержит животного белка, поэтому не вызывает аллергии, кроме того, с осторожностью разрешен для приема людям с сахарным диабетом
Какой бы вариант борьбы с остеоартрозом ни был выбран, лечение должно быть комплексным. Чтобы помочь организму восстановить вязкость и количество синовиальной жидкости, необходимо потреблять достаточно воды, придерживаться принципов здорового питания и жить активной жизнью.
Норма давления
Какое давление у спортсменов считать безопасным? Для определения его уровня используют два показателя – верхнюю границу (систолическое АД) и нижнюю (диастолическое).
Таблица: Норма артериального давления у мужчин и женщин в зависимости от возраста
| Возраст | Мужчины (в мм рт. ст.) | Женщины (в мм рт. ст.) |
|---|---|---|
| 18-29 лет | 126/79 | 120/75 |
| 30-39 лет | 129/81 | 127/80 |
| 40-49 лет | 135/83 | 137/84 |
| 50-59 лет | 142/85 | 144/85 |
| 60-69 лет | 145/82 | 159/85 |
| 70-79 лет | 147/82 | 157/83 |
| 80 лет и старше | 145/78 | 150/79 |
Верхнее значение может подняться на 10 единиц, это считается допустимой нормой. При этом если при измерении АД на тонометре регулярно высвечивается 140/90 мм рт. ст. и выше, это говорит о первой стадии гипертонической болезни. Такая ситуация требует консультации врача-терапевта и лечение. Постоянна работа сердца в таком режиме может привести к сердечному приступу или инсульту.
Профилактика
Лучшей профилактикой гипертонии является корректировка питания. Лучше всего исключить из повседневного меню продукты с высоким содержанием животных жиров и сахара, а также не употреблять кофеин.
Стоит ежедневно уделять около 30 минут времени для бега и утренней гимнастики.
Высокое давление у спортсменов требует госпитализации и лечения под контролем врача-кардиолога. Профессиональные атлеты обязаны наблюдаться у личного врача, чтобы контролировать свои нагрузки и предотвратить развитие опасных болезней. Особенно это касается работы сердечно-сосудистой системы, которая во время тренировок начинает работать в усиленном режиме.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
«Правильное» сердца спортсмена
Сердце спортсмена так и обозначают как «спортивное». Различают адаптированное к высоким нагрузкам сердце, адекватно обеспечивающее работу организма, и сформированное избыточными для миокарда нагрузками патологическое спортивное сердце. Происходит увеличение толщины стенки — массы миокарда, увеличиваются полости желудочков и предсердий, но происходит это по-разному.
Физиологическое или «правильное» спортивное сердце само лучше питается за счёт расширения собственной коронарной сети капилляров и повышенного образования новых сосудов. Большая толщина стенок позволяет эффективно и усиленно сокращать их и расслаблять, вследствие высокой эластичности и значимых запасов энергии в кардиомиоците — клетке миокарда. Полости предсердий и желудочков увеличиваются для принятия с последующим выбросом большего объёма крови во время спортивной нагрузки.
Разные виды спорта меняют конфигурацию сердца по-своему, всё зависит от того, в каком темпе двигается спортсмен. У всех спортсменов увеличена толщина миокарда желудочков, но при всех динамичных и «беговых» видах спорта, в том числе велосипедном и плавании, растёт объём внутренней полости желудочков. Желудочки равномерно крупные — толстые стенки соответствуют большому внутреннему объёму, что необходимо для увеличенного и усиленного выброса крови.
При «стоячих» видах, например, борьба и тяжёлая атлетика, чрезмерно повышается артериальное давление, и при нормальном размере полости желудочка стенка его утолщена, из-за чего визуально желудочек выглядит неравномерно увеличенным: стенка толстая, а внутренняя полость небольшая.
При гребных видах спорта идёт чередование динамичной и статичной нагрузки, поэтому и изменения миокарда средние между двумя основными вариантами. Отражаются на конфигурации правильного спортивного сердца и расовые особенности, максимальная выраженность конфигурации отмечается у спортсменов негроидной расы, поэтому они самые быстрые и выносливые.
В покое правильное сердце спортсмена работает в экономном режиме с малым числом сокращений — 40–60 в минуту, потребность его в кислороде снижается, фаза расслабления (диастола) превышает фазу сокращения (систола), скорость кровотока падает — артериальное давление снижено. Такой своеобразный анабиоз сердечной мышцы, целью которого является полноценный отдых, чтобы в решающую минуту всю себя отдать на беспрецедентную по интенсивности работу.
Как определить свой пульс
У здорового человека пульс = ЧСС
Обратите внимание, что за день числовое значение пульса постоянно меняется. Какой же показатель поможет нам определить пульсовые зоны при беге?
Пульс в покое
Пульс покоя показывает, насколько “натренировано” сердце, удалось ли организму полноценно восстановиться после нагрузки.
“Покой” — понятие относительное: можно спокойно сидеть на диване и смотреть телевизор, кушать, стоять посреди парка. Но оценивать ЧСС покоя в такие моменты не следует.
Однако, для расчета пульсовых зон ЧСС покоя не подойдет. Как уже было сказано раньше — это величина переменная. Утренняя частота сердечных сокращений может снижаться при регулярных тренировках, повышаться при перетренированности, недосыпе.
Целевая ЧСС
Бег по пульсовым зонам осуществляется для развития какого-то конкретного показателя: выносливости, скорости, МПК (максимальное потребление кислорода), ПАНО.
Целевая ЧСС — это как раз тот показатель, который будет формировать коридоры пульсовых зон. Его мы будем определять непосредственно во время тренировки.
МЧСС
Именно тот показатель, который понадобится, чтобы рассчитать зоны пульса при тренировках. Максимальная частота сердечных сокращений (МЧСС) — величина относительно стабильная, зависящая от возраста — снижается за год приблизительно на 1 удар.
Поэтому расчет целевой ЧСС от этого значения самый удобный. Есть много способа определить этот показатель.
Лабораторное определение
Самый точный метод узнать максимальный уровень ЧСС — это тредмил тест. Он выполняется на беговой дорожке. Другие варианты — с помощью велоэргометрии, специальных физических упражнений.
Спортивный врач постепенно увеличивает скорость движения + интенсивность нагрузки (увеличивает угол наклона/сопротивление педалей). При этом постоянно фиксируются показатели сердца, дыхания, формируется график. После достижения максимально опустимой ЧСС, нагрузка снижается. Также во время теста берется кровь для определения лактатного порога.
Самостоятельное определение
Если у вас нет возможности провести расчет МЧСС лабораторным методом, но вам важно определить пульсовые зоны, воспользуйтесь формулами:
Также есть несколько практических способов:
- Во время тренировки бегите 1,6 км максимально быстро, особенно ускорьтесь на последних метрах перед финишем. Затем просто замерьте свою МЧСС.
- Пробегите 2 отрезка по 800 м через 5 м медленного бега. Под конец каждого отрезка по 800 м — максимально ускоряйтесь. Затем посмотрите по часам свой показатель МЧСС.
Теперь, когда мы знаем все о том, как подсчитать разные показатели ЧСС, давайте научимся определять зоны пульса при тренировках.
Норма пульса у взрослого человека: таблица по возрастам
Нормальный пульс взрослого человека по годам (возрастам) приведен в таблице:
| Возраст | Максимальный и минимальный предел | Среднее значение |
|---|---|---|
| 15-50 лет | 60-80 | 70 |
| 50-70 лет | 66-87 | 76 |
| От 70 лет | 72-92 | 81 |
У взрослого человека нормы сердцебиения по возрасту и допустимые пределы пульса у ребенка до 15 лет существенно отличаются, что можно увидеть в следующей таблице:
| Возраст | Максимальный и минимальный предел | Среднее значение |
|---|---|---|
| До 3-4 недель | 115-165 | 135 |
| От 1 до 12 месяцев | 105-160 | 130 |
| 1-3 года | 90-150 | 122 |
| 3-5 лет | 85-135 | 110 |
| 5-7 лет | 80-120 | 100 |
| 7-9 лет | 72-112 | 92 |
| 9-11 лет | 65-105 | 85 |
| 11-15 лет | 58-97 | 77 |
https://youtube.com/watch?v=ROEyc0drhWU
Зная, какой пульс в норме у женщин и мужчин по возрастам, можно избежать многих заболеваний. Проводить замер следует в состоянии покоя. Под влиянием прочих факторов (занятий спортом, беременности) возможны небольшие отклонения.
ЧСС при ходьбе
Во время ходьбы наблюдается незначительный рост пульса. Сколько будет сокращений сердца в минуту, зависит от тренированности человека. У людей, ведущих сидячий образ жизни, ЧСС может подскочить до 120, а у любителей прогулок останется в рамках 90-100. Для вычисления максимально допустимого предела необходимо из 180 вычесть возраст человека.
При ходьбе допустимая ЧСС выглядит следующим образом:
- 15 лет — 165;
- 35 лет — 145;
- 55 лет — 125;
- 75 лет — 105.
Сердцебиение в состоянии покоя
Пульс в спокойном состоянии определяется в утреннее время. Человеку нужно присесть на стул и посчитать пульс. Менять положения тела или делать замер вечером не рекомендуется, так как исказится итоговый результат.
Общепринятые нормы в состоянии покоя:
- взрослые – 60-80;
- пожилые – 70-90;
- подростки — 70-80;
- малыши до 2 лет — 90-100;
- новорожденные — 130-140.
Пульс во время бега
Во время пробежки на сердце ложится большая нагрузка. Люди, стремящиеся снизить вес, должны следить, чтобы пульс был близок к верхнему пределу. Если цель заключается в укреплении сердечно-сосудистой системы, то необходимо остановиться на показателе, не превышающем 60-70%. Для подсчета нормы нужно вычесть из 200 свой возраст:
| Возраст | Максимально допустимый пульс | Пульс для снижения веса | Пульс для укрепления сердца и повышения выносливости |
|---|---|---|---|
| 30 | 170 | 155-160 | 110-120 |
| 50 | 150 | 135-140 | 90-110 |
| 70 | 130 | 115-120 | 70-90 |
Если на фоне роста пульса (в рамках допустимых пределов) показатели давления останутся нормальными, то развития патологий не последует. Особо осторожным нужно быть пожилым людям. Их организм неспособен выдерживать тяжелые нагрузки.
Допустимая частота сердцебиения при беременности
У женщины, которая ожидает ребенка, ближе к 5 месяцу учащается сердцебиение. Данное явление связано возрастанием объема циркулирующей крови на фоне развития плода. Обычно повышение несущественное и постепенно показатели возвращаются к допустимому пределу:
- на 14-26 неделе наблюдается рост на 10-15 сокращений от нормы;
- максимальное увеличение наступает в период между 27 и 32 неделями;
- постепенная нормализация происходит ближе к рождению ребенка.
Верхние границы АД при КНТ
Как упоминалось выше, характеристики фенотипа человека влияют на максимальное САД, полученное в КНТ. В большой группе здоровых людей у мужчин максимальное САД было выше, чем у женщин, а у пожилых людей выше, чем у более молодых (Рис. 3) (43). Также максимальное САД выше у тренированных людей, чем у их малоподвижных сверстников (23, 44), у людей с гипертонией, чем у нормотонических (25, 26) и у людей с пониженной чувствительностью к барорефлексу (27). ACSM и АНА рекомендуют прекращать КНТ при САД и ДАД, превышающим 250 и 115 мм рт. ст., соответственно (3, 45). Этот критерий не изменяется десятилетиями (46), начиная с исследования, представленного на Рис. 1 (4), где авторы рекомендовали без обоснования: «… Нагрузочное тестирование нужно завершить, если САД превысит 250 мм рт. ст.». Аналогично неизвестны основания для критерия ДАД и связь этих верхних значений АД с увеличением негативных явлений при физической нагрузке (19).
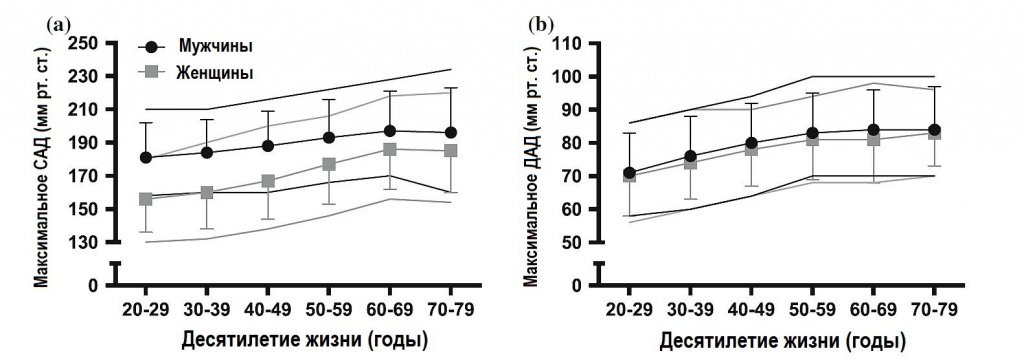
Рис. 3. Максимальные значения систолического артериального давления (САД; а)
и диастолического артериального давления (ДАД; b), полученные в тесте
Брюса на беговой дорожке у мужчин (чёрные кружки) и женщин (серые квадраты).
Среднее ± СО представлено для каждого десятилетия жизни. Соответствующие
чёрные и серые линии ниже и выше представляют 10 и 90 перцентилей для мужчин
и женщин, соответственно. В рисунках используются данные Daida et al (43).
Широко распространённые верхние значения для прекращения КНТ основаны на данных с малой выборкой мужчин неизвестного возраста. Поэтому применимость в разных популяциях ограничена. Экстремальное увеличение САД и ДАД, превышающее 320 и 250 мм рт. ст. соответственно, наблюдалось у здоровых мужчин при жимах двумя ногами (47). В отличие от аэробных упражнений, упражнения с отягощениями вторично повышают внутриаортальное давление от натуживания при закрытой голосовой щели, и это несколько снижает увеличение трансмурального давления (48). Нет прямых данных, что физическая нагрузка повышает риск неблагоприятных исходов у людей с гипертонией (49), но это не исключает возможность неблагоприятного события от повышения АД при тренировке (например, коронарное или аортальное расслоение, геморрагические церебральные события). Однако, повышенное АД при упражнениях, преходящее и возвращается к исходным значениям или меньше после прекращения физической нагрузки (50, 51). Соблюдение существующих критериев прекращения КНТ, основанное лишь на максимальном АД, – скорее предостерегающая, чем научно обоснованная рекомендация.
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
- определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений;
- оценка функции доступа для диализа;
- изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний;
- динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа;
- назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения;
- обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE;
- диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д;
- оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа;
- выработку рекомендаций по тактике лечения и обследования;
- обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации;
- проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности.
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам
Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Норма давления
Какое давление у спортсменов считать безопасным? Для определения его уровня используют два показателя – верхнюю границу (систолическое АД) и нижнюю (диастолическое).
Таблица: Норма артериального давления у мужчин и женщин в зависимости от возраста
| Возраст | Мужчины (в мм рт. ст.) | Женщины (в мм рт. ст.) |
|---|---|---|
| 18-29 лет | 126/79 | 120/75 |
| 30-39 лет | 129/81 | 127/80 |
| 40-49 лет | 135/83 | 137/84 |
| 50-59 лет | 142/85 | 144/85 |
| 60-69 лет | 145/82 | 159/85 |
| 70-79 лет | 147/82 | 157/83 |
| 80 лет и старше | 145/78 | 150/79 |
Верхнее значение может подняться на 10 единиц, это считается допустимой нормой. При этом если при измерении АД на тонометре регулярно высвечивается 140/90 мм рт. ст. и выше, это говорит о первой стадии гипертонической болезни. Такая ситуация требует консультации врача-терапевта и лечение. Постоянна работа сердца в таком режиме может привести к сердечному приступу или инсульту.
Суточное мониторирование ЭКГ по Холтеру
В зависимости от характера течения патологического процесса, клиническая картина в текущий момент времени может не давать четких критериев для установки клинического диагноза. В этом случае врач назначает диагностические исследования, проводимые в более широком временном диапазоне, в режиме повседневной деятельности пациента, позволяющие не только провести мониторинг деятельности сердечно сосудистой системы, но и выявить те триггерные факторы, которые приводят к патологическим сдвигам. К данной группе исследований, применяемых в амбулаторной практике, относятся суточное мониторирование ЭКГ по Холтеру (СМЭКГ по Холтеру) и суточное мониторирование артериального давления (СМАД).
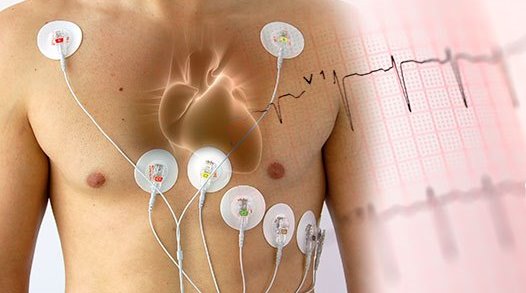
Система суточного мониторирования ЭКГ состоит из регистратора ЭКГ (который пациент обычно носит на поясе в предлагающемся футляре) и системы электродов (проводов), присоединяющихся к телу пациента. По окончании исследования врач переносит ЭКГ данные в компьютерную программу, и после выполнения цифрового анализа, интерпретирует результаты и составляет врачебное заключение.
Показаниями для проведения суточного мониторирования ЭКГ являются:
- подозрение на нарушение сердечного ритма и проводимости;
- подозрение на ишемическую болезнь сердца;
- оценка правильности работы искусственного водителя ритма (кардиостимулятора);
- обмороки, приступы головокружения и внезапной слабости в анамнезе.
Для проведения исследования важна правильная подготовка кожи к постановке электродов: волосы в местах присоединения проводов сбриваются, кожа обезжиривается. Пациенту желательно надеть свободную удобную одежду на время обследования. Водные процедуры (принятие ванны, душа) на время СМЭКГ исключаются.
Во время исследования пациент ведет обычный образ жизни (работает, занимается спортом, гуляет), записывая все возникающие в процессе мониторинга жалобы в специальный дневник. Кроме того, в дневнике указывается возможный прием лекарств, смена видов физической активности.
Чем отличается давление у спортсменов?
Повышенное давление и спорт – понятия, которые тесно связаны друг с другом. Постоянные активные нагрузки во время тренировок, соревнования оказывают влияние на сердце и кровеносные сосуды, вплоть до того, что сердце может функционировать на пределе своих возможностей.
Помимо этого, имеют место дополнительные отрицательные факторы:
- Диета: чтобы держать свое тело в нужном весе и размере, нередки строгие диеты. Отсутствие полезных компонентов в рационе провоцирует повышенное давление у спортсменов;
- Нарушение режима сна: особенно распространено это перед ответственными соревнованиями, когда все силы отдаются тренировкам. Организм не успевает восстановиться, и это приводит к повышенному давлению после тренировок;
- Стрессы: это чувство неизменно присутствует у всех, кто принимает участие в любого рода состязаниях;
- Прием анаболиков: этим грешат многие, в том числе и любители. Подобные добавки часто имеют в своем составе кофеин и эфедрин, которые только провоцируют повышенное давление при физических нагрузках.
Эти факторы вызывают гипертонию, и нужно внимательно следить за АД, чтобы избежать непоправимых последствий.
Характеризующая давление у спортсменов норма составляет 131/84 мм рт. ст.
Контроль во время и после физических нагрузок
Как известно, подходящие физические нагрузки при повышенном давлении приносят колоссальную пользу всему организму, а также положительно влияют на работоспособность сердца и сосудов.
Но, в случае перегрузки происходят нежелательные процессы, которые негативно воздействуют на состояние здоровья человека.
Согласно данной информации, следует предварительно позаботиться о том, чтобы после занятий в спортивном зале или на беговой дорожке артериальное давление у спортсменов резко не подскакивало
Очень важно регулярно посещать специалиста для контроля собственного здоровья
Желательны периодические профилактические осмотры, чтобы знать, какое давление у спортсменов. Если человек желает профессионально заниматься спортом, то данные мероприятия считаются обязательными. Также перед началом тренировок следует проконсультироваться с врачом о наличии запретов для силовых нагрузок.
Помимо этого, важно отметить, что люди, которые планируют всерьез заниматься в зале, должны примерно за полчаса до разминки измерить уровень давления. По окончании четверти часа после спортивной тренировки необходимо снова проверить показатели
Существуют определенные рекомендации, касающиеся контроля артериального давления:
- для того чтобы заниматься спортом, нужно надевать специальную одежду. Среди ее характеристик обязаны быть следующие: она должна помогать телу дышать, а крови — беспрепятственно циркулировать по всему организму;
- если тренировка проходит в помещении, то в нем обязательно должна быть профессиональная вентиляционная система (или другое оборудование, предназначенное для поступления свежего воздуха).
В процессе спортивных занятий обязательно следует регулярно восполнять запас жидкости в организме. Примерное суточное количество очищенной воды составляет 2,5 л. Она обязательно должна быть без газа и сахара.
Следует отметить, что простую воду вполне можно заменить минеральной, которая насыщена различными полезными соединениями, способствующими нормальной функциональности сердца и иных внутренних органов.
Как определить свой МПК
Существует несколько способов определения своего МПК. Например, вы можете пробежать на стадионе 1500 м в полную силу. Результат в цифрах и будет показателем ваших функциональных возможностей на уровне МПК. В процессе можно также отследить свой пульс при беге. И дальше отталкиваться от этих данных в тренировках.
Однако этот способ подойдёт далеко не всем. Например, если вы только начинаете бегать, то, скорее всего, показатели будут не совсем адекватные: не так-то просто заставить себя бежать почти 4 круга по стадиону на максимуме. Это не только работа мышц, сердца, лёгких. Главным образом, это работа нервной системы, а если она не приучена по-хорошему терпеть, то через какое-то совсем короткое расстояние вы просто не сможете поддерживать высокий темп, то есть соответствующие усилия.

Другой способ определения МПК относительно прост. Сегодня все «умные» спортивные часы способны выдавать это значение, исходя из расчётов вашего пола, возраста, пульса и выполняемых тренировок. Но вряд ли стоит полностью доверять этим данным без предварительного лабораторного исследования и сопоставления полученного анализа с часов и исследования.
Поэтому лучшим вариантом будет нагрузочное исследование в лаборатории, так называемый функциональный тест с газоанализом «до отказа».
Как это происходит? Вам надевают маску на рот и нос, подключают к датчикам компьютера, и вы бежите по беговой дорожке или крутите велотренажёр. Нагрузка увеличивается ступенями по скорости/мощности и наклону или только по скорости с неизменным наклоном. Там, где вы сказали «стоп», и будет ваш показатель МПК, который, в свою очередь, соответствует определённому пульсу и уровню лактата в крови.
Дело в том, что существует определённая корреляция между данными МПК, ПАНО и пульсовыми зонами, а также вашим темпом бега на уровне этих показателей. Например, на уровне МПК ваш темп бега равен 5 мин/км, а сердце ваше на этой скорости бьётся с частотой 180 ударов в минуту. Это значит, что на этой скорости и на этом пульсе вы теоретически можете пробежать те же 1500 м по стадиону. Однако здесь есть масса оговорок: например, готовы ли ваши мышцы и та же нервная система к такой нагрузке, пусть и разовой?
Такие разные гипертрофии
Проявления здорового спортивного сердца и патологического схожи, но здоровая сердечная гиперфункция прерывиста, характеризуется снижением в период вне тренировки и соревнований, тогда как патологическая гиперфункция постоянна и со временем становится необратимой. Патологическое сердце всегда находится в работе, потому что всегда должно преодолевать свою скрытую слабость. Всё это обозначают как нарушение приспособления сердца к нагрузкам — дезадаптация, что может привести к внезапной смерти.
Спортсмен не ощущает перехода от физиологического спортивного сердца к патологическому, он просто становится менее работоспособным, легко устаёт и почти не восстанавливается при отдыхе, возможны приступы головокружение во время тренировок. В процессе обследования выявляют утолщение сердечной мышцы при недостаточности её расслабления в фазу диастолы, это уже свидетельствует о болезни — начальной бессимптомной кардиомиопатии.
Страдает не только сократительная функция, но и образование электрического потенциала для реализации сокращений — нарушается ритмичность. Нарушения сердечного ритма проявляются несвоевременными ударами, неправильным пульсом или просто потерей сознания. При отдыхе от тренировок нарушения ритма проходят, но изменения сердечной мышцы остаются. Постепенно сердечная мышца замещается рубцами, превращая желудочки сердца в слабо сокращаемые рубцовые мешки, с большим трудом «гоняющие» кровь, прогрессирует сердечная недостаточность.
Гипертрофия миокарда, как заболевание сердца, и патологическое спортивное сердце имеют сходство, но при болезни сердца гипертрофия нужна для компенсации анатомического или функционального дефекта, к примеру, клапанного порока. При спортивном сердце гипертрофия необходима для реализации мышечных усилий, то есть не имеет подоплёкой дефект. Тем не менее, при любой по причине патологической гипертрофии сначала нарушается клеточный обмен, затем изменяется структура миокарда с образованием рубцов, и наконец, страдает функция сердца.
Факторы риска развития гипертонической болезни
Стресс, психическое и умственное переутомление
Исследования показывают ,что гипертонической болезнью чаще заболевают люди, жизнедеятельность которых связана с постоянным нервным перенапряжением. Так, например, у жителей крупных мегаполисов гипертоническая болезнь встречается значительно чаще, чем у людей, проживающих в сельской местности.
Гипертония и стресс неразрывно связаны между собой, поэтому необходимо лечить оба недуга.
Гиподинамия
Гиподинамия — это снижение нагрузки на мышцы вследствие малоподвижного образа жизни. Современный городской житель мало занимается физическим трудом, предпочитает пользоваться автотранспортом даже на короткие расстояния, вместо того чтобы пройти пешком, а свободное время проводит у компьютера или телевизора. Только 1 % занимается оздоровительными видами спорта и 5% делают утреннюю гимнастику.
Как следствие такой образ жизни приводит к существенным изменениям всех жизнеобеспечивающих систем организма, в особенности сердечно-сосудистой и нервной.
Сочетание гиподинамии и стресса делает человека крайне уязвимым перед гипертонией и ее осложнениями. Адреналин, вырабатываемый в момент стресса стимулирует выработку глюкокортикоидов, которые, в свою очередь, стимулируют повышение сахара в крови и повышение артериального давления.
В обездвиженном организме адреналин и сахар вместо того, чтобы «сгореть» с выбросом энергии, надолго остаются в кровеносных сосудах и приводят не только к длительному повышению давления, но и к инфарктам и инсультам.
Избыточный вес
Для того чтобы определить, есть лишний вес или нет, используют индекс массы тела. Он рассчитывается как отношение массы тела в килограммах к квадрату роста в метрах. Если полученный результат превышает 25 кг/кв.м у молодых и 27 кг/кв.м у лиц старшего возраста, но не превышает 30 кг/кв.м , то это означает, что избыточный вес есть. Если показатель индекса выше 30 кг/кв.м, то в таком случае речь идет о клинически выраженном ожирении.
Ожирение — хроническое заболевание обмена веществ, при котором отмечается накопление в жировой ткани избыточного количества жира.
Многочисленные научные исследования доказали, что снижение массы избыточного жира на 5-10% приводит к снижению повышенного артериального давления, и улучшению контроля над заболеванием.
Прочие факторы риска
Нездоровый рацион питания — чрезмерное потребление соли, значительное содержание насыщенных жиров и трансжиров в пище, недостаточное потребление овощей и фруктов. А также употребление табака и алкоголя.
Не поддающиеся контролю факторы риска включают в себя наследственную предрасположенность, возраст и сопутствующие заболевания, такие как диабет или заболевания почек.