Артроз большого пальца стопы
Содержание:
- Лечение повреждения связок голеностопного сустава 1–2 степени
- Общие симптомы разрыва, растяжения, надрыва сухожилий
- Источник
- Как проверить работоспособность сгибателя
- Как можно снять сильную боль в стопе?
- Лечение артрита голеностопного сустава
- Классификация
- Латеральная группа
- Срединные мышцы
- Операции
- Разрыв связок голеностопного сустава: типичные симптомы и методы лечения
- Этиология
- Вальгусная деформация большого пальца стопы: лечение без операции
- Заключение
- Выводы
Лечение повреждения связок голеностопного сустава 1–2 степени
Как правило, при легком травмировании связочного аппарата пациент не замечает каких-либо признаков недуга. В первые дни болевой синдром не дает о себе знать даже при повышенных физических нагрузках.
Усиление отечности, расширение площади кровоподтека и увеличение очага воспаления наблюдается в последующие сутки. Больной начинает хромать, руководствуясь желанием устранить дискомфорт.
Признаки растяжения связок голеностопного сустава 2-ой степени дают о себе знать непосредственно после травмирования и сопровождаются интенсивными болевыми ощущениями. Появление кровоподтеков и отечности отслеживается примерно через 60 минут после случившегося. Чтобы исключить вероятность нарушения целостности лодыжки, следует незамедлительно обратиться в травматологию.
Если у пациента диагностировано растяжение связок голеностопного сустава 1-2 степени, лечение не предполагает его госпитализации. В первые 48-72 часа после травма рекомендуется накладывать фиксирующую повязку и холодный компресс:
- Эластичный бинт средней растяжимости желательно использовать в течение 2-х недель;
- Повязку, изготавливаемую с использованием гипса, не следует носить более 7 суток. В противном случае будет сложно восстановить мышечный тонус.
Наиболее действенными препаратами, когда повреждены связки голеностопного сустава, считаются средства нестероидного противовоспалительного ряда. Также лечить связки голеностопного сустава можно при специальных гелей и мазей: Диклофенак, Кеторолак, Нимесулид, Индометацин и др. Подобные средства предназначены исключительно для наружного применения, но они способны оказывает мощное обезболивающее и противовоспалительное воздействие.
Также врач может назначить мази для восстановления кровотока. В их число входят гель Лиотон и Гепариновая мазь. Благодаря их использованию удается улучшить микроциркуляцию крови и обеспечить активное питание связок важными биологическими и питательными веществами.
Общие симптомы разрыва, растяжения, надрыва сухожилий
Для травмы сухожилий характерны такие симптомы и признаки:
- боль в суставе (чем сильнее болевой синдром, тем больше тканей надорвалось);
- сустав отекает, кожа вокруг него обретает синюшный оттенок;
- точечные кровоподтеки;
- ограничение активных движений;
- нарушение чувствительности кожи (при разрыве).
Отек нарастает быстро, подкожные кровоизлияния появляются через 15–20 минут.
Как отличить разрыв от ушиба
Следует знать, что при ушибе:
- движения в суставе не ограничиваются;
- не возникает сильный болевой синдром;
- нет хлопка, который есть при разрыве сухожилия;
- не характерна неврологическая симптоматика, как для разрыва сухожилия: все чувства сохранены;
- нет внешних деформаций, укорочения конечности и изменения ее оси.
Для того, чтобы детально разобраться в различиях разрыва, растяжения и ушиба, читайте эту статью.
Источник
1. Radiographic validation of the Manchester scale for the classification of hallux valgus deformity, Menz HB et al, Rheumatology 2005;44:1061–1066(1B)
2. Prevalence of hallux valgus in the general population: a systematic review and meta-analysis. Nix S., Smith M., Vicenzino B. Journal of Foot and Ankle Research 2010, 3:21 (1B)
3. Validity of self-assessment of hallux valgus using the Manchester scale, Menz H et al, Musculoskeletal Disorders 2010, 11:215(1A)
4. Hallux Valgus and the First Metatarsal Arch Segment: A Theoretical Biomechanical Perspective. Glasoe W et al, Phys Ther. 2010;90:110–120.(3A)
5. Decision Making in the Treatment of Hallux Valgus, Joseph T, Mroczek K. Bulletin of the NYU Hospital for Joint Diseases 2007;65(1):19-23 19 (4)
6. Prevalence of hallux valgus in the general population: a systematic review and meta-analysis. Nix S., Smith M., Vicenzino B. Journal of Foot and Ankle Research 2010 (1a).
7. Biomechanix Foot and Knee Clinic. Hallux Valgus. Available from: https://www.youtube.com/watch?v=L_orU3MgOVw [last accessed 08/01/17]
8. SCHÜNKE et al, Prometheus lernatlas der anatomie — allgemeine anatomie und bewegungssystem (tweede druk), Georg Thieme Verlag, Stuttgart, 2005, 600p
Как проверить работоспособность сгибателя
Функциональные мышечные тесты
При различных заболеваниях сила сокращения мышц может ослабевать. Для того чтобы это выяснить, существует ряд простых тестов:
- Одной рукой тренер или врач удерживает плюсну в одном положении, а другой аккуратно, но жестко пытается согнуть пальцы ног. Пациент должен пытаться разогнуть их, максимально напрягая соответствующие мышцы. В случае успеха мышечная сила оценивается в 4 или 5 баллов (максимально возможная оценка).
- Пациент лежит на спине, под коленом у него размещен мягкий валик (можно скатать полотенце). При насильном удержании плюсны необходимо постараться разогнуть пальцы. (2 или 3 балла).
- Положение не отличается от предыдущего. Тренер или врач пальпирует сухожилия разгибателя. При успешной попытке разогнуть пальцы присваивается 1 балл.
В норме мышечная сила здорового человека оценивается в 5 баллов. При недостаточном питании или иннервации тканей она постепенно снижается.
Все упражнения нужно делать осторожно, чтобы не получить растяжение голеностопа
Как можно снять сильную боль в стопе?
При сильных болях в области костного нароста, отечности и признаках воспалительного процесса используют согревающие и противовоспалительные мази. Хороший эффект оказывает круговой массаж выступающей косточки («шишки») с кусочком льда. Болевой синдром помогают снять внутрисуставные и околосуставные инъекции дипроспана и гидрокортизона. Такое лечение деформации пальцев стопы проводят курсами в амбулаторных условиях. В качестве медикаментозной терапии рекомендуется прием ибупрофена, нимесулида.
Во время ремиссии халюс вальгус назначаются курсы озокерито- или парафинотерапии, магнитотерапии, УВЧ, электрофореза с противовоспалительными препаратами.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
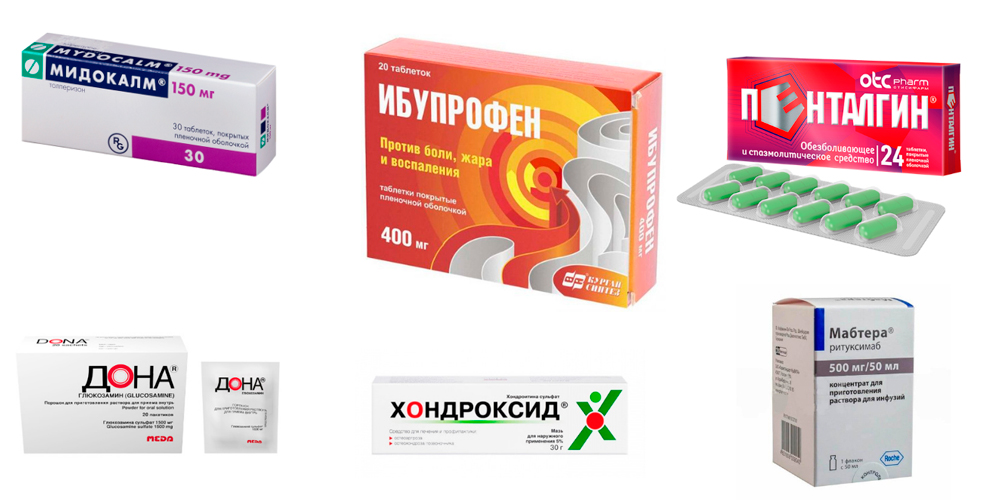 Препараты для лечения артрита голеностопа
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб — Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
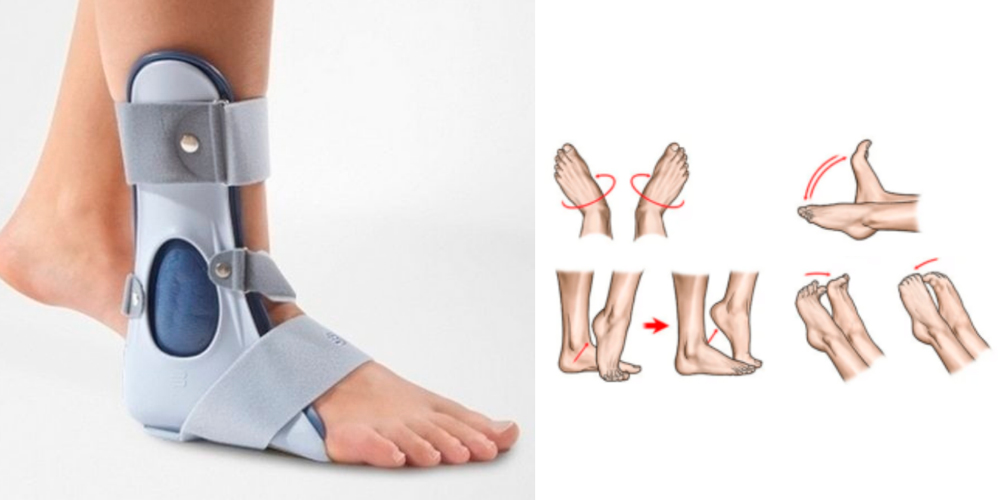 Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Классификация
Существует несколько классификаций. Первая базируется на степени травмы и определяет клиническую картину:
- Растяжение – это микроскопический разрыв волокон при сохранении общего строения соединительной ткани. Сухожилие остается непрерывным и способно выполнять функцию опоры, движения и защиты мягких тканей.
- Надрыв (частичный разрыв сухожилий) – это разрыв соединительной ткани на макроскопическом уровне, однако сухожилие все еще сохраняет непрерывность. Функции частично утрачены.
- Разрыв – потеря непрерывности сухожилия. Структура теряет целостность, выпадают двигательные функции конечности, теряется опора мягких тканей.
В свою очередь разрывы подразделяются на 3 категории:
- свежие – травме менее 72 часов;
- несвежие – с момента травмы прошло 3 суток;
- застарелые – разрыву больше одного месяца.
Повреждения сухожилий бывают:
- Травматическими. Это типовая травма, при которой есть воздействующая на сухожилие сила, превышающая адаптационные возможности соединительной ткани.
- Дегенеративно‐дистрофическими. Это повреждения, полученные в результате «изношенности» и застарелости связок. Бывают у людей, возраст которых превышает 65–70 лет.
Латеральная группа
Мышца, отводящая мизинец стопы (m. abductor digiti minimi) (рис. 141, 143), отводит и сгибает проксимальную фалангу мизинца. Располагается под подошвенным апоневрозом (aponeurosis plantaris) (рис. 143), на латеральном крае стопы. Начинается на подошвенной поверхности пяточной кости и от подошвенного апоневроза, а прикрепляется к латеральной стороне проксимальной фаланги мизинца и к бугристости V плюсневой кости.
Короткий сгибатель мизинца стопы (m. flexor digiti minimi brevis) (рис. 140, 143, 144) сгибает проксимальную фалангу мизинца стопы. Частично прикрывается предыдущей мышцей. Точка его начала располагается на длинной подошвенной связке (lig. plantate longus) и основании V плюсневой кости. Место крепления — латеральная сторона основания проксимальной фаланги мизинца.
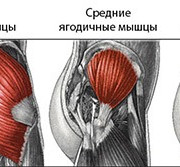
Срединные мышцы
Итак, мы приступаем к последней группе мышц стопы, осталось совсем чуть-чуть. Это было совсем не сложно, не так ли? Снаружи — короткие сгибатели и межкостные мышцы, внутри — мышцы большого пальца и мизинца. Теперь давайте узнаем, что находится между мышцами большого пальца и мизинца.
Короткий сгибатель пальцев (musculus flexor digitorum brevis)
Это также довольно простая мышца. Она крупная, поверхностная и располагается сразу под подошвенным апоневрозом. У нас уже был короткий сгибатель большого пальца и был короткий сгибатель мизинца. Как же можно обойтись в такой ситуации без короткого сгибателя остальных пальцев?
Давайте используем хорошо знакомый нам планшет и выделим на нём короткий сгибатель пальцев:
Начало: передняя часть подошвенной поверхности пяточного бугра, подошвенный апоневроз;
Прикрепление: средние фаланги 2-5 пальцев. Каждое сухожилие мышцы разделяется на две ножки, которые обхватывают соответствующий палец с латеральной и медиальной сторон. Между этими ножками проходят сухожилия длинного сгибателя пальцев стопы;
Функция: сгибание 2-5 пальцев стопы
Квадратная мышца подошвы (musculus quadratus plantae)
Если мы удалим короткий сгибатель пальцев, который мы только что изучили, мы увидим квадратную мышцу подошвы. Эта мышца лежит под ним вторым слоем. На самом деле, она не особо квадратная, скорее, она похожа на четырёхугольник.
Посмотрите на планшет, на котором мы видим точно такую же картину, как и на предыдущих, только с одним отличием — здесь также удалён и короткий сгибатель пальцев (предыдущая мышца). Здесь мы видим квадратную мышцу стопы, которая, в целом, довольно похожа на короткий сгибатель. Однако, как видите, перед ней проходит сухожилие длинного сгибателя — это хороший ориентир, если, конечно, он не удалён. Я выделил голубым саму квадратную мышцу подошвы, а жёлтым — сухожилие длинного сгибателя пальцев:
Посмотрите на этот же планшет без выделений:
Начало: нижняя и медиальная поверхность задней части пяточной кости (две различных головки);
Прикрепление: наружный край сухожилия длинного сгибателя пальцев (обратите внимание, мышца прикрепляется не к кости, а к сухожилию другой мышцы);
Функция: сгибание дистальных фаланг пальцев стопы в синергии с длинным сгибателем пальцев.
Червеобразные мышцы (musculi lumbricales)
Если вы внимательно смотрели на предыдущий планшет, вы могли заметить довольно необычную вещь. Брюшко длинного сгибателя пальцев располагается, как вы помните, на голени, а сухожилие — на стопе. Мы прослеживаем, как мышца переходит в длинное, крепкое сухожилие, затем это сухожилие распадается на четыре более тонких сухожилия и..между ними снова появляются мышечные волокна. Это довольно странно, не так ли?
На самом деле, всё правильно, потому что мы видим червеобразные мышцы — небольшие мышечные пучки, которые начинаются от сухожилий длинного сгибателя пальцев, а вплетаются в тыльные фасции 2-5 пальцев.
Кстати, эти тонкие, нежные мышцы довольно часто повреждаются во время препаровки, поэтому качественные препараты, на которых они видны — довольно редкая вещь. Повторяю иллюстрацию мышц стопы без моих стрелок, чтобы вы могли самостоятельно сориентироваться и найти червеобразные мышцы:
Начало: сухожилие длинного сгибателя пальцев (индивидуальное для каждой мышцы);
Прикрепление: тыльная фасция 2-5 пальцев стопы (червеобразные мышцы огибают плюснефаланговые суставы и переходят на тыльную сторону стопы);
Функция:сгибание проксимальный фаланг и разгибание дистальных фаланг 2-5 пальцев стопы.
Подошвенные межкостные мышцы (musculi interossei plantares)
Как вы помните, в предыдущей статье мы разбирали мышцы тыла стопы. И там вы видели межкостные мышцы, которые лежат между плюсневыми костями. На подошве такие мышцы также имеются — как вы понимаете, это самый глубокий слой подошвенных мышц.
В атласе Синельникова есть иллюстрация этого слоя, но меня до сих пор очень смущают подписи, в которых подошвенные межкостные мышцы перемежаются с тыльными. К сожалению, сейчас кафедра нормальной анатомии моего университета закрыта на карантин (как и весь мир), поэтому мне не с кем проконсультироваться. Я просто прикреплю эту иллюстрацию из атласа Синельникова:
Зато нам на помощь спешит атлас Грея. Не зря он считается мировой классикой анатомии. В этом атласе есть отличный рисунок, на котором мы можем рассмотреть подошвенные межкостные мышцы:
Начало: медиальная сторона 3-5 плюсневых костей;
Прикрепление: основание проксимальных фаланг пальцев;
Функция: сгибание проксимальных и разгибание остальных фаланг 3-5 пальцев стопы. Приведение 3-5 пальцев стопы ко второму пальцу.
Давайте завершим нашу табличку, в которой мы рассматривали мышцы стопы:
Операции
Доступ к диафизу лучевой кости может быть осуществлен по наружной, ладонной или тыльной стороне П.; доступ к диафизу локтевой кости — по внутренней, ладонной пли тыльной стороне П. Локтевую артерию и локтевой нерв обнажают с помощью ладонно-локтевого доступа. Разрез кожи при супинированном П. производят от медиального надмыщелка плеча к наружному краю гороховидной кости. После рассечения фасции локтевую артерию и локтевой нерв обнаруживают в промежутке между локтевым сгибателем кисти и поверхностным сгибателем пальцев. Лучевую артерию и поверхностную ветвь лучевого нерва обнажают с помощью ладонно-лучевого доступа. Разрез кожи производят при супинированном положении П. по линии, соединяющей наружный край сухожилия двуглавой мышцы плеча и шиловидный отросток лучевой кости. Артерию и поверхностную ветвь лучевого нерва обнажают между круглым пронатором и плечелучевой мышцей.
Для остеосинтеза (см.) костей П. используют пластины, штифты, дистракционно-компрессионные аппараты (см.).
Ампутацию Предплечья в верхней и средней трети проводят лоскутным или круговым способом с манжеткой. Срединный, локтевой и лучевой нервы укорачивают на 4—5 см, с тем чтобы исключить возможность образования ампутационной невромы под кожей у конца культи. Мышцы и сухожилия пересекают в одной плоскости на 3—4 см дистальнее опила костей. Кости П. опиливают на одном уровне, края их сглаживают рашпилем. Сосуды перевязывают кетгутом (см. Ампутация). По показаниям проводят кинематизацию культи (см. Крукенберга рука). Резекцию костей П. проводят при опухолях, в некоторых случаях остеомиелита и ложных суставов.
Удлинение костей П. показано при косорукости (см.), врожденных и приобретенных укорочениях. После косой остеотомии удлинение выполняют при помощи дистракционно-компрессионных аппаратов. Остеотомия в области П. аналогична по показаниям и технике остеотомии других длинных трубчатых костей (см. Остеотомия).
Библиография:
Каплан А. В. Повреждения костей и суставов, с. 252, М., 1979; Каптелин А. Ф. Восстановительное лечение (лечебная физкультура, массаж и трудотерапия) при травмах и деформациях опорно-двигательного аппарата, М., 1969; Клиническая рентгеноанатомия, под ред. Г. Ю. Коваль, с. 199, Киев, 1975; Кованов В. В. и Травин А. А. Хирургическая анатомия верхних конечностей, М., 1965; Майкова-Строганова В. С. и Рохлин Д. Г. Кости и суставы в рентгеновском изображении, Конечности, с. 331, Л., 1957; Многотомное руководство по ортопедии и травматологии, под ред. Н. П. Новаченко, т. 1, с. 389, М., 1967, т. 2, с. 483, 515, М., 1968; Надь Д. Рентгеновская анатомия, пер. с венгер., с. 74, Будапешт, 1961; Оперативная хирургия и топографическая анатомия, под ред. В. В. Кованова, с. 29, М., 1978; Опыт советской медицины в Великой Отечественной войне 1941—1945 гг., т. 15, с. 276, М., 1952; Очерки военно-полевой хирургии, под ред. Ю. Г. Шапошникова, М., 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964; Рубашева А. Е. Частная рентгенодиагностика заболеваний костей и суставов, Киев, 1967; Чернавский В. А. Диагностика и лечение переломов и вывихов, с. 96, Ташкент, 1977; Bensahel Н. Fractures de Monteggia, Rev. Prat., v. 22, p. 1679, 1972; Boileau F., Preaut J. et Malka G. Les fractures diaphysaires récentes de l’avant-bras chez l’adulte, Ann. Méd. Nancy, t. 12, p. 2257, 1973, bibliogr.; Brug E., Beck H. u. Heuwieser R. Osteosynthese son Unterarmschaftfrakturen mit dem Bündelnagel nach Hackethal, Chirurg, Bd 46, S. 113, 1975; Christensen N. O. Küntscher intramedullary reaming and nail fixation for nonunion of the forearm, Clin. Orthop., v. 116, p. 215, 1976; Eatоn R. G. a. Green W. T. Volkmann’s ischemia, A volar compartement syndromè of the forearm, ibid., v. 113, p. 58, 1975; Erler F. Osteosynthesen bei Unterarmbrüchen, Beitr. Orthop. Trau-mat., Bd 23, S. 132, 1976; Finkbeiner G. F. u. Hort W. Therapie der anbehandelten Unterarmfrakturen, Z. Orthop., Bd 114, S. 666, 1976; Lanz T. u. Wachsmuth W. Praktische Anatomie, Bd 1, B., 1959; Lukäcs L. u. Törtely E. Komplikationen nach Verplattung von Unterarmbrüchen, Akt. Traumatol., Bd 6, S. 221, 1976.
C. C. Ткаченко; В. П. Илларионов (леч. физ.), М. К. Климова (рент.), Э. Р. Маттис (хир.), А. А. Травин (ан.).
Разрыв связок голеностопного сустава: типичные симптомы и методы лечения
Зачастую повреждения связок голеностопного сустава происходят во время интенсивных занятий спортом, выполнении физической работы, при прыжках (случайных падениях) с большой высоты. Вероятность травматизма повышается у пожилых, людей, ведущих малоподвижный образ жизни, а также у женщин, которые ходят на каблуках.
Характеризуется разрыв связки голеностопа определенными процессами:
-
растяжение части связочного аппарата в области голени;
-
кровоизлияние в околосуставную часть ноги;
-
смещение самого голеностопного сустава;
-
формирование выраженного отека, гематомы.
Все это сопровождается болевым синдромом различной выраженности, невозможностью опереться на поврежденную конечность. Пациенты ощущают сильную боль при прикосновении, попытке встать. Нередко разрыв связок на ноге голеностоп происходит одновременно с переломом костей стопы. По характеру изменений, спровоцированных механической травмой, выделяют различные степени тяжести повреждений. Как уже упоминалось ранее, к ним относятся: растяжение, частичный надрыв, полный разрыв (отсутствие фиксации стопы), остеоэпифизеолизм (особо сложная травма). Повреждениям подвержены как внутренние (латеральные), так и внешние (медиальные) связки. В зависимости от того, какие из них разорваны наблюдается выворот стопы наружу или внутрь.
Важно понимать, что интенсивность боли при разрыве связок голеностопа не всегда свидетельствует о степени тяжести травмы. Поэтому не позволяет объективно судить о ней
Для адекватной оценки состояния используется инструментальное обследование. Важно понимать, что независимо от уровня выраженности травматическое поражение голеностопа требует врачебного осмотра, поскольку вылечить его самостоятельно не получится.
Этиология
- В настоящее время причину заболевания связывают
скорее с миксоидной дегенерацией (процессом, при котором соединительная ткань замещается
студенистым веществом), а не с острым воспалением синовиальной оболочки. При миксоидной
дегенерации происходит избыточное отложение фиброзной ткани и усиленная
васкуляризация, из-за которых возникает уплотнение влагалища сухожилий. Из-за этого
защемляются короткий разгибатель большого пальца и длинная мышца, отводящая
большой палец. - Основная причина
болезни – повторяющиеся движения в лучезапястном суставе, особенно те, при
которых происходит радиальная абдукция большого пальца с одновременной
экстензией и радиальной девиацией запястья. - Классический контингент больных – мамы новорожденных,
которые постоянно поднимают малышей с радиально отведенным большим пальцем и запястьем,
переходящим из ульнарной в радиальную девиацию. - Наиболее частая причина – хроническая
накопительная травма. - Накопительные травмы могут возникать при занятиях гольфом, игре на
фортепиано, ловле рыбы нахлыстом, столярных работах, ношении ребенка на руках в
течение продолжительного времени. Также в группе риска – офисные работники и
музыканты. - Повторяющиеся сжимательные,
хватательные, стискивающие, сдавливающие или выжимательные (при стирке,
например) движения могут вызвать воспаление сухожилия или их оболочек. Это
может привести к сужению первого дорсального компартмента, что повлечет за
собой ограничение в объеме движения. Если не лечить данное заболевание, то
воспаление и прогрессирующее сужение (стеноз) может привести к рубцеванию и как
следствие – к последующему ограничению движения большого пальца. - У женщин данное заболевание
встречается примерно в 10 раз чаще, чем у мужчин. Чаще всего оно возникает
после рождения ребенка и в основном встречается у женщин 30-50 лет. С
появлением новых технологий и распространением гаджетов оно получило название
«синдром Блэкберри» (Blackberry Thumb).
Вальгусная деформация большого пальца стопы: лечение без операции
Решение о целесообразности консервативной терапии халюс вальгус должен принимать профильный врач — подиатр, подолог (занимаются лечением стоп) или ортопед, ведь такая тактика оправдана только при незначительных отклонениях сустава от нормального положения.
Основные терапевтические направления на ранних стадиях:
- снятие дискомфорта, появляющегося при ходьбе или длительном нахождении на ногах;
- коррекция положения искривленных больших пальцев стоп;
- достижение оптимального веса, определяемого соответственно полу и возрасту больного;
- снижение физической нагрузки на поврежденные суставы.
Основой любого терапевтического плана, направленного на устранение халюс вальгус, является подбор для пациента удобной и достаточно широкой обуви, не стесняющей деформированные пальцы ног.
Чтобы нагрузка при ходьбе распределялась правильно, рекомендуется повседневное ношение различных ортопедических конструкций: индивидуально подобранных стелек, супинаторов, валиков, которые устанавливаются между пальцами. Используя эти приспособления, пациенты не только избавляются от боли, но и визуально корректируют деформированную стопу.
Заключение
Эффективное лечение теносиновита де Кервена базируется на индивидуальном подходе к пациенту, обусловленном его состоянием. Ношение ортеза следует начать как можно раньше, в острую фазу заболевания, это предотвратит ухудшение состояния тканей, а также позволит пациенту осуществлять деятельность, необходимую для самообслуживания и занятости
Пациент должен быть проинформирован о сроках заживления тканей, а также о том, почему важно избегать действий, которые усугубляют симптомы заболевания. После того, как симптомы ослабнут до такой степени, что необходимость в ортезе пропадет, терапевту следует провести тщательное обследование и оценку пациента
Врач должен определить остаточные эффекты от иммобилизации. Если обнаружится снижение объема движения, то оправданным будет выполнение мобилизаций лучезапястного, ладьевидно-полулунного и первого запястно-пястного суставов. По мере приближения к выписке важно провести беседу с пациентом и объяснить, почему для него будет важно избегать повторяющихся движений. Следует объяснить пациенту, что такие движения будут усугублять симптомы, а также могут привести к рецидиву заболевания.
Выводы
Историческое описание Ж. Бабинским патологического экстензорного рефлекса большого пальца стопы определило новый, научный этап развития клинической неврологии, оказало заметное влияние на углубленное изучение и переосмысление неврологической клиники, сущности двигательной реакции большого пальца при органических поражениях ЦНС
Это расширило представление о клинике заболеваний ЦНС, знание которой было и остается исключительно важной составляющей курации больного и успешного проведения научных клинических исследований
Рефлекс Бабинского следует вызывать в положении пациента на спине с вытянутыми ногами путем нанесения штрихового раздражения тупым концом булавки или иглы по латеральной поверхности подошвы от пятки к пальцам, надавливая вблизи І пальца.
При поражении пирамидного двигательного пути тыльное разгибание большого пальца в форме рефлекса Бабинского с позиций онто- и филогенеза логично трактовать как начальную фазу тройного сгибания ноги — укоротительный защитный спинальный автоматизм; второй компонент рефлекса — «знак веера» — как составную часть синергии хватания нижней конечности.
Выявление у пациента симптома Бабинского свидетельствует о поражении пирамидного пути и наличии органического заболевания ЦНС. Вместе с тем необходимо отличать его от псевдорефлекса Бабинского.