Гиперпролактинемия: симптомы и лечение
Содержание:
- Женщины
- Пролактин: когда сдавать?
- Что делать при повышенном/ пониженном уровне гормона кортизола
- Причины высокого пролактина
- Гормон пролактин, видео
- Как понизить пролактин?
- Виды патологии
- Питание при повышенном пролактине
- Показания к началу Заместительной почечной терапии – гемодиализу:
- Классификация
- Гипрепролактинемия, вызванная приемом нейролептиков
- Назначение:
- Популярные вопросы
- Гиперпролактинемия – что это
- Что же повышает уровень пролактина, исходя из опыта народной медицины?
- Диагностика гиперпролактинемии
- Адренокортикотропный гормон в женском здоровье
Женщины
Нормальным содержанием пролактина у небеременных женщин считается 102– 496 мкМЕ/мл (международные мили-единицы/литр). Пролактин отвечает за развитие молочных желез, выработку молока, участвует в процессе беременности. Только когда уровень пролактина в норме, молочные железы вырабатывают достаточное количество молока для кормления ребенка. Также пролактин отвечает за выработку половых гормонов и играет роль в процессе формирования полового влечения.
При обычной работе эндокринной системы уровень гормона значительно превышает нормальные значения только во время беременности и при кормлении грудью. При кормлении в организме женщины запускается следующий процесс:
-
Расположенные в области соска специальные клетки ощущают физическое воздействие.
-
Эти клетки генерируют импульс, который по нервным волокнам достигает головного мозга.
-
В области мозга, которая называется гипоталамусом, вырабатываются специальные вещества, которые называются пролактин-рилизинг факторы.
-
Эти факторы достигают гипофиза и воздействуют на него.
-
Гипофиз увеличивает выработку пролактина.
На любом из этапов этого процесса может произойти сбой, который приведет к нарушению секреции гормона.
После родов и начала лактации уровень пролактина понижается, однако еще длительное время может превышать нормальные значения.
Пролактин: когда сдавать?
На какой день сдавать пролактин? Кровь на пролактин сдают в любой день менструального цикла — либо в фолликулярной, либо в лютеиновой фазе. В начале цикла можно совместить анализы и на другие гормоны (день цикла 2–5-й или 5–8-й). Фолликулярная фаза подходит для исследования крови на половые гормоны гипофиза — можно одновременно сдать анализ на ФСГ, ЛГ и пролактин (день цикла 3–5-й). Беременные женщины обычно сдают этот анализ в день, совпадающий с другими анализами.
Если вам назначили исследование на гормон пролактин, когда сдавать его, не имеет большого значения: результаты интерпретируются в зависимости от дня цикла. Уровень этого гормона незначительно колеблется в течение цикла, поэтому, чтобы определить его концентрацию, не нужно беспокоиться по поводу того, на какой день сдавать анализ. Даже если врач назначил определенный день, но он вам не совсем подходит, уточните, возможно, получится перенести анализ и в вашей лаборатории пролактин сдают на день более удобный согласно вашему графику.
За 2 дня перед тем, как сдавать анализ, нужно воздержаться от:
- секса;
- стрессов;
- сладкого;
- физических нагрузок;
- осмотра молочных желез.
Так как повышение уровня этого гормона происходит во время сна, анализ нужно сдавать через 2–3 часа после пробуждения — не раньше. Анализ необходимо сдавать натощак. Даже если зафиксировано повышение пролактина, сдайте кровь еще 1–2 раза: так вы сможете убедиться, что это не однократный скачок гормона.
Что делать при повышенном/ пониженном уровне гормона кортизола
Даже при наличии перечисленных выше симптомов нельзя самостоятельно ставить диагнозы. Не сможет этого сделать и врач, собрав только анамнез пациента. Чтобы подтвердить догадки, необходимо сдать анализ. В зависимости от случая специалист может назначить один или несколько видов лабораторных исследований:
- крови;
- слюны;
- мочи.
Каждый их них результативен в конкретных ситуациях. Для диагностики и дифференциации диагноза может быть предложено взять несколько образцов в течение одного дня. Это позволит оценить динамику и определить проблемы. Также для контроля показателей врач может назначить повторные исследования через несколько дней, чтобы исключить негативное воздействие внешних факторов, мешающих определить реальный уровень гормонов. Для подтверждения некоторых диагнозов могут одновременно браться анализ крови и мочи, слюны. Особенно часто все методы исследования назначаются при подозрении на синдром Иценко-Кушинга.
Когда назначается анализ?
Случаев, когда врач может посчитать такое исследование необходимым, очень много. Например, у женщин это нужно:
- для контроля протекания беременности;
- при нарушениях менструального цикла, изменения обильности;
- при раннем половом созревании;
- появлении волосяного покрова по мужскому типу.
В общих случаях назначается анализ при:
- патологиях костной системы и суставов, раннем остеопрозе;
- гиперпигментации и депигментации на коже;
- кожных покровах бронзового оттенка;
- красные или фиолетовые растяжки на коже в районе живота, бедер, груди;
- в течение долгого времени человек испытывает слабость в мышцах;
- угревая сыпь вне пубертатного и подросткового возраста;
- снижение веса без видимой причины;
- повышенное АД в раннем возрасте без наличия явных сердечно-сосудистых заболеваний.
Врач при сборе анамнеза оценивает жалобы пациента, которые помогут определить план диагностики и дифференциации основного диагноза. При наличии ярко выраженных симптомов колебаний гормона кортизола могут быть назначены соответствующие исследования с целью подтвердить или исключить диагноз.
Причины высокого пролактина
Заболевание гиперпролактинемия очень тесно связано с работой гормональной системы, а значит с органами, которые вырабатывают гормоны и пролактин. Поэтому существует множество факторов, которые могут быть причиной повышенного пролактина в крови. В целом, все причины повышения пролактина у любого пола можно разделить на три типа: физиологические, фармакологические и патологические.
Пролактин выше нормы по физиологическим причинам
Известно, что выработка пролактина увеличивается в период интенсивных занятий спортом, активной физической нагрузке, из-за потребления большого количества белка с пищей. Также избыточный пролактин может вырабатываться в период сна, во время полового акта или в сильных стрессовых состояниях, связанных с эмоциональной перегрузкой.

Высокий пролактин вследствие патологических изменений
Наиболее частыми причинами заболевания являются патологии в организме, а особенно в гормонопродуцирующих органах.
Заболевания, которые вызывают патологии гипоталамуса:
- новообразования и опухоли;
- наличие инфекций в мозге;
- травмы головы, которые могут вызвать кровоизлияние в часть мозга, где расположен гипоталамус;
- сильное радиоактивное излучение, которое повреждает гипоталамус.
Нарушения работы гипофиза:
- наличие опухолей различного характера;
- синдром “пустого турецкого седла”.
Другие патологии органов:
- недостаточная выработка гормонов щитовидной железы, запущенный гипотиреоз;
- присутствие синдрома поликистозных яичников;
- заболевания печени и почек (цирроз печени или хроническая почечная недостаточность) и др.
Избыток пролактина по фармакологическим причинам
При некоторых заболеваниях человеку могут быть выписаны препараты, которые усиливают выработку пролактина в организме, например, . Если прием препаратов контролируется врачом, то беспокоиться незачем, однако нередки случаи бесконтрольного приема препаратов.
Так, некоторые женщины самовольно “прописывают” себе оральные контрацептивы или КОК, не зная их специфики, а ведь они серьезно влияют на гормональную систему и, в том числе, могут привести к гиперпролактинемии у женщин. Похожая ситуация может случиться и у мужчин, которые принимают стероидные препараты или другие гормоносодержащие вещества.

Гормон пролактин, видео
Гормон пролактин бывает повышен у женщин не только при беременности, но и в послеродовой период – при кормлении ребенка грудью. Процесс сосания груди подразумевает стимуляцию сосков и расположенных на них механорецепторов, вследствие чего в гипоталамус поступают соответствующие сигналы о необходимости выделения грудного молока.
Повышенное содержание этого гормона в крови может быть совершенно не связано с материнством. Оно наблюдается перед месячными, во время стрессовых ситуаций, физических нагрузок, занятий спортом, при сильной боли, голоде, занятиях сексом, стимуляции и раздражении сосков, даже просто во время сна. Также кратковременное повышение уровня гормона можно наблюдать после гинекологических исследований, проведения УЗИ молочной железы, забора крови для анализов и других медицинских манипуляций. Кроме того, уровень пролактина колеблется в течение дня: после пробуждения он намного выше, чем спустя 2-3 часа бодрствования.
Все эти факторы указывают на то, что признаки повышенного пролактина далеко не всегда свидетельствуют о наличии патологии.
Как понизить пролактин?
Как понизить уровень гормона, определяет врач, учитывая причины гиперпролактинемии. Если уровень гормона вырос в период лактации, то его уровень снизится, как только вы прекратите кормить малыша грудью. Такой вид гиперпролактинемии не требует лечения.
Пролактин повышен: лечение
Кроме анализа крови на гормоны, назначают МРТ — магнитно-резонансную томографию. МРТ позволяет определить, связан ли высокий уровень гормона с болезнью: это исследование помогает выявить наличие опухолей.
Лечение может включать:
- прием лекарств;
- лучевую терапию;
- операцию.
Врач назначает лечение в индивидуальном порядке. При этом он учитывает текущее состояние организма, наличие аллергии на лекарственные препараты, желание забеременеть и другие факторы.
Виды патологии
Роль пролактина в организме женщины и мужчины обширна и разнообразна. Этому гормону приписывают более 300 функций. Он участвует в работе иммунной системы, осморегуляции, развитии молочных желез, поддержке выработки молока. Пролактин также влияет на процесс созревания плода и механизм запуска родов.
Неудивительно, что даже у здорового человека уровень пролактина в организме колеблется — не только в течение жизни, но и на протяжении суток. К его изменению может привести повышение температуры, вызванное инфекционным заболеванием, чихание, спровоцированное попаданием пыли на слизистую оболочку. В этом случае уровень гормона самопроизвольно повышается и понижается без каких-либо опасных последствий для здоровья.
Чтобы отличить естественное, обусловленное биологическими механизмами повышение пролактина, от болезни, выделяют формы гиперпролактинемии: физиологическую, патологическую, функциональную.
Физиологическая
К физиологической гиперпролактинемии относят постоянное повышение «молочного гормона» во время сна — как дневного, так и ночного. Также концентрация гормона возрастает во время полового акта.
При наличии физиологической гиперпролактинемии у женщин причина, считающаяся наиболее распространенной — беременность и период лактации. Когда женщина кормит ребенка грудью, уровень «молочного гормона» сильно возрастает, достигая показателей в 200-320 нг/мл. Тенденция к повышению концентрации пролактина в крови становится заметной на 8-й неделе беременности и происходит практически одновременно со снижением выработки прогестерона. Максимальный уровень наблюдается в промежутке между 20-й и 25-й неделями, а перед родоразрешением снова снижается. Такое состояние не опасно: по окончанию периода лактации концентрация пролактина стабилизируется в пределах нормы.
Возможна физиологическая гиперпролактинемия у мужчин, причины которой — чрезмерная физическая активность. Уровень гормона может повыситься после активных занятий в тренажерном зале, из-за стресса или приема белковой пищи. У женщин рост концентрации пролактина наблюдается во второй половине менструального цикла.
Патологическая
При патологической форме гиперпролактинемии уровень гормона сильно повышен. Причиной возникновения синдрома может быть опухоль гипофиза и гипоталамуса, нарушения в работе репродуктивных органов, хроническое воспаление предстательной железы. Также гиперпролактинемию патологического характера вызывает гипотиреоз, цирроз печени, почечная недостаточность.
В отдельную категорию выделяют медикаментозную, или ятрогенную форму гиперпролактинемии. Она может быть вызвана приемом некоторых лекарственных препаратов — нейролептиков, антидепрессантов, транквилизаторов. Содержание пролактина в крови повышается при приеме эстрогенсодержащих оральных контрацептивов, блокаторов кальциевых каналов и желудочной секреции, средств для понижения артериального давления. Побочный эффект в виде гиперпролактинемии характерен и для ингибиторов/блокаторов дофамина, противосудорожных препаратов.
В ряде случаев гиперпролактинемия наблюдается вследствие злоупотребления опиатами и табакокурения.
Функциональная
Эта форма заболевания стоит особняком. Для функциональной гиперпролактинемии причины, характерные физиологической и патологической форме болезни — гормональные, опухолевые, медикаментозные — не свойственны. Тем не менее, уровень «молочного гормона» у пациента стабильно (хоть и умеренно) повышен.
Медицина объясняет это явление множеством функций, которые пролактин выполняет в организме. Сильный стресс, смена часовых поясов и другие случаи адаптации к сложным условиям могут вызывать функциональную гиперпролактинемию. Несмотря на отсутствие патологических причин, она нередко приводит к снижению фертильности и другим неблагоприятным последствиям.
Питание при повышенном пролактине
Если пролактин немного повышен, и в медикаментозной терапии пока нет необходимости, можно попробовать скорректировать уровень гормона с помощью диеты.
При повышенном пролактине в крови можно (и нужно) употреблять продукты, богатые фолиевой кислотой. Это вещество способствует лучшей усвояемости белковой пищи, избыточное употребление которой считается одной из причин физиологического повышения пролактина. Фолиевая кислота содержится в печени, жирных сортах рыбы, куриных яйцах, нежирном мясе, шпинате, петрушке, овощах. Также нелишним будет добавление в рацион любых орехов и семян льна.
Рекомендуется снизить количество потребляемых глютеносодержащих продуктов, консервов, копченостей.
Мнение эксперта
Из-за возможного изменения пищевого поведения и склонности к перееданию при повышенном пролактине нужно внимательно следить за суточным калоражем.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
- определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений;
- оценка функции доступа для диализа;
- изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний;
- динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа;
- назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения;
- обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE;
- диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д;
- оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа;
- выработку рекомендаций по тактике лечения и обследования;
- обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации;
- проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности.
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам
Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Классификация
В зависимости от уровня поражения гипоталамо-гипофизарной системы выделяют:
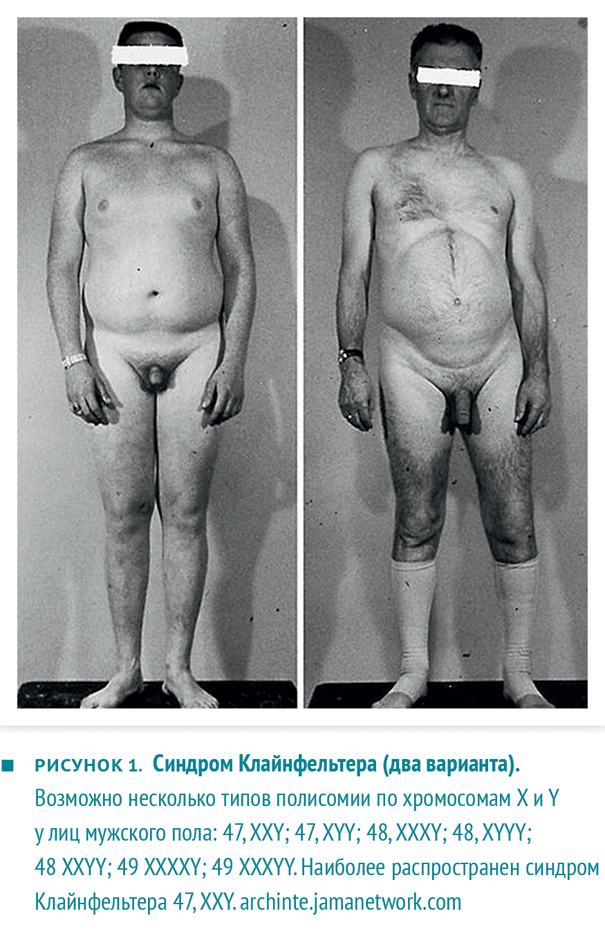
- гипергонадотропный гипогонадизм (первичный) у мужчин. Снижена или отсутствует продукция тестостерона яичками. Здесь можно выделить врожденные формы (синдром Клайнфельтера — рис. 1, анорхизм) и приобретенные формы (травмы, облучение, химиотерапия, другие токсические поражения яичек, позднее начало лечения крипторхизма);
- гипогонадотропный (вторичный) гипогонадизм у мужчин. Снижены или отсутствуют гормоны гипофиза, стимулирующие секрецию тестостерона. В этой группе выделяют также врожденные формы (синдром Кальмана, изолированный дефицит ЛГ, другие редкие врожденные заболевания, сопровождающиеся гипогонадизмом), и приобретенные (опухоли гипофиза и гипоталамуса, их хирургическое лечение или лучевая терапия, кровоизлияния в них и т. п.);
- нормогонадотропный гипогонадизм. Это состояние характеризуется низкой продукцией тестостерона при нормальном уровне гонадотропинов. В его основе лежат смешанные нарушения в репродуктивной системе, выражающиеся не только в первичном поражении тестикул, но и в скрытой недостаточности гипоталамо-гипофизарной регуляции. Типичные примеры — гипогонадизм у мужчин с ожирением, гипогонадизм при гиперпролактинемии (рис. 2) и гипотиреозе, возрастной гипогонадизм (рис. 3), ятрогенный гипогонадизм;
- гипогонадизм, обусловленный резистентностью органов-мишеней (феминизация в результате резистентности рецепторов тканей к андрогенам; дефицит 5α-редуктазы; дефицит эстрогенов, которые в физиологических концентрациях являются модуляторами нормальных эффектов тестостерона).
Рисунок 1. Пример пациентов с симптомом Клайнфельтера
По времени возникновения можно выделить препубертатный и постпубертатный гипогонадизм.
Гипрепролактинемия, вызванная приемом нейролептиков
Многие лекарства, вмешиваясь в дофаминовый обмен (например нейролептики) могут влиять на выработку пролактина и временно повышать (гиперпролактинемия) или понижать (гипролактинемия) его уровень. Среди нейролептиков есть препараты, относительно часто повышающие уровень пролактина (рисперидон, галоперидол, амисульприд), и снижающие пролактин (арипипразол, карипразин). Вызванная приемом нейролептиков гиперпролактинемия часто доброкачественна: временная, быстро проходит после коррекции терапии.
На повышенный уровень пролактина в крови могут обращать внимание лица, чрезмерно озабоченные своим здоровьем и любящие без оснований (по своему усмотрению) сдавать анализы с целью выявить скрытую или «надвигающуюся» патологию. Действительно, повышение (или снижение) пролактина в крови выше нормы — очень частый феномен
И чаще всего за этим не стоит никакой патологии.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.
Популярные вопросы
Пролактин — 25,12 . Какие таблетки можно принимать, чтобы снизить пролактин?
При повышении пролактина, выявленного впервые, необходимо провести дообследование. Повторно сдать анализ на уровень пролактина и макропролактина, МРГ Гипофиза для исключения или подтверждения пролактиномы. От результатов зависит тактика лечения, длительность терапии. На данном этапе можно начать прием Гинокомфорта Масло примулы вечерней по 2 капсулы 2 раза в день до 3 месяцев, если повышение носит физиологический характер.
Может ли гиперпролактинемия быть причиной нарушения микрофлоры влагалища и вызывать жжение и зуд наружных половых органов? Иппп — отрицательно, молочницы — нет. В мазке — то высокие лейкоциты и кокки, как проставляю свечи с лактобактериями, то мазок палочки и нет лейкоцитов, но как только проходит пару недель — все заново. Зуд и жжение от свечей не проходят.
Здравствуйте! Если при у Вас есть нарушение менструального цикла, то это может приводить к изменениям слизистых половых путей. Они становятся суше, ранимее, теряют эластичность. Вам необходимо провести коррекцию гормонального фона. С целью профилактики воспаления подойдет применение геля Гинокомфорт с экстрактом мальвы, что устранит сухость и поможет восстановить слизистые.
Повышен пролактин, 1612, сдавала на 3-й день цикла. Посоветуйте, пожалуйста, лекарство. Грудь опухшая, перед циклом сильно набухает и наблюдается увеличение массы тела.
Необходимо определить макропролактин, что позволит понять с чем связано повышение пролактина: с пролактиномой или симптоматическое из-за приёма ряда препаратов, эмоционального напряжения, проявлений эндокринного заболевания и т.д. Только определение причины поможет верно назначить терапию.
Гиперпролактинемия – что это
У любого человека в организме вырабатывается гормон пролактин. Наибольшее значение он имеет для женщин, потому что влияет на половое развитие в пубертатный период, оказывает влияние на репродуктивную функцию, кроме этого отвечает за выработку молока после рождения ребенка.
Если в организме пролактина вырабатывается больше, чем необходимо, то такое состояние получило название гиперпролактинемия (код по МКБ 10 – Е22.1).
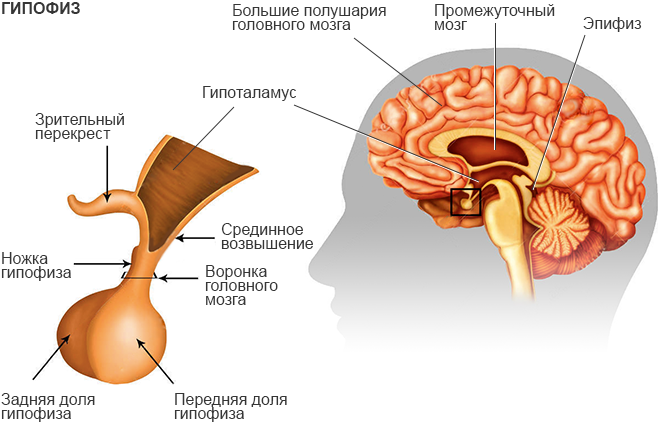
Пролактин вырабатывается в гипофизе, поэтому нарушения работы данного органа могут быть причиной избытка выработки гормона. Высокая концентрация пролактина в крови может свидетельствовать о некоторых патологиях, а также быть причиной бесплодия.
Что же повышает уровень пролактина, исходя из опыта народной медицины?
- Малина. 4 ст. л. промытых цветов и листьев растения запарить в термосе, залив двумя стаканами кипятка. Дать настояться в течение часа, после чего принимать вне зависимости от приема пищи.
- Шалфей. 100 г сухого сырья залить 2 л кипятка, дать настояться и принимать три раза в сутки по 100 мл.
- Душица. Для приготовления отвара взять 2 ложки травы залить 300 мл. кипятка, дать настояться. Принимать небольшими порциями в течение суток вне зависимости от приема пищи.
- Донник. Из этого растения готовят отвар. Нужно взять ложку сухого сырья, залить стаканом кипятка и готовить на водяной бане в течение четверти часа. Затем дают настояться и принимают по 50 г три раза в день.
Не стоит забывать, что растительные сборы, отвары и настои, используемые народной медициной для нормализации уровня пролактина в крови, могут вызывать аллергию
Поэтому если у вас есть склонность к нетипичным реакциям иммунной системы, необходимо проводить лечение народными средствами очень осторожно.
Диагностика гиперпролактинемии
Определить повышенный пролактин на основании симптоматики невозможно. Единственный способ установить чрезмерную выработку гормона – анализ крови. Забор производится из вены, с утра. Пациентке рекомендуется быть в это время в спокойном расположении духа.
Анализ делается трижды, т.к. надо установить уровень пролактина в разные фазы цикла. Кроме исследования гормонального профиля в диагностике используются дополнительные тесты. Если гиперпролактинемия подтверждается, гинеколог-эндокринолог может направить на маммографию, магнитно-резонансную томографию головного мозга.
Адренокортикотропный гормон в женском здоровье
Выделяется кортикотропин в организме циклично в течении суток. Самая максимальная его концентрация в крови обнаруживается в 4-6 часов утра, а самая минимальная – с 18 до 23 часов. Колебания гормона в течение суток напрямую зависит от режима бодрствования женщины. Также АКТГ значительно возрастает при сильном стрессе и немного – при беременности и менструации.
После 45 лет у 60% людей встречаются отклонения в нормальном количестве АКТГ из-за гормональных колебаний, равно как и при беременности, либо в период менопаузы. Чтобы точно узнать концентрацию данного гормона необходимо сдавать венозную кровь для проведения иммунорадиометрического анализа.
В силу его пептидной природы, гормон АКТГ способен производить множество биологических эффектов. Состоит он из 39 аминокислотных остатков, что и определяет сложность его структуры. Среди основных функций гормона специалисты называют стимуляцию образования белков и надпочечных нуклеиновых кислот, увеличение синтеза кортизола, влияние на синтез минералокортикоидов, активизацию предшественников андрогенов, увеличение синтеза холестерола, меланоцитостимулирующий эффект.
Длительное воздействие кортикотропина вызывает гипертрофию коры надпочечников, и, как следствие, – возрастание концентрации тех гормонов, которые надпочечниками вырабатываются (тестостерона, эстрогена, прогестерона, кортизола). При мобилизации выработки кортизола в человеческом организме запускаются такие процессы, как усиленный прилив крови в мышечные органы и ткани, повышение содержания в крови глюкозы, способствующее увеличению мышечной энергии, активацию противоаллергенного, противовоспалительного и антистрессового действий.
Кроме вышеназванных положительных качеств, кортизол может оказывать и негативное влияние:
- угнетая иммунитет посредством понижения антител и лимфоцитов в крови;
- снижая мышечную массу усилением процессов распада белка;
- замедляя пищеварительные процессы и угнетая когнитивное мышление.
К минералокортикоидам в медицине принято относить гормоны, способные регулировать обменные минеральные процессы. Один из таких гормонов – альдостерон – способствует развитию воспаления в организме, нарушает выведение с мочой солей калия и натрия, что часто приводит к гипертонии. Подобное воздействие оказывает и второй минералокортикоид – дезоксикортикостерон.
При активизации в организме андростендинона и дигидроэпиандростендиона (предшественников андрогена) происходит увеличение уровня мужских гормонов в женском организме, что часто проявляется в сбоях менструального цикла, повышенной жирностью кожи, ростом волос в нетипичных местах, нарушенной работой яичников.
При усиленном синтезе холестерола в организме укрепляются стенки клеток, нервных волокон, возрастает уровень витамина D. Меланоцитостимулирующий эффект способствует выработке меланина, что приводит к насыщению цветом кожи, волос и радужной оболочки глаз.
Кроме всего вышеназванного, гормон АКТГ влияет на клетки мозга, улучшая память и способность к восприятию информации.
Также он должен продуктивно взаимодействовать с прочими гормонами:
- пролактином, отвечающим за продуктивность и рост молочной железы, менструации;
- соматотропином, отвечающим за активизацию процессов роста у детей;
- вазопрессином, увеличивающим циркулирующий сосудистый объем крови и влияющим на давление и сосудистый тонус.
Женские половые клетки не проявляют чувствительности к АКТГ, но он усиливает действие прочих гормонов передней доли гипофиза, что отражается на функционировании яичников, процессах овуляции и регулярности месячных.
Особенно важно отслеживать уровень АКТГ у подростков, поскольку гормональные колебания в данный период времени приводят к формированию инфантилизма, либо опережению физического развития девочек, позднему началу менструаций и прочим патологиям. Повышенный уровень адренокортикотропного гормона во взрослом возрасте провоцирует снижение уровня женских и увеличение мужских половых гормонов в организме, что приводит к дисфункции яичников и бесплодию