Латеральный эпикондилит
Содержание:
- 2.1.5. Высшая нервная деятельность.
- Повреждение срединного и локтевого нерва: симптомы
- Структура [ править ]
- Как устанавливают диагноз?
- Операции
- (по И.И. Хренову)
- Как выявить симптомы неврита лучевого нерва?
- Заметки [ править ]
- Виды повреждений
- Описание
- Физическая терапия
- Что может вызвать повреждение срединного и локтевого нерва?
- Заключение
2.1.5. Высшая нервная деятельность.
Развитие организма происходит при постоянной адаптации его к воздействию внешней среды, выработке необходимых приспособительных механизмов, обеспечивающих эффективное функционирование всех органов и систем человека. На этой основе физиологические изменения, связанные, например, с физическими упражнениями, происходят задолго до их выполнения в результате деятельности нервной системы, которая регулирует изменения как физиологических функций, так и волевых усилий.
Основные свойства нервной системы являются врожденными и, следовательно, во многом предопределяют ее двигательные возможности (З.И. Бирюкова). Эти особенности нервной системы создают определенные предпосылки к занятиям тем или иным видом спорта. Например, тяжелоатлета высокого класса отличают высокая подвижность и быстрота реакции, способность к максимальной концентрации нервных процессов при выполнении подъема штанги, особенно предельных весов. Однако под воздействием внешних факторов тип нервной деятельности (генотип) может существенно измениться, образуя фенотип, включающий в себя как приобретенные, так и выработанные свойства.
Скоростно-силовые упражнения улучшают способность дифференцировать раздражители и повышают возбудимость нервных центров у 12—14-летних подростков (НА. Фомин, В.П. Филин, 1972). Известно также, что в период полового созревания (у мальчиков с 12 до 16 лет) наблюдается общее повышение возбудимости центральной нервной системы. Все словесные и двигательные реакции могут сопровождаться излишними движениями рук, ног и туловища. В поведении подростков отмечается явное преобладание возбуждения над торможением. Часто ответная реакция по своей силе и характеру оказывается не адекватной вызывающим ее раздражителям. Речь подростков замедляется, ответы на вопросы, как правило, становятся лаконичными, стереотипными, словарный запас как бы обедняется. Нередко приходится задавать дополнительные вопросы, чтобы получить полный ответ на заданный вопрос. Имеются экспериментальные доказательства того, что ответная реакция на словесные раздражители у подростков более замедленна, чем реакция на зрительный или звуковой раздражитель (П.П. Балевский). В связи с этим для начинающих штангистов необходимо применять различные методы обучения – как словесные, так и с наглядным показом.
Следует иметь в виду, что мозг подростка находится в неблагоприятных условиях питания и снабжения кислородом в связи с тем, что рост сердечно-сосудистой системы отстает от роста тела. Кроме того, в связи с повышением функций мозгового вещества надпочечников увеличивается содержание адреналина в крови, что приводит к сужению кровеносных сосудов. Данные особенности развития являются иногда причиной возникновения у юных спортсменов во время тренировок легкого утомления даже при небольших нагрузках и нередко головных болей.
Подростковый возраст – это период перестройки организма, вызывающей значительное напряжение всей нервной деятельности, требующей разумного и бережного отношения взрослых к юным спортсменам.
Повреждение срединного и локтевого нерва: симптомы
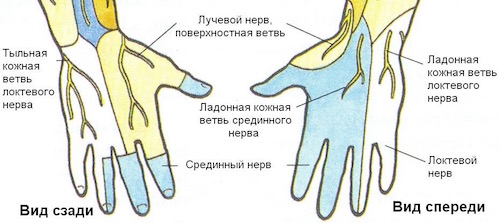
Повреждение срединного нерва кисти. Главный показатель наличия травмы – стереогноза, или нарушение чувствительности в области срединного нерва. Когда срединный нерв поражен, и болезнь находится на ранней стадии, можно наблюдать следующие проблемы:
трофические, секреторные и вазоматорные нарушения;
повреждение такого типа отражается на коже кисти: она становится гладкой, шелушащейся, сухой, легкоранимой, исчезают складки, появляется блеск;
также поврежденный срединный нерв можно заметить, обратив внимание на ногти: поперечная исчерченность, сухость, слабый рост, резко снижается уровень подкожной клетчатки, поэтому ногтевые пластины плотно примыкают к коже;
возможен парез срединного нерва.
Если у Вас или у кого-то из Вашего окружения наблюдаются следующие симптомы, то следует в самые кратчайшие сроки обратиться к специалистам, чтобы осуществить комплекс действий, направленный на восстановление срединного нерва:
- Невозможность сжатия в кулак 1, 2 и частично 3 пальцев.
- Невозможность прикоснуться подушечкой 1 пальца к кончикам 4 и 5 пальцев.
- Невозможно 2-м пальцем осуществить царапающие движения, когда ладонь находится на столе.
- Невозможность осуществлять вращательные движения 1-го пальца вокруг другого пальца, когда сцеплены кисти.
- Отсутствие чувствительности в латеральном краю ладони, поверхности 1, 2, 3 и частично 4-го пальцев, а также в тыльной стороне кожного покрова срединных и концевых фаланг 2 и 3 пальцев.
Кроме двигательных и чувствительных функций срединный нерв также содержит множество вегетативных волокон. Это повреждение чаще иных травм кисти приводит к серьезным двигательным, трофическим и секреторным нарушениям.Теперь немного поговорим про повреждение локтевого нерва кисти. Основной показатель присутствия проблемы – нарушение двигательных функций. Сразу можно заметить следующие ухудшения сгибания ладони:
- отсутствует возможность активного сгибания 4 и 5 пальцев, а также частично 3-го;
- невозможность сведения/разведения пальцев, в частности 4 и 5;
- нет приведения большого пальца по динамометру;
- существенное снижение, примерно в 10-12 раз в сравнении со здоровой рукой, мышечной силы в пальцах.
Если у Вас или у кого-то из Ваших близких наблюдается нижеперечисленная симптоматика, то в самые кратчайшие сроки необходимо обратиться к врачу, чтобы подтвердить или опровергнуть возможное повреждение локтевого нерва:
- когда кисть лежит на столе, мизинцем неосуществимы царапающие движения;
- не получается сведение/разведение пальцев кисти;
- 4 и 5 пальцы если и сгибаются, то только частично;
- отсутствие чувствительности локтевого края кисти и 5 пальца, а также половины 4 пальца;
- невыполнимо локтевое отведение кисти;
- больной не может растянуть бумажную полоску, которая зажата между выпрямленными 1 и 2 пальцами.
Если в течение длительного периода (примерно 30-60 дней) после появления повреждения не осуществлять квалифицированное лечение, то со временем кисть начинает приобретать характерный для данной проблемы вид: 4, 5 и частично 3 пальцы находятся в разогнутом состоянии в пястно-фаланговых сочленениях и согнуты в межфаланговых, из-за чего кисть имеет «когтевидное» внешнее состояние. Затем становится заметна атрофия межкостных мышц, которая проявляется западением первого межкостного промежутка и зоны возвышения 5-го пальца – так называемая «рука-скелет».
Структура [ править ]
Это происходит от бокового надмыщелкового хребта на плечевой кости , с латеральной межмышечной перегородки , а несколько волокнами из боковой надмыщелки плечевой кости .
Волокна заканчиваются в верхней трети предплечья в плоском сухожилии, которая проходит вдоль боковой границы радиуса , под отводящую LONGUS и разгибатели pollicis Brevis ; Затем он проходит под дорсальной связкой запястья , где лежит в бороздке на задней стороне общей для нее лучевой кости и короткого разгибателя запястья сразу за шиловидным отростком .
Одна из трех мышц лучевой группы предплечья , она изначально лежит рядом с плечелучевой мышцей , но на раннем этапе становится в основном сухожилием. Проходя между brachioradialis и коротким лучевым разгибателем запястья , это сухожилие продолжается во второй отсек сухожилия вместе с последней мышцей.
Он вставляется в дорсальную поверхность основания второй пястной кости на ее лучевой стороне.
Иннервация
Разгибатель лучевого Longus является запястье разгибателей , что иннервируется лучевым нервом , из спинномозговых корешков С6 и С7. Все другие крупных разгибатели в поверхностном слое заднего отсека (в разгибателе , разгибатель Brevis лучевой , локтевой разгибатель запястье и разгибатель мизинец ) иннервируется задней межкостной ветвью лучевого нерва.
Как устанавливают диагноз?
Чаще всего врач диагностирует заболевание, оценивая симптомы неврита лучевого нерва во время неврологического осмотра. В некоторых случаях могут потребоваться дополнительные анализы и исследования, консультации других специалистов.
Правильно оценить симптомы и назначить лечение может только врач-невролог. Поэтому самодиагностикой заниматься не стоит. Посетите специалиста: вы можете записаться на консультацию в неврологической в международной клинике Медика24, позвонив по телефону +7 (495) 230-00-01
Материал подготовлен врачом-неврологом международной клиники Медика24, кандидатом медицинских наук Лащ Натальей Юрьевной.
Операции
Доступ к диафизу лучевой кости может быть осуществлен по наружной, ладонной или тыльной стороне П.; доступ к диафизу локтевой кости — по внутренней, ладонной пли тыльной стороне П. Локтевую артерию и локтевой нерв обнажают с помощью ладонно-локтевого доступа. Разрез кожи при супинированном П. производят от медиального надмыщелка плеча к наружному краю гороховидной кости. После рассечения фасции локтевую артерию и локтевой нерв обнаруживают в промежутке между локтевым сгибателем кисти и поверхностным сгибателем пальцев. Лучевую артерию и поверхностную ветвь лучевого нерва обнажают с помощью ладонно-лучевого доступа. Разрез кожи производят при супинированном положении П. по линии, соединяющей наружный край сухожилия двуглавой мышцы плеча и шиловидный отросток лучевой кости. Артерию и поверхностную ветвь лучевого нерва обнажают между круглым пронатором и плечелучевой мышцей.
Для остеосинтеза (см.) костей П. используют пластины, штифты, дистракционно-компрессионные аппараты (см.).
Ампутацию Предплечья в верхней и средней трети проводят лоскутным или круговым способом с манжеткой. Срединный, локтевой и лучевой нервы укорачивают на 4—5 см, с тем чтобы исключить возможность образования ампутационной невромы под кожей у конца культи. Мышцы и сухожилия пересекают в одной плоскости на 3—4 см дистальнее опила костей. Кости П. опиливают на одном уровне, края их сглаживают рашпилем. Сосуды перевязывают кетгутом (см. Ампутация). По показаниям проводят кинематизацию культи (см. Крукенберга рука). Резекцию костей П. проводят при опухолях, в некоторых случаях остеомиелита и ложных суставов.
Удлинение костей П. показано при косорукости (см.), врожденных и приобретенных укорочениях. После косой остеотомии удлинение выполняют при помощи дистракционно-компрессионных аппаратов. Остеотомия в области П. аналогична по показаниям и технике остеотомии других длинных трубчатых костей (см. Остеотомия).
Библиография:
Каплан А. В. Повреждения костей и суставов, с. 252, М., 1979; Каптелин А. Ф. Восстановительное лечение (лечебная физкультура, массаж и трудотерапия) при травмах и деформациях опорно-двигательного аппарата, М., 1969; Клиническая рентгеноанатомия, под ред. Г. Ю. Коваль, с. 199, Киев, 1975; Кованов В. В. и Травин А. А. Хирургическая анатомия верхних конечностей, М., 1965; Майкова-Строганова В. С. и Рохлин Д. Г. Кости и суставы в рентгеновском изображении, Конечности, с. 331, Л., 1957; Многотомное руководство по ортопедии и травматологии, под ред. Н. П. Новаченко, т. 1, с. 389, М., 1967, т. 2, с. 483, 515, М., 1968; Надь Д. Рентгеновская анатомия, пер. с венгер., с. 74, Будапешт, 1961; Оперативная хирургия и топографическая анатомия, под ред. В. В. Кованова, с. 29, М., 1978; Опыт советской медицины в Великой Отечественной войне 1941—1945 гг., т. 15, с. 276, М., 1952; Очерки военно-полевой хирургии, под ред. Ю. Г. Шапошникова, М., 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964; Рубашева А. Е. Частная рентгенодиагностика заболеваний костей и суставов, Киев, 1967; Чернавский В. А. Диагностика и лечение переломов и вывихов, с. 96, Ташкент, 1977; Bensahel Н. Fractures de Monteggia, Rev. Prat., v. 22, p. 1679, 1972; Boileau F., Preaut J. et Malka G. Les fractures diaphysaires récentes de l’avant-bras chez l’adulte, Ann. Méd. Nancy, t. 12, p. 2257, 1973, bibliogr.; Brug E., Beck H. u. Heuwieser R. Osteosynthese son Unterarmschaftfrakturen mit dem Bündelnagel nach Hackethal, Chirurg, Bd 46, S. 113, 1975; Christensen N. O. Küntscher intramedullary reaming and nail fixation for nonunion of the forearm, Clin. Orthop., v. 116, p. 215, 1976; Eatоn R. G. a. Green W. T. Volkmann’s ischemia, A volar compartement syndromè of the forearm, ibid., v. 113, p. 58, 1975; Erler F. Osteosynthesen bei Unterarmbrüchen, Beitr. Orthop. Trau-mat., Bd 23, S. 132, 1976; Finkbeiner G. F. u. Hort W. Therapie der anbehandelten Unterarmfrakturen, Z. Orthop., Bd 114, S. 666, 1976; Lanz T. u. Wachsmuth W. Praktische Anatomie, Bd 1, B., 1959; Lukäcs L. u. Törtely E. Komplikationen nach Verplattung von Unterarmbrüchen, Akt. Traumatol., Bd 6, S. 221, 1976.
C. C. Ткаченко; В. П. Илларионов (леч. физ.), М. К. Климова (рент.), Э. Р. Маттис (хир.), А. А. Травин (ан.).
(по И.И. Хренову)
Известная разница в величинах ударного и минутного объема зависит от пола: величины ударного и минутного объема у мальчиков и мужчин несколько выше, чем у девочек и женщин (И.И. Хренов). При сопоставлении величин минутного объема с величинами артериального давления не обнаруживается тесной взаимосвязи этих показателей между собой. Отмечаются невысокие цифры артериального кровяного давления, сочетающиеся с большими величинами систолического объема, и наоборот.
При нормальном притоке крови к сердцу и достаточной скорости кровотока величина минутного объема сердца находится в непосредственной зависимости от деятельности сердца.
При усилении работы сердца минутный объем увеличивается, при ослаблении – уменьшается. Вот почему при мышечной деятельности, предъявляющей к организму и в первую очередь к сердцу повышенные требования, объем выбрасываемой крови во всех возрастных группах здоровых людей, как правило, повышается. Однако минутный объем крови во время работы у подростков увеличивается меньше, чем у взрослых.
Увеличение минутного объема крови при физических нагрузках умеренной мощности во всех возрастах происходит за счет увеличения ударного объема. При предельных нагрузках, требующих большой мобилизации сердечно-сосудистой системы для обеспечения отдельных органов и тканей кислородом, минутный объем сердца возрастает как за счет повышения ударного объема, так и за счет учащения сердцебиений. Чем меньше возраст, тем быстрее во время работы малая величина систолического объема у детей компенсируется большой частотой пульса, обусловливающей большой необходимый минутный объем.
При работе с юными спортсменами необходимо обращать внимание на ритм сердца. Частота сердцебиений менее 60 в 1 мин свидетельствует о том, что у подростка развивается брадикардия (снижение частоты пульса), которая не всегда зависит в этом возрасте от занятий спортом
Исследования брадикардии в подростковом возрасте показали, что она не обязательно является признаком отрицательной работы сердца. Обычно такие подростки занимаются спортом наравне со всеми под наблюдением врача. Противоположное брадикардии состояние сердца – так называемая синусовая тахикардия, т. е. учащение ритма сердца в состоянии покоя. На развитие тахикардии может указывать частота сердцебиений в покое, превышающая 80 ударов в 1 мин (уд./мин). В некоторых случаях она достигает у подростков в покое 100—120 уд./мин. Причиной тахикардии могут быть приобретенные и врожденные пороки сердца, малое сердце. Подростки с тахикардией должны находиться под специальным врачебным наблюдением.
Как выявить симптомы неврита лучевого нерва?
Существуют некоторые простые тесты, которые помогают обнаружить характерные признаки заболевания:
- Встаньте, опустите руки вдоль туловища так, чтобы они находились в разогнутом состоянии. Попробуйте повернуть предплечья наружу, так, чтобы ладошки «смотрели» вперед. При этом у вас возникнут сложности.
- Положите кисти на стол так, чтобы ладони находились сверху. Попробуйте отвести большие пальцы в стороны. При этом возникнут сложности.
- Положите кисти на стол так, чтобы ладони смотрели вниз. Попробуйте приподнять средний палец и положить его на указательный или безымянный. Это не удастся сделать.
- Сложите руки вместе ладонями друг к другу. Попробуйте развести пальцы в стороны. При этом пальцы на больной руке не отведутся в сторону, а, напротив, согнутся и будут скользить по здоровой.
- Встаньте и поднимите руки вперед. При этом кисть на больной стороне свиснет вниз.
Если вы обнаружили у себя похожие симптомы неврита лучевого нерва, и они не проходят достаточно долго – обратитесь к неврологу в клинику.
Заметки [ править ]
- ↑ Garten, Hans (2013-01-01), Garten, Hans (ed.), «M. extensor carpi radialis (longus и brevis)» , The Muscle Test Handbook , Черчилль Ливингстон, стр. 58–59, DOI : 10.1016 /b978-0-7020-3739-9.00029-8 , ISBN 978-0-7020-3739-9, получено 2020-10-22
- ^ a b c d e Цветной атлас и учебник анатомии человека: в трех томах . Платцер, Вернер, Кале, Вернер, Фротшер, Майкл (5-е изд. И дополненное Изд.). Штутгарт: Тиме. 2003. с. 164. ISBN 978-1-58890-159-0. OCLC 54767617 .
- ^ Жене, Франсуа; Отре, Кателл; Шницлер, Алексис; Лотриду, Кристина; Бернуз, Бенджамин; Денорманди, Филипп; Allieu, Ив; Паррат, Бернар (декабрь 2012 г.). «Моторная ветвь длинного лучевого разгибателя запястья: анатомическая локализация» . Архивы физической медицины и реабилитации . 93 (12): 2309–2312. DOI10.1016 / j.apmr.2012.03.015 . ISSN 0003-9993 . PMID 22459176 .
- ↑ Брэдли Боуден, Иллюстрированный атлас скелетных мышц, 2005 г.
Виды повреждений
К часто встречающимся повреждениям лучезапястного сустава можно отнести следующие виды:
-
Переломы. Особенно часто травмируется лучевая кость. Существует два вида перелома лучевой кости в лучезапястном суставе:
- Перелом Смита (сгибательный перелом). Причиной травмы служит падение на вытянутую руку, на ее тыльную сторону. Кость ломается и при этом происходит смещение костных отломков в сторону ладони.
- Перелом Коллеса (разгибательный перелом). Повреждение случается при падении человека на ладонь, наблюдается смещение костных отломков в сторону большого пальца и тыльной поверхности кисти.
- Растяжение связок. При растяжении происходит повреждение волокон связок в результате их чрезмерного натяжения, ткани при этом остаются целыми, но на определенное время утрачивается работоспособность сустава.
- Вывихи. При вывихах в области лучезапястного сустава происходит смещение суставных концов, в результате чего они полностью теряют контакт друг с другом. Вывихи бывают патологическими (вследствие заболеваний костей и суставов) и травматическими (вследствие травмы).
-
Воспалительные заболевания. Могут возникать на фоне перенесенных травм, гормональных нарушений, чрезмерного напряжения сустава, инфекций и др.
- Тендовагинит –воспалительное поражение сухожилий и окружающих оболочек в области запястья.
- Стилоидит – воспаление связок, прикрепляющихся к шиловидным отросткам лучевой или локтевой костей.
- Синовит – воспалительное поражение синовиальной оболочки сустава.
- Бурсит – воспалительное заболевание синовиальных сумок с образованием и накоплением в ее полости жидкости.
- Артрит – воспалительное патологическое заболевание суставов (ведущее к их разрушению) и всего организма в целом. Различают следующие основные виды заболевания (в зависимости от причины возникновения): ревматоидный артрит, остеоартроз, псориатический, подагрический, инфекционный и реактивный артриты. Воспаление при артритах распространяется на все элементы лучезапястного сустава (начинается в синовиальной оболочке сустава, потом распространяется на хрящ, капсулу сустава, связки сухожилия и сумки).
- Артроз – возрастное дегенеративное хроническое заболевание, при котором суставы деформируются или истираются. Чаще всего встречаются посттравматические артрозы, формирующиеся после вывихов и переломов костей запястья. Как правило, артроз – это изолированная патология, которая затрагивает только лучезапястный сустав.
- Гигрома (ганглий) лучезапястного сустава – опухолевидное новообразование в виде кисты на запястье, содержащее жидкость серозно-слизистого или серозно-фибринозного характера. Гигромы чаще всего образуются и развиваются на суставах, испытывающих регулярные однообразные физические нагрузки, трение и сдавливание. Гигрома не является злокачественным образованием. Гигромы могут возникать в любом возрасте, в том числе у пожилых людей и детей.
Описание
Мышца вставлена
- выше на латеральном крае плечевой кости , чуть ниже места прикрепления плечевой мышцы и чуть выше латерального надмыщелка, на латеральном надмыщелковом гребне.
- вниз по тыльной стороне латерального бугорка основания II е пястной кости.
Мышца проходит вертикально по боковому краю предплечья.
Его волокна заканчиваются в верхней трети предплечья плоским сухожилием, которое проходит по латеральному краю лучевой кости под длинным отводящим пальцем и коротким разгибателем большого пальца; Затем он проходит под дорсальной связкой запястья во 2-й отсек разгибателей с коротким разгибателем запястья сразу за шиловидным отростком.
Это одна из трех мышц бокового отдела предплечья (наряду с плечевой и короткой мышцами запястья-разгибателя).
Физическая терапия
Массаж
Массаж глубоких тканей в области возвышения большого пальца может также помочь расслабить напряженные мышцы, что приведет к снижению боли.
Стречинг
Расслабить зажатые мышцы возвышения большого пальца можно в том числе с помощью растяжки. Этому способствует экстензия и абдукция большого пальца.
Увеличение силы
- Экстензия пальцев с сопротивлением.
- Положение ладони вверх – экстензия и абдукция большого пальца.
- Большой палец вверх — экстензия и абдукция большого пальца.
- Радиальная девиация с сопротивлением.
- Большой палец вверх – супинация с сопротивлением.
- Большой палец вверх – противопоставление большого пальца с сопротивлением.
Увеличение амплитуды движений
Как уже было сказано выше, растяжка может помочь увеличить объем движения. Прикладывание льда/тепла помогает расслабить зажатые мышцы, что также ведет к увеличению амплитуды.
Снижение отека
Следующие меры могут помочь
снизить отек:
- Шинирование большого пальца.
- Инъекции кортикостероидов.
- НПВС.
- Холод/тепло.
- Массаж.
- Стречинг.
Что может вызвать повреждение срединного и локтевого нерва?
Следует начать с того, что бывают следующие травмы:
- закрытые;
- открытые.
Закрытые появляются в результате нанесения удара тупым предметом, сдавливания мягких тканей, поражения частями костей, опухолевидных формирований и т.д. В таких ситуациях полный разрыв нервов наблюдается редко, поэтому все может разрешиться крайне благоприятно. Повреждение лучевого нерва при переломе нередко является причиной такого явления, как компрессионное повреждение срединного нерва кисти в области карпального канала, перелом же крючковидной кости может вызвать повреждение локтевого нерва.Открытые травмы в обычной жизни, как правило, происходят вследствие поражений осколками стекла, ножевых ранений, соприкосновения с листовым железом, пилой и другими острыми предметами и инструментами. В зонах же военных конфликтов открытые виды повреждений нервов, зачастую, связаны с различными осколочными ранениями. Проявление изменений и функциональных расстройств становятся заметны в зависимости от характера и продолжительности влияния внешнего агента, ставшего причиной травмы.
Заключение
Латеральный эпикондилит – наиболее частый симптом чрезмерного использования для локтевого сустава. Это травма, затрагивающая мышцы-разгибатели предплечья. В большинстве случаев речь идет о коротком лучевом сгибателе кисти. Первопричиной данного состояния являются контрактильные перегрузки, которые держат сухожилие мышцы в хроническом напряжении в месте ее начала на плечевой кости. Часто латеральный эпикондилит возникает при выполнении повторяющихся движений верхней конечностью: при работе за компьютером, подъеме тяжестей, сильной пронации и супинации предплечья, вибрации. Лечение включает в себя прием НПВС, прикладывание холода, приподнятое положение и использование специального фиксатора для локтя. Хирургическое лечение назначается, если симптомы сохраняются продолжительное время. Что касается физической терапии при латеральном эпикондилите, то здесь существуют разные подходы и техники. Наиболее важными являются следующие методы: терапия Цириакса, стречинг и упражнения с эспандером Flexbar.