Пора пересмотреть правило «большие веса
Содержание:
- Почему возникают шишки от уколов на ягодицах?
- Диагностика миозита на основе инструментальных исследований и лабораторных анализов
- Лечение боли в пальцах
- Как уменьшить период болей и жжения
- В каких случаях стоит обращаться к врачу?
- Когда нужно обратиться к стоматологу-хирургу?
- Причины боли в пальцах рук
- Или подагра?
- Почему в мышцах образуется молочная кислота
- Можно ли тренироваться, если мышцы всё ещё болят?
- Прогноз
- Что такое миостимуляция и для чего она нужна?
- Симптомы появления лактата в мышцах
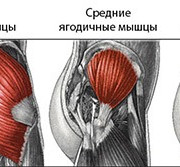
Почему возникают шишки от уколов на ягодицах?
К образованию припухлостей после инъекций может привести несколько факторов.
- Техника введения инъекции. Слышали, что после уколов медсестры с «легкой» рукой «шишки» не появляются? В этом есть доля правды. «Некорректное место внутримышечной инъекции, слишком быстрое введение лекарственного препарата или попадание иглы в нерв или сосуд могут вызвать появление „шишек“ после инъекций», — говорит специалист. «Также уплотнения могут появляться как реакция на одномоментное введение большого объема препарата, частые инъекции в одно и то же место», — дополняет Булат Юнусов, врач-хирург GMS Clinic.
- Аллергическая реакция. «Она может развиться из-за гиперреакции иммунного ответа на лекарственное вещество», — добавляет врач. Либо — на смесь лекарств.
- «Многие пациенты, делая инъекции самостоятельно, грешат тем, что в одном шприце смешивают несколько разных препаратов, что категорически запрещено. Это может вызвать необратимые осложнения и серьезные аллергические реакции», — говорит врач.
- Консистенция лекарственного препарата. «Чаще всего вызывают припухлости и отеки масляные растворы, — говорит Булат Юнусов. — Это те лекарственные средства, введение которых осуществляется только внутримышечно. Подобные инъекции отличаются более длительным временем рассасывания, а, следовательно, повышенными рисками осложнений».
- Некорректно подобранная игла. «Слишком длинная или слишком короткая игла приводит к тому, что лекарство попадает либо в очень глубокие мышечные слои, либо в подкожно-жировую клетчатку, то есть не доходит до мышечного слоя», — замечает доктор.
- Чрезмерное напряжение мышцы во время укола. Внутримышечные инъекции необходимо выполнять при расслабленной мышце и желательно в положении лежа на животе.
- Масса тела пациента. «Телосложение и вес также являются факторами, которые необходимо учитывать при введении инъекций, — добавляет Булат Юнусов. — У тучных пациентов много подкожно-жировой клетчатки. Если в нее попадет лекарственный препарат, это неизбежно приведет к образованию воспалительных изменений (инфильтраты, абсцессы)».

Чтобы шишки от уколов не появлялись, эксперты советуют делать инъекции, соблюдая определенные правила
«Важно использовать иглы подходящей длины и диаметра, выбор зависит от возраста пациента, места введения, объема жидкости, количества мышечной и жировой ткани и вязкости раствора, — говорит Булат Юнусов. — Нужно строго соблюдать правила асептики и антисептики
Выполнять инъекции предпочтительно лежа на кушетке или кровати».
Диагностика миозита на основе инструментальных исследований и лабораторных анализов
Врач может установить правильный диагноз на основе осмотра и оценки клиники миозита. Но для того чтобы лучше разобраться в его причинах и оценить степень поражения мышц, зачастую необходимо дополнительное обследование, которое может включать следующие методы:
- Анализы крови. О наличии воспаления в мышечной ткани будет свидетельствовать повышение уровня некоторых ферментов, таких как креатинкиназа. Другие анализы помогают обнаружить аномальные антитела, что свидетельствует об аутоиммунном состоянии.
- Магнитно-резонансная томография. При помощи МРТ можно создать трехмерное изображение или послойные срезы мышц. Это помогает оценить патологические изменения, вызванные воспалительным процессом.
- Электромиография. В мышцы погружают специальные игольчатые электроды и проверяют, как они реагируют на электрические импульсы, которые поступают от нервов.
- Биопсия мышцы. Это наиболее точный метод диагностики, который бывает необходим в некоторых случаях. Врач делает надрез, получает небольшой фрагмент мышечной ткани и отправляет на анализ в лабораторию. Обычно это помогает установить окончательный диагноз.
Иногда правильный диагноз удается установить сразу, а в других случаях процесс диагностики миозита долгий и сложный.
Никогда не стоит надеяться на то, что симптомы «пройдут сами», особенно если они продолжаются длительное время и усиливаются. Посетите врача. Международная клиника Медика24 обладает всеми возможностями по активной реаблитации и восстановительного лечения неврологических заболеваний в Москве, в том числе, располагает всеми современными возможностями для диагностики миозита. Запишитесь на консультацию к врачу по телефону: ++7 (495) 230-00-01.
Лечение боли в пальцах
Лечение боли в пальцах напрямую зависит от причины, которая их вызвала. Все свои усилия наши специалисты направляют на её устранение, поскольку только так можно достичь длительного положительного результата и избавить пациента от страданий навсегда.
Системная терапия с применение нестероидных противовоспалительных препаратов и анальгетиков позволяет снять воспаление и болезненную симптоматику. Помимо этого, при таких заболеваниях, как остеоартроз, применяются препараты, улучшающие защитные характеристики хряща. Хороший эффект дают массаж, физиотерапевтия и мануальная терапия.
Лечение в Клинике боли ЦЭЛТ позволяет не только устранить болевые ощущения, отёк и остановить воспалительные процессы, но и укрепить суставы пальцев, нормализовать обмен веществ и кровообращение!
- Боль в кистях
- Боль в лопатках
Как уменьшить период болей и жжения
Питание, сон, зарядка
Некоторые бодибилдеры сообщают, что продолжительность таких болей можно резко уменьшить, если принимать в виде добавок глютамин. Мы бы добавили к нему и L-карнитин, который помогает быстрее доставлять в мышцы молекулы глюкозы, расщепляя жировые клетки. И креатин – он заметно увеличивает скорость выведения молочной кислоты из мышц.
Пейте много воды. Кровь становится менее вязкой и легче расходится по телу, быстрее «омывая» все его части, что тоже помогает избавиться от боли.
Сауны, горячие ванны
Чтобы избавиться от молочной кислоты, можно посещать сауны. Это эффективное лечение болей и жжения. Если ваш организм хорошо переносит повышенную температуру окружающей среды – этот вариант для вас. Посидеть в сауне можно после тренировки.
В каких случаях стоит обращаться к врачу?
Следует немедленно обратиться за медицинской помощью, если:
- ваша крепатура не проходит дольше 7 дней
- моча стала слишком темной
- появились сильные отеки на руках и ногах
Крепатура может быть легкой формой метаболического отравления, называемого «рабдомиолиз», или если сокращенно – «рабдо». Он возникает, когда в кровь попадает большое количество белка, называемого миоглобином. Миоглобин отвечает за накопление кислорода в организме и влияет на почки, в том числе может привести к их повреждению или даже отказу.
Боль, которая длится дольше недели, или настолько острая, что мешает полноценно передвигаться, указывает на серьезные мышечные проблемы, которые могут привести к повреждению почек. Если дискомфорт не уменьшается, а моча стала темной (цвета черного чая), это тревожный знак, указывающий, что необходимо срочно пройти медицинское обследование.
Иногда вместе с крепатурой приходит и незначительное повышение температуры тела. Как правило, в пределах 37+. В этом нет ничего страшного, если она держится не больше суток.
Медицинская помощь при болях в мышцах
Когда нужно обратиться к стоматологу-хирургу?
Как только начинается образование кисты, нельзя вывить определенных симптомов. Но уже тогда начинает нарушаться отток слюны. Сухость слизистой оболочки, тяжесть глотания может указывать на начало патологического процесса. Со временем киста увеличивается и уже создает значительный дискомфорт.
- Появляется боль при одном только упоминании о еде, то есть в любое время, когда слюна выделяется, больной чувствует острую боль.
- При ощупывании можно выявить небольшое круглое образование в районе больших слюнных желез.
- Бол усиливается при разговоре, приеме пищи и механическом повреждении участка в районе кисты.
Причины боли в пальцах рук

Если вы хотите узнать, почему болят пальцы на руках, обращайтесь в Клинику боли ЦЭЛТ. У нас работают опытные специалисты разных профилей, которые проведут диагностическое исследование и назначат оптимальный курс лечения, благодаря которому вы снова сможете жить полноценной жизнью.
Травмы пальцев рук
Такая травма, как ушиб пальца руки, возможна при падении с небольшой высоты или ударе рукой о тупой предмет. В зависимости от силы удара могут быть повреждены кожный покров и кровеносные сосуды, что приведёт к образованию гематомы; возможен также перелом кости.
Синдром запястного канала
Развитие синдрома запястного канала провоцирует компрессия срединного нерва, в нём расположенного. Клинические проявления этого заболевания включают в себя:
- боль, которая локализуется на внутренней поверхности большого пальца;
- боль в указательном пальце;
- ощущение онемения кожи ладони;
- уменьшение объёма мышц в районе возвышения первого пальца;
- уменьшение точности мелкой моторики кисти.
При отсутствии своевременного лечения нерв больше не сможет выполнять свои функции, что приведёт к невозможности выполнения мелких движений пальцами и даже инвалидности.
Синдром Рейно
Синдром Рейно — частый спутник таких патологий, как ревматоидный артрит, склеродермия, и других болезней соединительной ткани. Он возникает из-за нарушения тонуса капилляров и мелких артерий пальцев и характеризуется следующей симптоматикой:
- резкое сужение сосудов, приводящее к бледности кожного покрова пальцев и онемению, которое нередко ощущается как боль;
- резкое расширение сосудов, приводящее к покраснению кожного покрова пальцев (вплоть до синюшности) и ощущение жгучей боли, отёк.
Полиостеоартроз
Суставы пальцев болят при такой патологии, как полиостеоартроз. Чаще всего она возникает у женщин в возрасте после 45-ти лет. Помимо болевых ощущений в мелких суставах, она характеризуется следующим:
- наличие узелковых образований, которые появляются симметрично на обеих кистях;
- деформация кистей рук;
- периодическое воспаление, покраснение и отекание поражённых суставов, которое начинается после перенапряжения.
Ризартроз
Ещё одно заболевание, при котором болят суставы больших пальцев рук, — ризартроз. Оно поражает сустав большого пальца и сопровождается болью, которая становится интенсивнее во время совершения движений, хрустом сустава, деформацией косточки большого пальца, ограниченностью движений в поражённом суставе.
Ревматоидный артрит
Такая патология, как ревматоидный артрит, выражается в воспалительных процессах пястно-фаланговых суставов указательного и среднего пальцев. Она может возникать вследствие стресса, переохлаждения или острого респираторного заболевания и характеризуется следующими клиническими проявлениями:
- интенсивные болезненные ощущения, нередко симметричные на обеих руках и которые особенно проявляются в утреннее время и во второй половине ночи;
- отёк и покраснение суставов и локальное повышение температуры кожи над ними;
- невозможность сжать руку в кулак;
- ограниченность движений в кистях.
В случае, если больной не прошёл курс лечения, кисть может деформироваться, а её функциональность полностью утратится.
Подагрический артрит
Одним из ответов на вопрос «Почему болят пальцы на ногах?» может быть ответ: «Из-за подагрического артрита». В большинстве случаев из отложения солей страдает сустав 1-го пальца стопы, но нередко это заболевание поражает и суставы рук. Симптоматика включает в себя:
- острую боль в пальцах ног и рук;
- воспаления, возникающие приступообразно, длящиеся от 3-х до 10-ти дней;
- покраснение и отёк сустава;
- синюшный оттенок кожи над поражённым суставом.
Если пустить болезнь на самотёк, она может стать причиной разрушения суставов и деформирования кисти.
Или подагра?
При подагре соли откладываются в суставных тканях. Это происходит из-за нарушения обмена солей мочевой кислоты – уратов, концентрация которых в крови резко увеличивается. Микрокристаллы уратов оседают в суставной сумке и рано или поздно приводят к воспалению.
Подагра бывает:
- первичной – вызвана генетически неправильным строением ферментов, которые отвечают за обмен мочевой кислоты и уратов в организме;
- вторичной – развивается на фоне псориаза, почечной недостаточности в хронической форме, миелолейкоза, врожденного порока сердца или другого заболевания.
Подагра проявляется острыми приступами, которые бывают в основном ночью. Чаще всего поражается плюснефаланговый сустав большого пальца стопы. Кожа краснеет, синеет, локальная температура повышается до 39 °С. Воспаление стихает спустя несколько дней, но периодически симптомы повторяются. Если заболевание протекает в легкой форме, человек испытывает незначительную боль, а в месте сустава заметно покраснение. Кроме большого пальца стопы, подагра бывает и в других суставах – лучезапястном, локтевой, кисти.
Если болезнь не лечить, на ее фоне может развиться полиартрит, а на месте поражения появятся тофусы – желтые узелки, содержащие ураты. Такие образования, которые часто путают с «отложением солей», бывают в области локтей, пальцев кисти, носовой перегородки и на ушных раковинах.
Подагра любит людей, ведущих малоподвижный образ жизни
Почему в мышцах образуется молочная кислота
Молочная кислота является источником энергии. При интенсивной тренировке практически треть всей вырабатываемой кислоты образуется в «быстрых» волокнах мышц, а в последствии проникает в «медленные» и становится источником их энергии. Этот продукт распада позволяет спортсмену тренироваться с более высокой интенсивностью и более продолжительное время.
- Лактат расширяет сосуды и обеспечивает приток крови в мышечные волокна, в свою очередь, обогащая целевые мышцы кислородом и полезными веществами. Этот эффект способствует гипертрофии.
- Также образование лактата способствует увеличению тестостерона во время нагрузки. Причем, чем большего размера задействованы мышцы, тем больше кислоты выделяется и, соответственно, тестостерона.
Как вывести молочную кислоту в мышцах
Меры, способствующие минимальному образованию лактата, которые следует провести в начале тренировочного процесса.Помимо разминки и заминки следует придерживаться постепенного увеличения нагрузки (рабочего веса). Также следует делать паузу между подходами, достаточную для восстановления и выведения лактата.
Ускорение выведения молочной кислоты во время отдыха
Активный отдых после тренировки будет способствовать выведению лактата из организма, а пассивный, наоборот, замедлять его выведение. Лучше всего организовать прогулку, чем лежать на диване, уставившись в телевизор. Также теплая ванна значительно ускорит процесс за счет увеличения кровообращения в мускулатуре.
Быстрый вывод молочной кислоты из мышц непосредственно во время тренировки
Молочная кислота выводится быстрее при силовом тренинге, который основан на короткой по длительности нагрузке с большим весом. Даже за минимальное время отдыха между подходами, составляющее 10-20 секунд при таком варианте нагрузки, большая часть образовавшейся молочной кислоты выводится из мышц, а болезненные ощущения исчезают. Также организм способен хорошо адаптироваться к процессу образования и выведения лактата при регулярных тренировках, а в последствии выводить его в кротчайшие сроки. Ускорить его выведение позволяет разминка и заминка.
Кстати, у опытных спортсменов концентрация молочная кислота значительно ниже, чем у новичков.
Можно ли тренироваться, если мышцы всё ещё болят?
И если можно, то как именно? Мой рецепт таков.
1. Если боли в мышцах, которые сегодня запланировано потренировать, ещё очень сильны, пропустите тренировку или проведите её очень облегчённую версию.
Выполните все подходы, но с 50-60% от рабочих весов. А если ощущения от тренировки явно неприятные, завершите её раньше. Организм устроен мудро. Он посылает явные сигналы, если не хочет, чтобы на мышцы давалась нагрузка. Неприятно – не тренируйтесь
Это важно
2. Если боли незначительны, тренировку можно провести в полном объёме. Но опять же, ориентируйтесь на ощущения. Если ощущение дискомфорта слишком сильно, снижайте нагрузку или вовсе прекращайте занятие. И лучше прервать его не резко, а завершить 5-10 минутной пробежкой на кардиотренажёре. Если болят мышцы ног, поделайте ходьбу с небольшим уклоном на тренажёре.
Прогноз
35–40% пациентов с острой почечной недостаточностью полностью выздоравливают, и у них восстанавливается функция почек. В 10–15% случаев происходит частичное выздоровление — сохраняются некоторые нарушения. 40–45% пациентов с ОПН погибают. У 1–3% пациентов острая почечная недостаточность переходит в хроническую, в настоящее время число таких случаев возрастает. У многих больных с ОПН развиваются такие осложнения, как пиелонефрит и инфекции мочевыводящих путей — они способствуют переходу процесса в хроническую форму.
При острой почечной недостаточности прогноз ухудшают следующие факторы:
- Первоначальное поражение почечной ткани — это так называемая ренальная (почечная) форма ОПН. Прогноз лучше, если нарушение функции почек вызвано нарушением притока крови к почкам или патологиями мочевыводящих путей.
- Пожилой возраст пациента.
- Сильное уменьшение количества мочи или ее отсутствие.
- Выраженное повышение уровня азотистых продуктов обмена веществ в крови.
- Присоединение сепсиса.
Хроническая почечная недостаточность неуклонно прогрессирует — с помощью лечения можно лишь замедлить скорость, но не остановить процесс. Тем не менее, у многих пациентов хронические болезни почек протекают в легкой форме, и их можно успешно держать под контролем. Почечная недостаточность развивается в одном из 50 случаев. На поздних стадиях требуется диализ.
При хронических заболеваниях почек повышается риск развития сердечно-сосудистых заболеваний, в том числе инфарктов, инсультов, и других серьезных патологий.
Прогноз при почечной недостаточности во многом зависит от того, насколько своевременно начато правильное лечение. В Международной клиникой Медика24 необходимое лечение проводится в полном объеме. Наши врачи применяют лекарственные препараты последних поколений, проводят все виды диализа на новейшем оборудовании. Мы готовы принять пациента и оказать помощь в любое время суток.
Материал подготовлен врачом-урологом, кандидатом медицинских наук, врачом высшей категории международной клиники Медика24 Дмитриевым Сергеем Викторовичем.
Что такое миостимуляция и для чего она нужна?
Изначально метод разрабатывался отнюдь не для красоты. В первую очередь миостимуляция тела способствует повышению мышечного тонуса — именно в этом ее прямое медицинское назначение.
Поэтому ее применяют при ослаблении, вялости, парезах и параличах скелетной мускулатуры для предотвращения ее дистрофии. Это специальная медицинская процедура, призванная ускорять восстановление работоспособности после продолжительных заболеваний, сопряженных с пониженной физической активностью или ее отсутствием.
Но с развитием косметологической индустрии различные аппараты, ранее имевшие чисто медицинское назначение, стали использоваться в эстетических целях. Ведь помимо прямых медицинских эффектов, ради достижения которых эти приборы сконструированы, их применение вызывает улучшение эстетических показателей.
Под действием электрического тока мышцы сокращаются, начиная при этом активно потреблять питательные вещества из близлежащих тканей. В результате мышечных сокращений происходит стимуляция кровеносных и лимфатических сосудов, что влечет за собой глубокий терапевтический эффект. Благодаря такому своеобразному массажу сосудов улучшается тканевая циркуляция жидкостей, усиливается отток лимфы, улучшается кровоснабжение тканей не только в области воздействия, но во всем организме. В результате усиливается метаболизм, расщепляется жировая ткань, уходят отеки, мышцы и кожа приобретают упругость и тонус уже после первой процедуры. Причем стимулированные процедурой эффекты продолжают развиваться еще длительное время после нее. Всего за одну процедуру можно добиться уменьшения объемов тела на 3-4 сантиметра.
Разгон жидкостей в организме приводит к очищению тканей от токсинов и насыщению их питательными веществами и кислородом. Вместе это приводит к улучшению способности кожи к регенерации, повышению ее эластичности, приобретению кожей здорового цвета и структуры.
Показания для проведения миостимуляции
- Для подтяжки слишком «рыхлых» и ослабленных мышц;
- Для проработки внутренних мышц;
- Для расслабления образовавшихся мышечных зажимов;
- Для избавления от целлюлита, а также его профилактики;
- При комплексном похудении;
- Для укрепления каркаса мышц в терапевтических целях, например, при исправлении осанки;
- Для снижения отечности мягких тканей и ускорения лимфооттока.
Симптомы появления лактата в мышцах
 Когда в мышцах накапливается молочная кислота понятно одно, боль пройдет в течение пары дней, а после ее исчезновения вы сможете вновь приступить к полноценным упражнениям. Узнать о наличии лактата вы можете по следующей симптоматике его проявления:
Когда в мышцах накапливается молочная кислота понятно одно, боль пройдет в течение пары дней, а после ее исчезновения вы сможете вновь приступить к полноценным упражнениям. Узнать о наличии лактата вы можете по следующей симптоматике его проявления:
- боль и ощущение жжение в мышечных тканях, на которые больше всего припадала нагрузка;
- постоянная слабость;
- высокая температура;
- проявление воспалительного процесса, как реакции на полученные микротравмы, при выведении элемента;
- повышенная сонливость, вызвана необходимостью организма регенерироваться с помощью внутренних ресурсов.
Молочная кислота в мышцах после тренировки проявляет себя не лучшим образом, но именно так она может оградить вас от перегрузки. Следовательно, при выполнении упражнений необходимо делать небольшие перерывы. Отдых в 20-40 секунд, позволит восстановить кровоснабжение и в полном объеме вывести лактат с организма в целом. Именно после игнорирования сигналов организма о том, что его ресурсы нуждаются в восстановлении, впоследствии, вы можете ощущать болевые позывы. Если же вы сможете вовремя остановиться, и восстановив силы, продолжите упражнения, будьте уверены, что вы не узнаете, что такое боль и жжение в мышцах после занятий.
Молочная кислота вызывает боль в мышцах сразу после увеличения нагрузки, поэтому если она становится невыносимой, необходимо остановить тренировку и особое внимание уделить восстановлению мышечной ткани. Не забывайте, лучше пресечь обострение болевых ощущений, нежели потом, мучиться от боли
Необязательно в период восстановления отказываться от занятий, занимайтесь умеренными физическими нагрузками и тем самым повышайте выносливость своего тела. Молочная кислота, образующаяся в мышцах, показывает насколько хватает ресурса вашего организма для проведения выбранных вами упражнений, умейте вовремя остановиться и продолжить свои занятия после отдыха.
Чтобы избавиться от молочной кислоты в вашем организме по завершении тренировки, не ленитесь выделять время для полного покоя и расслабления. Такими несложными на первый взгляд советами, вы сможете оградить себя от болевого синдрома и восстановить силы в короткий период времени. Многие задаются вопросом, как избавиться от молочной кислоты в мышцах насовсем. Ответ однозначен, этого сделать вам не удастся, но вы со временем можете значительно снизить ее выработку с помощью постоянных тренировок и рекомендаций, которые получили в данной статье. Посещая тренажерные залы, не стоит забывать о том, что вместе с полезными упражнениями вы запускаете процесс изменения мышц, меняется их эластичность и выносливость. Следовательно, невозможно проводить изнурительные тренировки в спортзале и не получить ответную реакцию. Знайте, по истечении периода реабилитации, вы непременно продолжите тренировки и добьетесь поставленной цели.
Не думайте о том, как убрать молочную кислоту в мышцах, наслаждайтесь занятиями, не забывайте выделять минутку для отдыха. Правильно распорядившись временем во время нагрузок, и чередуя спорт с отдыхом, вы, несомненно, сможете сделать свою фигуру идеальной, а также получить признание в спортивной карьере. Изнуряя свое тело, не давая ему времени на отдых, вы столкнетесь с сопротивлением с его стороны, в виде постоянного болевого синдрома и необратимых повреждений мышечной массы. Как вы понимаете, разогнать лактат полностью вы не сможете, но у вас получится свести к минимальному количеству причины его образования в большом объеме, а как результат, проводить тренировки в положительном ключе без вреда для своего тела.