Лечение ушибов мягких тканей и суставов
Содержание:
- Реабилитационный период
- Диагностика и лечение перелома шейки бедра у пожилых
- Диагностика и лечение
- Гематомы мягких тканей
- Первая помощь
- Другие причины появления отека ног (нижних конечностей)
- Методы диагностики ОПН
- Отёки ног при атеросклерозе сосудов
- Признаки перелома шейки бедра
- Классификация ушибов
- Лечение ложного сустава
- Диагностика травмы
- Примеры упражнений
- Первая помощь. Схема действий до осмотра врача
Реабилитационный период
В ходе реабилитации пациенту показано выполнение упражнений из комплексов лечебной физической культуры. Полезен ряд упражнений, которые необходимо выполнить следующим образом:
- лечь на бок так, чтобы больное бедро находилось сверху. Аккуратно отводить ногу назад. Выполнять упражнение нужно очень медленно, повторить 5-6 раз;
- лечь на спину. Начать совершать поврежденной конечностью аккуратные круговые движения – сначала внутрь, затем наружу. Повторить упражнение до 8 раз;
- встать к стене стороной тела со здоровой нижней конечностью. Больную ногу слегка отвести в сторону и медленно поднимать. Руку нужно держать прямо, отведенной в сторону. Повторить до 10 раз.
Выполнение пациентом упражнений для разработки поврежденного сустава должно на начальных этапах контролироваться врачом, чтобы не допустить дополнительных повреждений.
Также в ходе восстановительного периода больному могут быть назначены физиотерапевтические процедуры: лазеротерапия, магнитотерапия, массаж, электрофорез. Цель таких процедур – ускорение регенеративных процессов в поврежденных структурах.
Диагностика и лечение перелома шейки бедра у пожилых
Для подтверждения визуальных и болевых симптомов перелома шейки бедра, нужно:
- зафиксировать ногу больного при помощи шины, захватив при этом тазобедренный и коленный сустав;
- если шин нет, необходимо положить пострадавшего в постель, а больную ногу по бокам обложить подушкой и валиками из полотенец;
- если боль сильная, необходимо выпить обезболивающую таблетку;
- вызвать медиков, осуществить транспортировку пострадавшего в травмпункт.
Врачом-травматологом будут проведены следующие диагностические мероприятия:
- Опрос пациента либо его родственников об обстоятельствах случившейся травмы.
- Внешний осмотр. Предполагается, что врач определит ряд клинических признаков, включая болезненные ощущения в момент пальпации, выявление синдрома «прилипшей пятки», ротация стопы, укорочение конечности, появление гематомы в месте перелома.
- Рентген. Обычно назначают рентген в двух проекциях. Он показывает, как смещены отломки и есть ли осколки. Иногда исследование может не выявить признаков перелома.
- Компьютерная томография (КТ). Стоимость этой процедуры достаточно большая, однако она необходима, если травму не удалось подтвердить после рентгена, а клинические признаки при этом присутствуют. КТ позволяет увидеть, если ли трещина на кости или же перелом, не сопровождающийся смещением.
Результат проведённого исследования поможет определить ход лечения. Врач, сопоставив степень тяжести полученной травмы, вид перелома перелом шейки бедра и симптомы у пожилых людей, назначит лечение, которое может быть как консервативным, так и хирургическим.
Операция.
Очень часто для того, чтобы вылечить подобную травму, медики применяют хирургический метод. При нем обломки кости сопоставляют, осуществляется их репозиция. Затем, их скрепляют при помощи металлических пластин, в которые вкручиваются винты. Иногда приходится производить замену головки бедра и его шейки методом эндопротезирования.
Консервативное лечение.
Назначать консервативную терапию целесообразно в тех случаях, когда пациент, кроме этой травмы, имеет и другую сопутствующую патологию, исключающую возможность проведения операции. В таком случае накладывают гипс на 3 и более месяца. Так же в зависимости от показаний возможно назначение вытяжения и лекарств. Если соблюдать все предписания, восстановления наступает спустя 7 месяцев.
Регулярный уход за пожилым пациентом с переломом шейки бедра подразумевает:
- проведение мероприятий, исключающих вероятность образования пролежней. С этой целью больного надо регулярно переворачивать и мыть;
- массаж;
- гимнастика по назначению врача;
- прием выписанных лекарств, разжижающих кровь и исключающих риск развития венозной тромбоэмболии;
- прием пищевых добавок, которые помогают увеличить плотность костной ткани.
При такой травме важно, чтобы пожилой человек получал психологическую поддержку, чувствовал заботу. Подобное участие близких людей поможет больному быстрее пойти на поправку
Важно также, чтобы избежать аналогичных переломов в будущем, задуматься о лечении остеопороза.
Диагностика и лечение
Чтобы диагностировать ушиб тазобедренного сустава, требуется проведение следующих мероприятий:
- рентгенография;
- МРТ для выявления микропереломов и мышечных повреждений;
- сцинтиграфия для определения патологических процессов, распространяющихся на костные структуры.
После того, как диагноз уточняется, начинают процесс лечения.
Существует несколько методов лечения ушиба. Консервативная терапия заключается в следующем:
- обеспечение покоя пациента;
- применение сильных обезболивающих препаратов, которые помогают подавить боль в тазобедренном суставе (Пенталгин);
- прием противовоспалительных препаратов (Нурофен);
- наложение шины на поврежденную область.
При симптомах сильного ушиба назначают лечение хирургическими методами. В таких случаях делают следующее:
- при отслоении мягких тканей проводят пункцию для устранения лишней жидкости из мышечной ткани, после чего накладывают повязку;
- в случае крупных отслоений, фрагменты извлекают через разрез, опустошенную полость дренируют, зашивают место доступа и накладывают повязку;
- в целях снижения внутримышечного давления рассекают фасции.
Также при ушибе тазобедренного сустава лечение предусматривает выполнение упражнений для разработки поврежденной структуры (круговые движения бедром из положения лежа на боку или стоя, упражнения «Ножницы» и «Велосипед»).
Гематомы мягких тканей
Делятся гематомы мягких тканей на 3 типа:
- Легкие – появляются за 24 часа после повреждения и сопровождаются слабой болью. Специальное лечение не требуется.
- Средние – появляются за 5-6 часов и сопровождаются болевым синдромом и припухлостью. Двигательная функция конечности ухудшается. Требуется консультация .
- Тяжелые – образуются за 2 часа после повреждения тканей. Функция конечности нарушается, наблюдается острая боль и разлитая припухлость. Нужно немедленно обратиться к врачу для определения стратегии лечения.
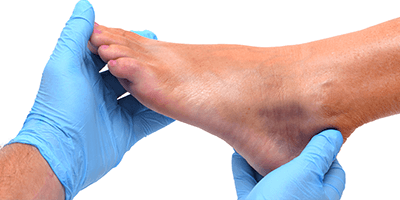
Сразу после травмы появляется припухлость, а кожа приобретает багрово-синюшный оттенок. Спустя 5 дней кожа приобретает зеленый оттенок, так как распадается гемоглобин. Постепенно гематома рассасывается и «стекает» вниз.
Если нет осложнений, то гематома рассасывается самостоятельно. В худшем случае появляется твердый участок, который вызывает дискомфорт и нарушает двигательную функцию. При образовании внутримышечного уплотнения внешние симптомы наблюдаются редко, но конечность значительно опухает и внутри образуется область, прикосновение к которой вызывает сильную боль.
При образовании крупных уплотнений требуется хирургическое вмешательство. Лечение проводит травматолог. Вскрытие инфицированных уплотнений выполняет хирург после комплексной диагностики. Операция проводится в амбулаторных условиях, но при крупных гематомах нужна госпитализация. Проводится вскрытие, в ходе которого удаляются кровяные сгустки, и осуществляется промывание. Обязательно проводится дренирование и наложение швов. Не накладываются швы только при инфицированных гематомах. Нередко в комплексе назначаются антибиотики для устранения инфекции.
Первая помощь
Распознать ушиб тазобедренного сустава не составит особого труда, так как признаки тазовой травмы имеют специфический характер. При появлении симптомов необходимо оказать помощь при ушибе.
Нужно сделать следующее:
- обездвижить область поврежденного сустава. Конечность должна находиться выше уровня тела;
- приложить холодный компресс или лед к ушибленному месту. Низкая температура способствует сужению сосудов, препятствуя вытеканию крови из них и формированию гематомы;
- неоднократно менять компресс (оставлять каждый можно не более, чем на 20 минут).
При таких симптомах, которые указывают на ушиб тазобедренного сустава, необходимо сразу же после оказания первой помощи доставить пострадавшего в медицинское учреждение. Связано это с тем, что у пострадавшего может наблюдаться дисторсия – растяжение связок сустава, или подвывих.
Ушиб полового члена
Что делать в случае травмы
Что делать при ушибе тазобедренного сустава, характеризующегося болью и появлением синяков? Прежде всего, необходимо обеспечить травмированной нижней конечности полный покой и обездвижить ее.
В течение первых нескольких дней после получения травмы нужно соблюдать постельный режим. К поврежденному участку следует прикладывать холод – это поможет снять отечность и уменьшить выраженность болевого синдрома.
При повреждениях тазобедренного сустава необходимо использовать противовоспалительные препараты местного действия – Вольтарен, Ксефокам.
Чтобы в тазобедренном суставе не начался процесс окостенения, следует разрабатывать костные соединения уже через несколько дней после полученной травмы.
Другие причины появления отека ног (нижних конечностей)
- Локализованный отек ног (нижних конечностей) может быть также следствием травмы, гематомы (скопление крови в мягких тканях), инфекций, перелома, поверхностного тромбофлебита (сгустки в венах жировой ткани), разрыва сухожилия или мышцы, кисты в суставе (например, синовиальная киста в колене), а иногда и спонтанное кровотечение в ткань из-за разрыва кровеносного сосуда.
- Хронический отек ног (нижних конечностей) также может быть вызван состояниями, которые приводят к общему увеличению жидкости тела, что может быть более выражено в ногах из-за действия силы тяжести, например:
- Застойная или ишемическая сердечная недостаточность,
- Легочная гипертензия,
- Перикардит, ограничивающий насосную функцию сердца,
- Беременность,
- Идиопатический отек, часто поражающий как верхние, так и нижние конечности у женщин в пременопаузе,
- Заболевания печени,
- Заболевания почек,
- Гипотиреоз,
- Состояния с низким содержанием белка, такие как недоедание, потеря белка из-за болезни, болезней почек или кишечника,
- Медикаментозный отёк.
- Некоторые из наиболее распространенных лекарств, вызывающих отек ног, — это нестероидные противовоспалительные препараты, принимаемые для снятия боли или дискомфорта при артрите, и блокаторы кальциевых каналов, принимаемые при сердечных заболеваниях или гипертонии. Вот некоторые из наиболее распространенных лекарств, которые могут вызвать отек ног (нижних конечностей) у некоторых людей, включают:
- Антигипертензивные препараты, блокаторы кальциевых каналов, бета-блокаторы (клонидин, гидралазин, метилдопа, миноксидил)
- Нестероидные противовоспалительные препараты (ибупрофен, напроксен и многие другие в этом классе)
- Гормоны (эстроген, прогестерон, тестостерон)
- Целлюлит, инфекция кожи и жировых тканей ноги могут вызвать отек ног с болью и болезненностью. Боль от целлюлита может быть очень сильной или проявляться пастозностью и легкой болью с кожей от розового до ярко-красного цвета.
- Отек стопы, особенно если кожа не образует ямок при кратковременном надавливании, может быть вызван лимфедемой, нарушения работы микроскопической сети каналов, которые перемещают тканевую жидкость от конечности обратно в кровоток на уровне верхней части стопы и груди.
Отечность при липедеме
В зависимости от причин лимфедему разделяют на:
- Врожденную — присутствует при рождении,
- Приобретенную — из-за рецидивирующей инфекции или непроходимости лимфатичеких сосудов,
- Послеоперационное — иссечение вены для венозных трансплантатов, лимфодиссекция при опухоли,
- Злокачественные новообразования — лимфома или другие заболевания, поражающие лимфатические узлы,
- Ожирение — из-за сдавления лимфатических каналов в брюшной полости или тазу.
После венозной недостаточности ожирение является следующей по частоте причиной отека ног (нижних конечностей) в США, европейских странах и России. Абдоминальное ожирение частично препятствует венозному и лимфатическому оттоку от ног. Ожирение также ускоряет растяжение вен ног под действием силы тяжести, тем самым способствуя прогрессированию венозной недостаточности.
Методы диагностики ОПН
Острая почечная дисфункция диагностируется без труда благодаря ярким симптомам олигоанурической стадии. Грамотный врач определяет ее уже при первичном осмотре пациента, а дополнительные исследования назначаются для уточнения тяжести нарушений здоровья.
При первичной диагностике врач обращает внимание на такие признаки:
- состояние водного баланса по степени упругости и гидратации кожного покрова и слизистых оболочек;
- наличие геморрагических или других высыпаний на коже;
- состояние нервной системы по степени сохранности рефлексов, уровню сознания, внешнему виду глазного дна;
- работу сердечно-сосудистой системы по данным измерения АД, подсчета пульса, перкуссии и аускультации сердца;
- состояние органов брюшной полости, в том числе возможность острой хирургической или акушерско-гинекологической (у женщин) патологии.
Недостаточность почечной функции подтверждают данными лабораторной диагностики. Основной метод — биохимический анализ крови с определением показателей общего белка, креатинина, мочевины, калия, натрия, кальция, фосфора. Для подбора правильного лечения может потребоваться расширенное обследование:
- общий анализ мочи (при наличии мочевыделения);
- биохимический анализ мочи;
- общий анализ крови;
- показатели свертывающей системы крови;
- иммунологические тесты на уровень комплемента, ревматоидного фактора, антинуклеарных антител — если почечная недостаточность предположительно вызвана нефрологическим заболеванием;
- УЗИ почек, мочеточников и мочевого пузыря;
- КТ забрюшинного пространства и органов малого таза.
Для упрощения диагностики организация KDIGO в 2012 году предложила использовать 3 основных симптома:
- увеличение уровня креатинина в сыворотке крови на о,3 мг/до и более за 48 часов;
- повышение креатинина в крови более чем в 1,5 раза от исходного уровня за последние 7 дней;
- показатель диуреза менее 0,5 мл/кг/час в течении 6 и более часов.
Отёки ног при атеросклерозе сосудов
При атеросклеротическом поражении артерий любого диаметра развивается ишемия — недостаток питания конечности, что выражается в уменьшении её объёма, как бы «усыхании» в размере. Но когда при сужении просвета артерии, она дополнительно закупоривается образующимся тромбом, возникает острая ишемия конечности, которая характеризуется увеличением отёчности ткани ниже уровня блока сосуда. При образовании тромба «на месте» ишемия нарастает постепенно, при приплывшем с током крови тромбе и не прошедшем по диаметру через атеросклеротическое сужение, что называется «эмболией» — ишемия развивается буквально в течение нескольких часов.
Внезапное прекращение артериального кровоснабжения — острая ишемия конечности сопровождается яркой клинической картиной с нарастающей интенсивностью болевого синдрома, онемением конечности с неприятными ощущениями — парестезиями. Кожа на фоне нарушения кровотока становится бледной, приобретает мраморные разводы, синеет и очень сильно отекает — «столбообразно». Состояние очень тяжёлое, требует срочного хирургического вмешательства для восстановления проходимости сосуда, во избежание развития гангрены с последующей ампутацией.
Признаки перелома шейки бедра
Основными симптомами перелома шейки бедра являются:
- Наличие сильной боли в паху.
- Проявление опоясывающей боли вокруг сустава.
- Появление острой или тупой боли в суставе при ходьбе.
- Укорачивание ноги на несколько сантиметров. Оно проявляется из-за смещения костных отломков. Может проявиться наружная ротация, когда стопа ноги может легко поворачиваться наружу. Это тоже происходит за счет смещения отломков.
- Усиление болей при движении пятки или постукивании по ней. Невозможность поднять пятку над кроватью из положения «лежа». Это так называемый «симптом прилипшей пятки», он тоже свидетельствует о повреждении кости.
- Сохраненная возможность сгибания и разгибания ноги при невозможности удержания конечности на весу в выпрямленном состоянии.
- Появление хруста в области перелома при попытке пациента повернуться.
- Появление боли в тазобедренном суставе при поколачивании большого вертела.
- Значительное усиление интенсивности пульсации бедренной артерии тоже может служить признаком повреждения ТБС.
Знание симптоматики поможет быстро поставить точный диагноз и начать соответствующее лечение при переломе шейки бедра.
Классификация ушибов
Легкое повреждение сопровождается лишь царапиной, сильный ушиб бедра требует немедленного вмешательства специалиста. Ушибы бедра классифицируют по степени тяжести, каждая из которых имеет свои признаки, определяющие дальнейшее лечение. Различают повреждения 4-х степеней:
- 1 степень представляет собой травму, сопровождающуюся небольшими гематомами царапинами, незначительной болью. Спровоцировать может легкий удар.
- 2 степень характеризуется повреждением мышечных тканей, возникновением гематом, отека и болевого синдрома. Данная степень ушиба нуждается в лечении в условиях стационара.
- 3 степень сопровождается повреждением соединительной ткани — сухожилий и связок. При этом движение сустава становится затрудненным, ощущается сильная боль.
- 4 степень характеризуется тяжелой травмой. Стандартные симптомы — боль, припухлость, кровоизлияние, ограниченность в движении — дополняются повышением температуры тела, увеличением лимфатических узлов.
Лечение ложного сустава
Когда возник ложный сустав, лечение без операции невозможно. Хирургическим путем порожденное место фиксирую заново для образования костной мозоли, окостенения³.
С этой целью проводят остеосинтез по Илизарову. Для операции используется аппарат внешней фиксации, который пациент носит около 6 месяцев.
Медицинский центр Ладистен проводит хирургические вмешательства малоинвазивным путем. Способ доказал свою эффективность 30-летней практикой. Новая применяемая конструкция – аппарат Веклича имеет патент.
Аппарат доктора Веклича – надежный прибор для сращивания кости, аппарат достаточно лёгкий и имеет улучшенную эргономику. Он не предусматривает использование травмоопасных спиц, тем самым снижая риск инфицирования и сроки реабилитации.
Диагностика травмы
Перед тем как определить, как лечить ушибы тазобедренных суставов, необходимо точно определить диагноз. При несвоевременном обращении к специалисту значительно повышается риск прогрессирования серьезных обострений. Поэтому важная цель диагностики — опровержение либо подтверждение более сложных сопутствующих повреждений, которые влияют на дальнейший ход и длительность терапии.
Первый шаг в диагностировании — осмотр профессионалом. Итогом обследования является определение более точных симптомов патологии и постановка возможного диагноза. Он диагностируется уже на предстоящем этапе обследования при использовании диагностического оборудования.
Чтобы определить, наблюдаются ли трещины или переломы, а также для установления границ островоспалительного процесса больному могут быть прописаны:
- рентгенографическое исследование;
- компьютерная томография;
- магнитно-резонансная томография.
Все перечисленные мероприятия дают возможность поставить диагноз и определить, чем лечить ушибы тазобедренного сустава.
Примеры упражнений
Приведенные ниже задания необходимо выполнять трижды в день. Количество повторов зависит от самочувствия больного и особенностей восстановления. В среднем число подходов колеблется от 5 до 10.
Дыхательная гимнастика для больных на строгом постельном режиме
Первые недели после перелома шейки бедра дыхательные упражнения выполняют, не вставая с постели.
- Прижмите ладонь правой руки к передней брюшной стенке, левую положите на грудину. Во время вдоха должна приподниматься исключительно правая рука, а на выдохе опускаться. В этом заключается процесс диафрагмального дыхания.
- Втяните воздух через нос и одновременно разведите руки вправо и влево, выдохните ртом, обнимите себя руками и приблизьте нижнюю челюсть к грудной клетке.
- Вдохните «животом», держа руки, сцепленные в замок, на брюшной стенке. На этапе выдоха втяните живот, руки протяните кпереди, развернув их ладонной поверхностью вперед и не расцепляя замка.
- Поместите кисти рук на переднюю поверхность ребер. Выдыхая, произнесите резкий звук «Ха!», руки протяните перед грудью ладонями вперед таким образом, чтобы между тылом кисти и предплечьем образовался прямой угол. На вдохе примите прежнее положение.
- На вдохе приподнимите плечи вверх, задержите дыхание на 4-5 сек. и выдохните.
Упражнения в положении лежа на спине
- Сожмите кисти в кулаки, ступни натяните к себе, одновременно напрягите мускулатуру рук и ног. Замрите в зажатом состоянии на 4-5 сек. и расслабьтесь.
- На вдохе слегка приподнимитесь в постели, опершись на локти, выдыхая, расслабьтесь и снова опуститесь на постель.
- Тяните носочки поочередно к себе и от себя.
- Положите под колени валик, поворачивайте обе ноги то внутрь, то наружу с небольшой амплитудой.
- «Рисуйте» круги пальцами вытянутой ноги по и против часовой стрелки.
Упражнения в положении сидя для полупостельного режима
- Спустите ноги с постели, чтобы они не касались пола, и немного поболтайте ими в расслабленном состоянии.
- Поставьте ступни на пол. Сводите и разводите колени.
- Теперь соединяйте и расставляйте в стороны ноги полностью – и колени, и голени. Подошвы при этом скользят по полу.
- В той же исходной позиции выполняйте скрещивания голеней. Вперед должна выноситься то правая, то левая нога.
- Имитируйте ходьбу в положении сидя, невысоко приподнимая ступни над полом.
Тренировки стоя
- Ступни расставьте по ширине плеч, ладони поместите на талию. Разворачивайте корпус вправо-влево.
- Из прежней исходной позиции наклонитесь вперед, поочередно пытайтесь дотянуться пальцами руки до противоположной ступни.
- Встаньте ровно, руки вытяните параллельно туловищу. На вдохе разводите их в стороны, на выдохе опускайте.
- Имитируйте ходьбу на месте, не отрывая носков от опоры.
- Теперь на самом деле начинайте ходить на месте, но отрывайте стопы от пола совсем чуть-чуть.
Комплекс дыхательных упражнений для восстановительного периода
- Ноги расставьте пошире, руки немного выведите вперед и мягко согните в локтевых и лучезапястных суставах, чтобы они образовали круг. Вдыхайте через нос, а выдыхайте через сложенные буквой «О» губы.
- Чуть подогните ноги в коленях, руки держите параллельно туловищу, согнув кисти таким образом, чтобы ладони смотрели в пол, а пальцы вперед. На вдохе вытяните одну руку вперед, вторая остается внизу. На выдохе поменяйте их местами. Задержите дыхание и вернитесь в исходную позицию.
- Сцепите пальцы рук в замочек, поднимите их перед грудью, приблизив кисти к грудине и разведя локти в стороны. Вдыхая, поднимите одну ногу вверх, стараясь дотянуться коленом до одноименной руки. На выдохе расслабьтесь. Продублируйте другой ногой.
Первая помощь. Схема действий до осмотра врача
До того, как больной будет доставлен в травмпункт, нужно прибегнуть к следующим мерам:
- Пострадавший должен находиться в удобной для него позе. Оптимально — сидя или полулежа, с выпрямленной ногой.
- Для того чтобы уменьшить приток крови, желательно поместить конечность на возвышенность. Подойдет валик, скрученное полотенце, подушка и т. п.
- Обязательно прикладывайте холод к месту ушиба. Подойдут замороженные фрукты, масло, лед, бутылка с водой. Следите, чтобы не было прямого контакта холода с кожей: обязательно обверните его в платок или марлю. Чтобы избежать чрезмерного переохлаждения, нужно сохранять определенные временные интервалы между процедурой. Например, прикладывать холод по 10 минут каждый час до полной остановки кровотечения.
- Обработайте внешние повреждения антисептическим средством. Подойдет перекись водорода, йод, зеленка. Если под рукой нет медикаментов, просто промойте проточной водой.
- Для снятия отечности на место ушиба необходимо нанести тугую повязку, используя эластичный бинт. Если наблюдается изменение цвета конечности, нужно ослабить бинтование.